Семейные пары, мечтающие о детях, хотят им счастья и желают здоровья. Статистика, к сожалению, приводит неутешительные факты, что определенное количество новорожденных младенцев имеют различные патологии, которые влияют на качество жизни не только детей, но и их окружения. Такие случаи не единичны, а причины, которые приводят к подобным нежелательным результатам при беременности, объясняются многими обстоятельствами. Это и современное состояние экологии, и условия проживания и труда родителей, а также ритм и образ жизни. Рождение детей, обреченных на муки, можно предотвратить с помощью внутриутробных методов определения отклонений и наличия различного рода патологий в развитии плода.
Одним из таких методов определения отклонений является обследование альфа–фетопротеина. Этот анализ рекомендован каждой беременной женщине, которая хочет родить здорового и крепкого малыша. Обследование лучше проводить в первом триместре, оптимальными считаются 10, 11 и 12 акушерские недели. Погрешность такого вида тестирования составляет порядка 5 – 10%, при соблюдении правил проведения обследования. Однако достоверность результатов все же нуждается в подтверждении, которое проводится с помощью некоторых дополнительных анализов. Только на основании полноценного и всестороннего обследования можно поставить окончательный диагноз и принимать решение о дальнейших действиях.
Скрининговый анализ АФП является начальным этапом процесса диагностики аномалий плода при беременности. Делать заключения по одному обследованию преждевременно, необходимо комплексное, всестороннее обследование.
Расшифровка анализа и норма АФП
После сдачи анализа результат будет готов через двое суток, но при необходимости в экстренных случаях его можно получить спустя два часа. Зачастую, чтобы иметь достоверные данные, во втором триместре беременности анализ следует проводить в сочетании с УЗИ, исследованием на плацентарные гормоны и прочими диагностическими методиками.
Каждая лаборатория при проведении анализа на уровень содержания АФП использует собственную методику и реактивы. Но при этом единицы измерения обозначаются во всех случаях одинаково: МЕ/мл или МоМ. К примеру, если выполняется анализ АФП и ХГЧ при беременности, норма (МоМ) составляет 0,5-2. Однако если лаборатория пользуется другими мерками (МЕ/мл), то уровень белка, в зависимости от срока беременности, будет меняться следующим образом (см. таблицу ниже).
Норма АФП в зависимости от срока беременности
Как выше было упомянуто, у мужчин норма составляет не более 10 МЕ/мл. То же самое касается и небеременных женщин.
Что такое МОМ?
В серьёзных, крупных лабораториях результат анализа выдают не только в единицах на миллилитр (ЕД/мл), а используют еще другой, облегчающий показатель. Это MoM – Multiple of Median, кратное медианы.
Как посчитать это значение? Для этого концентрация альфа-фетопротеина у пациентки делится на среднюю концентрацию, нормальную для данного срока беременности. Таким образом, в знаменателе стоит медиана концентрации. В результате для каждой из недель беременности существует определенный разброс значений, но при этом норма в кратных медианы для любого срока должна колебаться в пределах от 0,5-2.0 МоМ. Поэтому если беременная на любой неделе получает результат, например, 0,6, или 1,4, то это норма.
В специализированных перинатальных центрах, а также у специалистов по патологии беременности существуют особые, скорригированные относительные единицы МоМ. В них учитывается не только нормальная концентрация альфа-фетопротеина на разных сроках беременности, но существуют особые поправки на массу тела беременной, возраст, на наличие факторов риска и различных заболеваний.
Нужно помнить, что если беременная принимает препараты моноклональных антител, это может также изменить результат и привести к недостоверным показателям. Интересно, что у женщин негроидной расы показатель альфа-фетопротеина на всех этапах беременности в среднем на 15% выше, чем у белых, а у женщин монголоидной расы — напротив, норма ниже. Если женщина болеет диабетом первого типа, то есть инсулинзависимым, то концентрация альфа-фетопротеина у неё будет ниже, чем у здоровой беременной женщины на том же сроке.
При каких условиях изменяется альфа-фетопротеин и когда это считается опасным?
Расшифровка
Количество альфа-фетопротеина в крови может быть выше или ниже нормы. Это показывает, что плод может иметь различные патологии.
Разная норма АФП при беременности выдается в МоМ, что показывает конкретное значение, относящееся к определенному периоду беременности. Нормальная концентрация 0,6 – 2,4 МоМ. Если происходит отклонение от нормы ниже или выше границы, значит, есть вероятность неправильного формирования малыша.
Если вы делали АФП при беременности, норма бывает выше в такие моменты, как:
- ношение двух и больше крох;
- отмирание печени крошки;
- порок образования нервной трубки (увеличение головного мозга);
- грыжа пупка у ребенка;
- нарушение развития почек;
- другие проблемы роста плода.
При низких нормах АФП у беременной, гинеколог может заподозрить такие проблемы, как:
- синдром Дауна (после одиннадцатой недели зачатия);
- трисомию по 18 паре хромосом;
- смерть эмбриона;
- непредвиденный разрыв беременности.
Также низкая концентрация белка говорит о неточном установлении срока зачатия, т. е. настоящее зачатие наступило позже.
В медицине анализ на АФП считается самым важным маркером генетических сбоев в самой хромосоме и нормальном развитии крохи при его ношении.
Неправильное формирование малыша дает увеличение вещества АФП в крови у роженицы, а разный сдвиг уровня белка чаще всего тесно переплетен с патологией у мам.
Данный анализ следует делать только в комплексе с УЗИ, что поможет убрать из списка большинство пороков и проблем в формировании вашего крохи
Также роженице очень важно сдать на гормоны плаценты и ХГЧ. Все эти анализы имеют название «тройного теста», помогают более ответственно подойти к проблеме нахождения различных синдромов и отклонений в развитии эмбриона
Чаще всего женщина получает хороший ответ на анализ АФП при беременности, но бывает все по-другому! При получении отрицательного результата паниковать не нужно. Во-первых, сам анализ на АФП не показателен и может сразу не указывать на хромосомные нарушения крохи. Во-вторых, примерно 6% всех беременных получают не совсем хорошие результаты, но 91% из них (согласно данным статистики) рожает здоровых малышей.
Повышенная норма белка может указывать на неправильно определенный срок зачатия. После сдачи всех анализов и проведенных УЗИ, возможно, потребуется консультация у генетика. И уже после этого стоит принимать решение о немедленном лечении плода или же об искусственном прерывании его развития.
Согласно отзывам беременных женщин, большинство из них довольны проведенным анализом на АФП и его результатом, т.к. будущие мамы переживают за полноценность и здоровье своих крох. Сам анализ не отличается сложностью исполнения, цена также приемлема.
Согласно рекомендациям врачей, такой анализ нужно проводить во время беременности для диагностики развития будущего ребенка. Так как сам анализ не является полностью информативным, при негативном результате потребуется дополнительно провести УЗИ и сдать гормоны плаценты.
Как говорят будущие мамы, многих из них отговаривают подруги и советы из форумов в сети Интернет, от проведения такого анализа, однако лучше следовать рекомендациям своего гинеколога
Здоровье детей, особенно в период формирования, очень важно
Жизненно необходимо проводить дальнейшее лечение при плохих результатах! Так как миру и людям нужны полноценные, здоровые наследники будущих прогрессов и жизни на планете Земля. Никто не хочет брать ответственность за жизнь детей с различными синдромами и торможением развития плода. Поэтому вовремя проводите все нужные манипуляции для будущего здоровья вашего чада и его поколения.
Здоровья вам и вашим деткам!
Повышенная концентрация АФП
- Зачастую превышение нормальных показателей у беременных встречается чаще заниженных концентраций. Любое отклонение от нормальных показателей чревато развитием у ребенка аномалий органов различного уровня тяжести. Чтобы подтвердить диагноз, необходимо проведение дополнительных обследований.
- Подтвердить отклонения в развитии может исключительно врач после проведения процедуры УЗИ плода. Если подозрения после ультразвука остаются, для полноты картины, обычно определяют уровень хорионического гонадотропина человека (ХГЧ) в крови и проводят анализ околоплодных вод, называемый амниоцентезом (исследуется амниотическая жидкость).
- Перечень причин, вызывающих повышенный АФП при беременности:
- многоплодие;
- вирусная инфекция, которая передалась ребенку;
- крупноплодие;
- признаки плодной недоразвитости;
- наличие у плода пупочной грыжи;
- гастрошизис (выражается в несрастании брюшной стенки);
- аномальное развития почек и мочевыводящей системы ребенка (у плода нет одной или обеих почек, поликистоз в почках, незавершенный процесс формирования этих органов);
- патология развития головного мозга плода (нервная трубка имеет дефекты развития, отсутствие головного мозга либо его части и прочие отклонения);
- патология развития пищеварительных органов (кишечник или пищевод с закрытым концом либо укорочен, аномалии развития желудка);
- гидроцефалия;
- пузырный занос;
- патология хромосом (признаки синдрома Дауна, Патау или Эдвардса);
- развитие у беременной сахарного диабета или гипертонической болезни;
- ожирение при беременности высокой степени;
- тяжелая форма гестоза (поздний токсикоз);
- признаки угрозы самопроизвольного прерывания беременности.
- Подавляющее большинство перечисленных аномальных изменений плода являются очень тяжелыми патологиями, приводящими к нежизнеспособности будущего ребенка. Такие формы отклонений вызваны повышением уровня внутриутробного белка.
- На незначительные отклонения можно не обращать внимания, чаще всего они вызваны неточностями в определении количества полных акушерских недель. В такой ситуации ничего не нужно предпринимать. А при значительных отличиях показателей от норм, должно проводиться уточняющее обследование УЗИ плода и анализ околоплодных вод. При подтверждении диагноза беременной рекомендуется провести искусственные роды.
Негативный результат анализа на концентрацию белка АФП в период беременности
Сведения международной статистики гласят, что у 5% беременных женщин анализ содержания АФП имеет отклонения в одну или другую сторону от установленной нормы. Однако 90% из этих женщин, впоследствии благополучно произвели на свет абсолютно здоровых малышей. Следует твердо уяснить, что основываясь только на результаты анализа содержания АФП, невозможно установить окончательный и точный диагноз. Этот анализ проводится с целью выявления неправильного развития будущего ребенка. Обособленный анализ на концентрацию белка альфа-фетопротеина не в состоянии дать полную и гарантированную точность результатов. Чтобы получить наиболее объективную информацию о протекании беременности, данный анализ рекомендуется проводить в комплексе. Для получения полноценной картины следует пройти анализы, определяющие уровень ХГЧ, уровень свободного эстиола, а так же УЗИ.
Лечащий врач точно определит наиболее подходящее время для сдачи этих анализов, а так же установит их необходимость. Забор крови на выявление в ней концентрации альфа-фетопротеина производится только из вены. Процедура проводится обязательно натощак, между приемом пищи (даже легкого завтрака) и взятием крови для данного анализа, промежуток времени должен быть больше 4-х часов. Поэтому самое подходящее время для его проведения -утренние часы до завтрака.
В случае неудовлетворительного результата, если он показывает даже незначительные отклонения от верхней или нижней нормы, лечащий врач обязан назначить повторный анализ крови. К тому же в обязательном порядке беременная женщина пройдет более развернутое и сложное УЗИ. Для получения максимально точного и развернутого результата, потребуется сдать анализ амниотической жидкости. Консультация и наблюдение у врача-генетика так же не будет лишней в случае неблагоприятных результатов анализов АФП.
https://youtube.com/watch?v=Tvl3dzY6oF8
По материалам nedeli-beremennosti.com
Пониженная концентрация АФП
- Понижение уровня АФП встречается гораздо реже, такое отклонение от нормальных показателей также свидетельствует об аномалии в развитии организма ребенка.
- Причины, вызывающие понижение концентрации АФП:
- угроза выкидыша в первой трети процесса беременности, и угроза рождения ребенка раньше срока – от 16 недели;
- пузырный занос;
- наличие внутриутробных аномалий развития плода;
- замирание плода (внутриутробное);
- хромосомные патологии (синдромы Дауна, Патау или Эдвардса).
- Фиксация резкого падения концентрации АФП, подтвержденная дополнительными обследованиями, требует срочного вмешательства и проведения комплексного лечения, направленного на сохранение беременности, либо принятия решения о необходимости немедленного искусственного разрешения беременности.
- Неблагоприятный анализ АФП – это еще не приговор. Только 5% женщин в этом случае действительно имеют серьезные проблемы с развитием ребенка в утробе. Почти 90% обследованных будущих мам впоследствии рожают совершенно здоровых детей.
- Исключительно неблагоприятного результата анализа АФП недостаточно для окончательного диагноза. Он является лишь своеобразным сигналом, который определяет возможность риска. В этом случае необходима консультация специалиста, который правильно расшифрует результаты теста и примет решение о дальнейших действиях.
Трудно переоценить важность проведения беременной женщиной своевременного обследования АФП. Результаты анализа могут определить дальнейшую судьбу беременности. Не подвергайте себя и своего будущего ребенка риску возникновения непоправимых ситуаций. Вовремя пройденное обследование убережет вашего ребенка от неполноценной жизни и может предотвратить трагедию в семье. Неудачное стечение обстоятельств может пагубно сказаться на такой беременности, но это не означает, что у вас не могут родиться совершенно здоровые и полноценные дети.
Лечение гипертонической болезни гипертонии во время беременности
Во время беременности проводят лечение гипертонической болезни. Основным методом лечения является применение антигипертензивных средств. Использование ряда из них ограничено из-за неблагоприятного влияния на плод, поэтому разработанные в настоящее время эффективные схемы антигипертензивного лечения не всегда можно применять у беременных. Особое значение у беременных приобретает немедикаментозная терапия (седативная физиотерапия, фитотерапия, корректировка питания, ограничение приема поваренной соли — менее 6 г в сутки).
Из медикаментозных средств у беременных используют диуретики, спазмолитики, антагонисты ионов кальция, стимуляторы адренергических рецепторов, вазодилататоры, ганглиоблокаторы.
Из диуретиков предпочтение следует отдавать калийсберегающим препаратам: триамтерену, спиронолактону или тиазидовому диуретику индапамиду, который обладает натрийуретическим эффектом и способствует периферической вазодилатации, не уменьшая сердечного выброса и числа сердечных сокращений. Диуретики применяют курсами по 1-3 дня через 7-10 сут.
Согласно современным представлениям, спазмолитики (дибазол, папаверин, но-шпа, эуфиллин) дают слабый гипотензивный эффект по сравнению с остальными вновь предложенными препаратами. Однако в связи с отсутствием отрицательного влияния спазмолитических средств на плод они незаменимы у беременных. При этом спазмолитики лучше действуют при парентеральном введении, особенно при купировании гипертонических кризов.
В настоящее время в качестве препаратов первой ступени все шире используют антагонисты ионов кальция дигидропиридинового ряда. Из этой группы лекарственных средств во время беременности целесообразно применять препараты второго поколения (норвакс, ломир, форидон), которые оказывают высокоспецифичное действие, характеризуются длительным периодом полувыведения и очень небольшим числом побочных эффектов. Антагонист ионов кальция первого поколения нифедипин противопоказан при беременности.
Стимуляторы адренергических рецепторов (клофелин, метилдопа) широко применяют во время беременности благодаря их эффективности и отсутствию отрицательного влияния на плод.
Из вазодилататоров во время беременности чаще всего используют гидралазин (апрессин) при гипертоническом кризе или при диастолическом давлении выше 100-110 мм рт.ст.
Ганглиоблокаторы (пентамин, бензогексоний) дают побочные эффекты, влияют на функцию кишечника у плода и могут стать причиной кишечной непроходимости у новорожденного. Эти препараты применяются только во время родов для достижения быстрого кратковременного снижения артериального давления.
Лечение гипертонической болезни у беременных осуществляют по тем же принципам, что и у небеременных. При гипертонической болезни I стадии чаще проводят монотерапию, при II стадии назначают комбинации двух или трех гипотензивных препаратов с различным механизмом действия. Одновременно проводят мероприятия, направленные на нормализацию микроциркуляции и профилактику плацентарной недостаточности. При развитии на фоне гипертонической болезни гестоза или плацентарной недостаточности назначают весь лечебный комплекс, применяемый при этих осложнениях беременности.
Родоразрешение у женщин с гипертонической болезнью чаще всего осуществляют через естественные родовые пути на фоне обезболивания и гипотензивной терапии. Кесарево сечение производят по акушерским показаниям или при состояниях, угрожающих здоровью и жизни матери (отслойка сетчатки, расстройство мозгового кровообращения и т.д.).
Ред. Г. Савельева
«Лечение гипертонической болезни (гипертонии) во время беременности» — статья из раздела Беременность
Интерпретация результатов
Несмотря на раннее появление фетопротеина в крови у плода, у беременной белок начинает повышаться с 10 недели. В сыворотке ребенка в период внутриутробного развития АФП возрастает на 12-16 неделе развития, долго держится на этом уровне и начинает снижаться в конце 2 триместра. К моменту родов он уже недостаточный, а в течение первого года жизни достигает уровня взрослого человека.
При беременности концентрация протеина в материнской крови отличается от таковой в крови ребенка. Он начинает нарастать с 10 недели, а максимум достигается только к 32-34 неделе гестации. Оптимальный срок для проведения скрининга 15-20 неделя. Такое время выбрано для обследования, чтобы при обнаружении отклонений в развитии, можно было провести лечение. В тяжелых случаях, когда кроме хромосомных аномалий определяются тяжелые пороки развития, женщине предлагают прервать беременность по медицинским показаниям, что разрешено сделать до 22 недель.
Норма АФП по неделям беременности изменяется следующим образом:
При динамической оценке уровня АФП, если анализ проводили несколько раз, обращают внимание не только на абсолютные цифры, но и темпы их роста. После минимальных значений на 10 неделе, АФП прибавляет по 15% каждых 7 дней до 25 недели. При изучении соотношения с альбумином, концентрация альфа-фетопротеина достигает 10%.
Результаты АФП не рассматриваются в отдельности от остальных показателей тройного теста или расширенного исследования. Это может привести к неверной диагностике патологии и выбору неправильной тактики ведения беременности. Тестирование направлено на определение следующих осложнений и пороков:
- незаращение нервной трубки;
- хромосомные аномалии, чаще – синдром Дауна и Шерешевского-Тернера;
- некоторые врожденные пороки развития пищеварительного тракта, почек;
- плацентарная недостаточность;
- гемолитическая болезнь плода в поздних сроках.
При помощи анализа нельзя определить такие пороки, как гипоспадию, крипторхизм и гидроцеле.
Почему показатель повышен
Дефекты нервной трубки плода
Высокий АФП при беременности позволяет предположить данную патологию. Чаще всего диагностируется spina bifida – это неполное закрытие позвоночного канала. При этом мозговые оболочки выпячиваются и формируют грыжу. Врожденная аномалия не всегда приводит к смерти ребенка, но она может стать причиной инвалидности и требует нейрохирургической помощи сразу после рождения.
Анэнцефалии – отсутствии головного мозга
Если диагноз подтверждается пи помощи дополнительных исследований, плод признается нежизнеспособным, и женщине рекомендуют прервать гестацию. Для дефектов нервной трубки характерно увеличение фетопротеина в несколько раз в сравнении с нормой. Это вязано с просачиванием белка через дефекты в позвоночном столбе напрямую в амниотическую жидкость и далее в кровоток матери.
Показатели повышены при:
- обнаружении на УЗИ повышенной эхогенности кишечника, которую нельзя связать с другими заболеваниями;
- синдроме Шерешевского-Тернера;
- беременности двойней — концентрация закономерно повышается в 2 раза, но по ней нельзя судить о патологии или нормальном развитии плодов;
- возможном резус-конфликте матери и плода во 2 и 3 триместре;
- тяжелой форме гемолитической болезни и при внутриутробной гибели плода;
- лизисе клеток печени и попадании белка в кровоток (при некрозе печени плода, вызванном вирусным поражением, также происходит повышение концентрации);
- осложненном течении беременности, у женщин с тяжелым токсикозом в 1 триместре повышение концентрации АФП связано с особенностями синтеза белков в печени;
- угрозе прерывания беременности из-за увеличения артериального давления в сосудах плода, поэтому протеин поступает в кровоток матери активнее.
Ложное увеличение фетопротеина связано с системными патологиями матери: системной красной волчанкой, дерматитом или острой экземой.
В 3 раза и более повышается фетопротеин при следующих аномалиях:
- атрезия пищевода или 12-перстной кишки;
- дефекты передней брюшной стенки;
- омфалоцеле;
- врожденный нефроз;
- поликистоз почек;
- агенезия почек;
- буллезный эпидермолиз с вовлечением слизистой пищеварительного тракта.
Но даже при отсутствии подтверждения пороков развития, беременные, у которых наблюдалось повышение АФП на 15-20 неделе, входят в группу риска по развитию плацентарной недостаточности и гипотрофии плода.
Причины снижения альфа-фетопротеина
Синдром Дауна
Чаще всего снижение АФП связано с синдромом Дауна. Это геномная патология, при которой вместо 46 хромосом у плода присутствует 47. Анализ на фетопротеин оценивается в совокупности с данными УЗИ в 10-12 недель, по результатам которого может отмечаться увеличение толщины шейной складки или аномалии развития носовой кости.
Низкий АФП подтверждает высокий риск синдрома Дауна у плода, но не дает 100% гарантии развития болезни. Иногда встречаются ложные результаты, при которых рождаются дети с нормальным набором хромосом. Поэтому после анализа требуется дополнительная диагностика. Оценка по результатам положительного теста может быть следующей:
- тройной тест – риск 1:25;
- квадротест – риск 1:13;
- интегрированный тест – риск 1:3.
Синдром Эдвардса
Низкий АФП наблюдается при делении 18 хромосомы, или синдроме Эдвардса. Это хромосомная патология с тяжелыми пороками развития. Дети рождаются с аномалиями лицевого черепа, неправильной формой черепной коробки и низким весом. Наблюдаются множественные пороки развития крупных сосудов, сердца и других органов, что делает новорожденных нежизнеспособными.
Пузырный занос
Это аномалия, при которой не происходит развитие эмбриона, а ворсины хориона образуют разрастания в виде пузырей. Женщина может ощущать все симптомы беременности, но если она не встала на учет, а первое обследование прошла после 12 недель, то существует риск осложнений в виде повышения артериального давления и развития гестоза, протеинурии, а в тяжелых случаях – метастазов в другие органы.
Подробнее о патологии по ссылке.
При неправильном определении срока беременности АФП будет относительно низким, если срок завышен. Поэтому женщинам важно при постановке на учет знать день последней менструации.
ЭНАП — применение при беременности и кормлении грудью
Применение препарата Энап, как и других ингибиторов АПФ, в I триместре беременности не рекомендуется. Применение ингибиторов АПФ, в т.ч. препарата Энап, в II и III триместрах беременности противопоказано.
Эпидемиологические данные о риске тератогенных эффектов ингибиторов АПФ при беременности не дают возможность сделать окончательные выводы. Тем не менее, нельзя исключить вероятность развития тератогенных эффектов. При необходимости применения ингибиторов АПФ, пациентку необходимо перевести на терапию другим антигипертензивным препаратом с доказанным профилем безопасности для беременных.
При подтверждении беременности препарат Энап необходимо отменить как можно раньше.
Прием ингибиторов АПФ во II и III триместрах беременности может вызвать фетотоксические эффекты (нарушение функции почек, олигогидрамнион, задержка оссификации костей черепа) и неонатальные токсические эффекты (почечная недостаточность, артериальная гипотензия, гиперкалиемия).
Если пациентка принимала ингибитор АПФ во II и III триместрах беременности, рекомендуется провести УЗИ почек и костей черепа плода.
В тех редких случаях, когда применение ингибитора АПФ при беременности считается необходимым, следует проводить периодические УЗИ для оценки индекса амниотической жидкости. В случае выявления в ходе УЗИ олигогидрамниона, необходимо прекратить прием препарата. Пациенты и врач должны знать, что олигогидрамнион развивается при необратимом повреждении плода. Если ингибиторы АПФ применяются при беременности и наблюдается развитие олигогидрамниона, то в зависимости от срока беременности для оценки функционального состояния плода может потребоваться проведение стрессового теста, нестрессового теста или определение биофизического профиля плода.
Новорожденные, матери которых принимали ингибиторы АПФ при беременности, должны находиться под наблюдением из-за возможной артериальной гипотензии. Эналаприл, который проникает через плаценту, может быть частично удален из кровообращения новорожденного с помощью перитонеального диализа, теоретически он может быть удален посредством обменного переливания крови.
Эналаприл и энаприлат определяются в грудном молоке в следовых концентрациях, поэтому при необходимости применения препарата Энап в период лактации грудное вскармливание следует прекратить.
Нормы и пониженные результаты
Нормы альфа-фетопротеина в крови при беременности представлены в таблице:
| Срок гестации в неделях | Уровень концентрации белка в ед/мл |
| Первый триместр до двенадцати недель | До 15 |
| 13-15 | 15-60 |
| 15-19 | 16-95 |
| 20-24 | 27-125 |
| 25-27 | 52-140 |
| 28-30 | 67-150 |
| 31-33 | 100-250 |
| С 33 | Наблюдается постепенный спад |
Пониженный АФП может говорить о следующих хромосомных отклонениях.
Синдром Дауна
Пониженный альфа-фетопротеин часто говорит о синдроме Дауна. Это хромосомная патология характеризуется наличием одной лишней 47 хромосомы. Исследование материала анализируется совместно с данными полученными на ультразвуковом обследовании плода. По результатам УЗИ в такой ситуации обычно наблюдается аномальное строение воротниковой складки или носовой кости.
Синдром Эдвардса
Пониженный уровень фетопротеина может указывать на синдром Эдвардса. Патология характеризуется серьезными хромосомными нарушениями. Дети появляются на свет с нарушениями строения черепа и низкой массой.
Диагностируется большое количество пороков больших кровеносных сосудов, сердечной мышцы. Из-за этого новорожденные изначально рождаются нежизнеспособными.
Пузырный занос
В данном случае плод отстает в развитии или вовсе не развивается, а ворсины хориона формируют образования в виде пузырей. Девушка ощущает признаки беременности.
Возникает риск повышения артериального давления и образования токсикоза , а потом гестоза. Редко развиваются метастазы в органах.
Анализ АФП при беременности и его нормы по неделям
Далеко не каждая будущая мама знает, какие именно анализы она сдает по направлению врача во время вынашивания ребенка. Да это и не всегда требуется. Однако анализ на АФП хорошо известен беременным женщинам. Что это за исследование, о чем оно говорит и каковы нормативные значения АФП при беременности, мы расскажем в этой статье.
Аббревиатурой АФП обозначается белок альфа-фетопротеин. Этот белок в материнском организма образуется при развитии эмбриона и плода. Изначально вещество было открыто в качестве маркера раковых опухолей, и только во второй половине двадцатого века врачи и ученые заметили закономерность — белок появляется в крови беременных женщин, у которых нет никаких злокачественных опухолей.
Альфа-фетопротеин очень похож на другой белок — сывороточный альбумин.
У взрослых людей он переносит в ткани разные вещества с низким молекулярным весом. У малыша, который развивается в материнской утробе, АФП заменяет альбумин и выполняет его функции — переносит по всем тканям с кровью необходимые для роста и развития вещества.
Все функции этого удивительного белка науке еще не известны. Поэтому в энциклопедиях и научных справочниках присутствует формулировка «вероятные функции», «возможные и предположительные функции».
К таким вероятным функциям АФП относят иммуноподавляющее действие — белок неизвестными пока механизмами воздействует на иммунитет женщины, подавляя его активность и возможное отторжение плода, который лишь наполовину является ему «родным». Также АФП «подозревают» в подавлении иммунитета плода. В противном случае малыш мог бы негативно реагировать на новые соединения и белки, которые он получает с материнской кровью.
В самом начале беременности белок АФП производится желтым телом. Однако уже через три недели после зачатия малыш-эмбрион начинает сам производить необходимое белковое соединение. Вещество попадает с мочой крохи в околоплодные воды, а оттуда — в кровоток матери, чтобы быть выведенным наружу.
Количество АФП постепенно нарастает, и с 11-12 недель хорошо определяется в крови женщины.
К 16-17 неделе концентрация вещества поднимается больших показателей.
Самое высокое содержание АФП в крови женщины наблюдается на 33-34 неделе, после чего количество эмбрионального (плодного) белка начинает медленно убывать.
Белок нашел широкое применение в лечении множества заболеваний, включая онкологические недуги. Его добывают из плацентарной и абортной крови. Во время вынашивания малыша уровень АФП может указывать на возможные осложнения и генетические патологии плода.
Анализ на альфа-фетопротеин также носит название теста Татаринова-Абелева. Он входит в так называемый «тройной тест», который назначается всем беременным в рамках второго пренатального скрининга.
Наилучшим для проведения анализа считается 16-17-18 недели беременности, так как в этот период белок хорошо определяется в крови женщины и носит достоверное диагностическое значение.
Плод, у которого имеются хромосомные аномалии (синдром Дауна, Тернера, Патау и другие, трисомии немолярные, а также пороки развития нервной трубки — головного и спинного мозга) производит определенные количества этого белка.
По уровню АФП можно косвенно судить о возможном отклонении в развитии ребенка.
Чтобы картина была более полной, концентрацию плодного белка сопоставляют с уровнем ХГЧ (хорионического гонадотропного гормона), а также уровнем свободного эстриола.
В некоторых клиниках также определяется уровень ингибина — гормона плаценты, и тогда анализ называется «четверным тестом». Дополняет лабораторную картину УЗИ, которое в обязательном порядке проводится в рамках скринингового обследования.
Кровь на анализ берут из вены. В лабораторию или процедурный кабинет женщине следует явиться натощак, в утреннее время, предварительно отменив прием всех гормональных средств и антибиотиков, если таковые были ей предписаны врачом.
За несколько дней до сдачи крови на анализ беременной стоит отказаться от приема жирной и сладкой пищи, большого количества соли, газированных напитков, кофе. Если будущая мама курит, несмотря на очевидный вред этой привычки, перед сдачей крови от курения следует воздерживаться на протяжении 3-4 часов.
Повлиять на результаты анализа может и нервный фактор, поэтому женщине рекомендуется не нервничать.
Уровень плодного белка АФП растет вместе со сроком беременности, это нетрудно понять по таблице:
Акушерский срок
Концентрация АФП (в Ед/мл)
Подготовка к исследованию и забор материала
Врач заранее предупреждает беременную о необходимости провести анализ на АФП. Направление дают за несколько дней до предполагаемой даты обследования. Если на 10-13 неделе проводилось УЗИ и анализ РАРР-А, то от даты исследования отсчитывают 3 недели и определяют подходящий день.
Как подготовиться к сдаче анализа на АФП?
Для исследования берут венозную кровь из локтевого сгиба. Анализ сдают утром строго натощак. На концентрацию белков и результат может повлиять прием пищи или выпитые напитки, поэтому нельзя кушать и пить чай, кофе или соки. Но допускается чистая вода. Последний прием пищи должен быть не менее 8 часов назад.
Соблюдать специальную диету перед анализом не нужно, но вечером не рекомендуется жирная, острая еда. Ограничений в приеме лекарств нет, они не влияют на результат исследований. Если необходимо выпить таблетки утром, это делают после сдачи крови.
Перед процедурным кабинетом нужно успокоиться и не нервничать, считается, что стрессовые факторы могут вызвать биохимические перестройки и повлиять на результат.
Через какое время будет готов анализ?
Все зависит от особенностей лаборатории. В крупных исследовательских центрах для этого требуется 1 день. Если в клинике нет собственной лаборатории, и анализы делают в других медцентрах по договору, результаты готовы через 1-2 дня.
Анализ АФП альфа-фетопротеин при беременности норма в крови
Альфа-фетопротеин (АФП, AFP, α-фетопротеин) — это белок, который вырабатывается желточным мешком, а затем в печени и желудочно-кишечном тракте эмбриона. Анализ АФП при беременности используется для диагностики врожденных пороков развития плода. В большинстве случаев изменения АФП связаны с наличием акушерской патологии у матери. В онкологии — Альфа-фетопротеин является маркёром первичного рака печени.
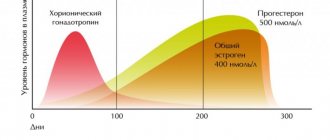
При беременности α-фетопротеин проникает из плода в кровь матери с шестой недели беременности и прогрессивно увеличивается, достигая максимума к 32–33 недели беременности.
Кровь на анализ АФП беременные сдают в начале второго триместра на сроке 16-20 недель (оптимально 16-18 недель) вместе с анализом ХГЧ для скрининга врожденных пороков развития плода.
Наиболее точные результаты могут быть получены, когда исследование крови производится между 16-й и 18-й неделями беременности; исследование до 14-й или после 21-й недели не дает точных результатов.
Белок Альфа-фетопротеин назван от «fetus» («плод») – белком плода. АФП почти полностью исчезает из крови в течение года после рождения человека. В возрасте 1 года нормальный уровень АФП в сыворотке крови такой же, как у взрослых, то есть менее 15 нг/мл. Однако белок появляется в крови взрослых при развитии рака печени и некоторых опухолей репродуктивной системы.
У беременных Альфа-фетопротеин непосредственно связан со многими процессами, происходящими в организме женщины. АФП предохраняет плод от иммунного отторжения организмом матери.
Уровень Альфа-фетопротеина взаимосвязан со сроком беременности, массой плода, отражая степень внутриутробного созревания плода и зрелости при рождении.
Нормой при беременности считается уровень АФП от 0,5 до 2,0 МоМ. Следовательно, если в заключении будет указано, что уровень АФП равен 0,2, то речь идет о сниженной концентрации белка, а если значение Альфа-фетопротеина превысит 2 МоМ, то речь идет о повышенном уровне белка.
В крови женщин, беременных плодом с синдромом Дауна, средний уровень АФП во II триместре понижен, а уровень ХГЧ повышен. На основании этого исследование сыворотки беременных женщин на АФП и ХГЧ используется в качестве метода массового пренатального обследования матерей, с помощью которого можно сформировать среди женщин группу высокого риска по наличию у плода пороков развития ЦНС (анэнцефалия, энцефалоцеле, spina bifida) или синдрома Дауна.
Что такое альфа-фетопротеин
- Альфа-фетопротеином называют особого рода белок, который начинает вырабатываться непосредственно после зачатия. Изначально фермент производится организмом матери, в частности, желтым телом яичников. Затем его начинает производить сформировавшийся зародыш с помощью желточного мешочка эмбриона, и, наконец, по мере того как развивается плод, белок синтезируют клетки его печени.
- Альфа-фетопротеин, а в частности, его определенная концентрация, играет определяющую роль в полноценном развитии ребенка в утробе матери и выполняет ряд важнейших задач. Это:
- перенос составляющих элементов материнской крови, который выполняют транспортные белки, участвующие также в строительстве организма малыша, обеспечивая его рост и развитие;
- транспортировка полиненасыщенных жирных кислот, которые обеспечивают выработку клеточных оболочек плода, а перед родами, буквально за месяц до их разрешения, эти клетки участвуют в выработке сурфактанта (вещества, обволакивающего альвеолы в легких), которые обеспечивают самостоятельное дыхание новорожденного ребенка;
- блокировка воздействие материнского гормона эстрогена на растущий организм будущего ребенка;
- препятствие воздействию иммунной системы будущей матери, которая пытается отторгнуть зародыш, воспринимая его как инородное тело (уменьшает образование иммунных клеток женщины, влияющих на развивающийся плод, что позволяет его выносить и самопроизвольно отторгнуться).
- АФП в составе мочи плода выводится в околоплодную жидкость, и таким образом, всасывается в кровь беременной. Часть белка проникает в кровеносную систему матери через плаценту.
- У небеременных женщин этот вид белка образуется лишь при возникновении опухолей. Кстати, то же самое касается и представителей мужского пола. Синтез же этого сложного биологического вещества в этом случае провоцируется ростом раковых клеток печени, яичек у мужчин либо яичников у женщин. Результаты анализов подтверждают присутствие подобной патологии примерно у 4 – 5% таких обследуемых.
- При беременности обследование АФП помогает контролировать процесс развития будущего ребенка. Обычно нормальная беременность подтверждается результатами обследования, которое проводят во втором триместре. На более же позднем сроке, примерно на 32 – 34 акушерской неделе, показатели АФП в норме должны возрастать до пиковых значений, тогда как ближе к разрешению родов – постепенно уменьшаться. У годовалого ребенка показатели АФП не отличаются от показателей взрослого человека.
- К 12 неделе печень ребенка способна самостоятельно синтезировать АФП, снабжая им систему кровообращения. Исследование сыворотки крови матери в этот период позволяет держать под контролем состояние внутриутробного развития ее будущего ребенка.
А если человек небеременный
Выше говорилось, что у здоровых взрослых людей и небеременных женщин содержание альфа-фетопротеина в крови крайне мало. В некоторых случаях, если существуют заболевания печени, его концентрация может повышаться. Но вот в значительных количествах он обнаруживается при опухолях печени, при злокачественных новообразованиях половых желез, и при диагностике метастазов различных новообразований в печеночную ткань.
В том случае, если речь идёт о первичном раке печени, не связанном с метастазами, диагностическое значение и расшифровка повышения уровня этого белка очень велика. Он является онкомаркером, и появляется в периферической крови гораздо раньше, чем возникают первые, беспокоящие пациента клинические признаки заболевания. В среднем, альфа-фетопротеин у больных первичной гепатоцеллюлярной карциномой повышается на 2 месяца раньше, чем возникают боль, желтуха и другие признаки. Это является важным для своевременной диагностики и лечения, а также дает больше шансов на выживание. Но подробно о высоких уровнях альфа-фетопротеина, как онкомаркера у взрослых, рассказано в статье Альфа-фетопротеин (АФП) — онкомаркер.
Методы изучения АФП в крови беременной
Изначально после открытия фетопротеина его определяли в крови при помощи бумажного электрофореза, но в настоящее время применяется иммуноферментный анализ (ИФА). Он основан на способности белка, выступающего в роли антигена, связываться с антителами, которые содержат ферментную метку.
Если белок присутствует в сыворотке, реакция будет положительной. Специальным аппаратом определяют степень разведения сыворотки и концентрацию АФП в ней. Это важный показатель, на который опираются при постановке диагноза. Альтернативным способом исследования, который может использоваться в некоторых клиниках, является хемолюминисценция.
ИФА относится к иммунохимическим методам, который может давать ложноположительный результат. Риск неправильного анализа возникает, когда у женщин присутствует большое количество белков, аналогичных по строению, а также большое количество иммуноглобулина М. Это наблюдается у беременных с повышенным ревматоидным фактором, аутоиммунными заболеваниями, при использовании некоторых лекарственных препаратов и системных патологиях.
Как сдавать анализ на ХГЧ
Для максимальной точности и достоверности результатов анализа, необходимо соблюдать некоторые правила
О подготовке должен сообщить врач, но важно помнить, что анализ на содержание гормона ХГЧ во время беременности нужно сдавать натощак. Также рекомендуется делать это утром, другое время суток допустимо при условии, что до этого не было ничего съедено в течение минимум 5 часов
Кровь для проведения этого анализа берут из вены. За день до сдачи крови, следует исключить любые физические нагрузки, поскольку только так результат будет достоверен
Не менее важно помнить, что если до сдачи анализа женщина прошла курс гормональных препаратов, они непременно будут влиять на его результаты, поэтому есть необходимость сообщить об этом сотруднику лаборатории
Сдавать кровь для анализа на содержание ХГЧ следует не раньше двух дней задержки месячных или на 12 сутки после предполагаемого зачатия. В то же время, присутствие гормона хорионического гонадотропина в крови можно отметить и через неделю после зачатия, но в этом случае, точность анализа будет низкой. С целью прослеживания динамики роста ХГЧ, есть необходимость сдавать кровь трижды, разница должна составлять не менее 2 суток и, рекомендуется, в одно и то же время. Для выявления патологий плода, анализы на хорионический гонадотропин должны сдаваться с 14 по 18 неделю течения беременности.
Нормы ХГЧ во время беременности являются одним из важнейших показателей, свидетельствующим, помимо прочего, о нормальном течении беременности, также он способствует диагностике самых разных нарушений беременности даже на ранних стадиях их развития.
Так или иначе, если результат анализа на содержание хорионического гонадотропина настораживает, не стоит впадать в панику и делать далеко идущие выводы – достоверно трактовать показатели способен только квалифицированный врач, который и пояснит дальнейшие действия и, возможно, будет рекомендовать сдать анализ повторно.
Альтернативные методы диагностики
Принцип определения степени концентрации ХГЧ в организме вложен и в экспресс-диагностику беременности, проще говоря, в домашние тесты на беременность. Отличием в этом случае, станет отсутствие необходимости сдавать кровь, поскольку диагностироваться будет моча. Любые современные тесты обладают достаточной чувствительностью и информативностью, начиная с первых дней задержки месячных. В то же время, их диагностическая ценность, безусловно, несколько ниже, чем у тех же лабораторных анализов крови. Также, эти методы проводятся с абсолютно разными целями, поэтому они могут лишь дополнять друг друга, а не заменять.
Комбинирование методов должно следовать следующей тактике: для подтверждения наличия беременности диагностика начинается с использования обычного экспресс-теста, а затем лабораторного. Сдавать кровь необходимо также в тех случаях, если результат теста положительный и наличествуют признаки нарушений течения беременности, существуют подозрения на внематочную беременность. Возможно, но не рационально приступать к диагностике беременности со сдачи крови для анализа.
Анализ крови на прогестерон при определении беременности
Бывают случаи, когда кроме определения уровня хорионического гонадотропина, врачи рекомендуют сдать кровь для анализа на содержание прогестерона. Прогестероном называется еще один гормон беременности, по его содержанию врачи определяют, насколько успешно идет ее развитие.
Среди большинства врачей принято считать, что уровень прогестерона на раннем сроке беременности свыше 25 нг/мл является свидетельством того, что беременность развивается в пределах нормы. Если же уровень содержания этого гормона во время беременности не превышает 5 нг/мл, то это значительно уменьшает шансы на удачное развитие беременности. Промежуточное значение от 5 до 25 нг/мл потребует повторного измерения спустя некоторое время.
Как сдать анализ правильно?
Для того чтобы не было никаких случайных отклонений в результатах анализа, то примерно за две недели до сдачи крови, то есть, примерно, на 15 неделе беременности, необходимо максимально сократить употребление любых лекарственных препаратов, если это возможно. Дело в том, что некоторые лекарства могут исказить результаты обследования на альфа-фетопротеин. Конечно, беременные и так стараются принимать только те лекарства, которые жизненно необходимы, и их назначение жестко контролируется.
За сутки до сдачи крови необходимо ограничить в рационе острое, солёное, жирное и жареное. Обычно питание беременных является сбалансированным, и само по себе злоупотребление такими продуктами может привести к аллергизации малыша, а также к нарушению обмена веществ у будущей матери и ребёнка, поэтому этот совет также обязателен к соблюдению на любом сроке беременности.
Также за сутки необходимо ограничить физическую нагрузку, пусть и небольшую, а последний прием пищи должен быть не позднее 20 часов вечера накануне утренний сдачи крови. Утром, после пробуждения, можно спокойно выпить небольшое количество чистой воды, а затем сдать кровь натощак. Важно, что визит в лабораторию должен быть достаточно раним, поскольку более позднее обращение может исказить истинную концентрацию альфа-фетопротеина в плазме крови.
Когда при беременности определяют АФП
Основные из показателей для определения АФП в плазме беременных – это скрининговые исследования у женщин из группы риска, а также подозрения на различные пренатальные патологии у плода — хромосомные аномалии, проблемы с развитием плода, пороки органов, выявленные по данным УЗИ и других диагностических процедур. Также при беременности тесты с выявлением уровня АФП будут показаны в качестве скрининговых в период, когда его уровень нарастает максимально активно – это сроки от 15-ой до 22-ой недели. Если женщине проводили разного рода инвазивные процедуры в начальные этапы гестации (биопсия хориональных ворсинок или амниоцентез), необходим дальнейший контроль уровня АФП в динамике.
Есть целый ряд абсолютных показаний к тому, чтобы проводить определение АФП у женщин при гестации. Сюда можно отнести такие поводы, как:
- Наличие близкородственного брака (супруги кузены или иные ближние родственники)
- имеются в семье или у ближайшей родни генетически обусловленные патологии, хромосомные нарушения, генные болезни, наследственные изменения обмена веществ
- в семье имеются дети, рожденные ранее, и имеющие генные или хромосомные патологии
- беременность наступила после 35 лет, либо это первая беременность после 30 лет
- в ранние сроки беременности были перенесены серьезные болезни и инфекции, при которых проводился прием серьезных и потенциально токсичных препаратов
- женщина перенесла в ранние сроки рентгенологические обследования.
По особым показаниям врач может назначить дополнительно проведение данного анализа, если посчитает это необходимым.
Скрининг второго триместра беременности: расшифровка | Мой Гинеколог
Скрининг второго триместра является логическим продолжением скрининга первого триместра беременности. Этот анализ помогает выявить риск рождения ребенка с аномалиями развития, такими как синдром Дауна, анэнцефалия, расщепление позвоночника и другие.
На каком сроке делают скрининг?
Скрининг второго триместра проводят на сроке беременности от 14 до 20 недель (лучше провести скрининг на 16-18 неделе беременности).
Какие анализы делают во 2 триместре?
Во втором триместре вы сдадите биохимический анализ крови на определение уровня:
- ХГЧ
- АФП
- Свободного эстриола
- Ингибина А
На этом этапе также учитываются данные УЗИ, проведенного еще в первом триместре беременности.
Что такое двойной, тройной и четверной тесты?
К сожалению, не во всех клиниках и лабораториях есть возможность определить уровень сразу всех 4 показателей. Если в скрининге второго триместра измеряется только уровень ХГЧ и АФП – то это двойной тест второго триместра. Тройной тест – это определение ХГЧ, АФП и свободного эстриола. Четверной тест – это определение ХГЧ, АФП, свободного эстриола и ингибина А.
Все эти тесты могут рассматриваться вместе с данными УЗИ первого триместра. Такой тест называют комбинированным.
Норма ХГЧ
Норма для ХГЧ зависит от срока беременности. С нормами для вашего срока вы можете ознакомиться тут.
Внимание! Нормы для ХГЧ могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
ХГЧ: что если он не в норме?
Если уровень ХГЧ выше нормы для вашего срока беременности, либо превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Клайнфельтера.
Если ХГЧ ниже нормы для вашего срока, либо составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма АФП
АФП, или альфа-фетопротеин, это белок, который обнаруживается в крови всех беременных женщин. Уровень АФП постепенно повышается с 14 недели беременности, и растет до 32-34 недель, а затем начинает понижаться.
Норма для АФП зависит от срока беременности:
- 13-15 недель: 15-60 Ед/мл, либо от 0,5 до 2 МоМ
- 15-19 недель: 15-95 Ед/мл, либо от 0,5 до 2 МоМ
- 20-24 недели: 27-125 Ед/мл, либо от 0,5 до 2 МоМ
Внимание! Нормы в Ед/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
АФП: что, если он не в норме?
Если АФП выше нормы для вашего срока, либо превышает 2 МоМ, то у вашего ребенка повышен риск нарушений развития спинного и головного мозга (анэнцефалия и расщепление позвоночника). Также повышенный уровень АФП встречается при многоплодной беременности.
Если АФП ниже нормы для вашего срока, либо составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна, синдрома Эдвардса.
Норма свободного эстриола
Свободный эстриол – это вещество, которое обнаруживается в крови беременных женщин и является показателем благополучия ее будущего ребенка. Уровень свободного эстриола зависит от того, насколько хорошо работают надпочечники плода.
Норма свободного эстриола в крови сильно зависит от лаборатории, в которой вы сдаете анализ. В этой статье я не буду приводить нормы для эстриола, так как они слишком отличаются для разных лабораторий и это может только ввести вас в заблуждение.
Внимание: сдавая анализ крови в лаборатории, всегда требуйте нормы для каждого из показателей. Лаборатория обязана предоставить такую информацию.
Если же результат анализа выдан в единицах измерения МоМ, то норма свободного эстриола для любого срока беременности: от 0,5 до 2 МоМ.
Свободный эстриол: что, если он не в норме?
На уровень свободного эстриола в крови могут повлиять некоторые лекарства, принимаемые во время беременности: это Дексаметазон, Преднизолон, Метипред, антибиотики. Если вы принимаете какое-либо лекарство, обязательно укажите это в анкете, которую будете заполнять перед сдачей анализа, либо сообщите специалисту, который берет у вас кровь для анализа.
Если уровень свободного эстриола у вас ниже нормы для вашего срока беременности, либо составляет менее 0,5 МоМ, то у будущего ребенка повышен риск синдрома Дауна, синдрома Эдвардса. Пониженный эстриол может говорить о фето-плацентарной недостаточности, недоразвитии надпочечников у будущего ребенка, угрозе преждевременных родов и отсутствии головного мозга (анэнцефалии) у плода.
Повышенный эстриол (более 2 МоМ) встречается при многоплодной беременности, при заболеваниях печени и крупных размерх плода.
Норма Ингибина А
Ингибин А это вещество, которое присутствует в крови как во время беременности, так и у небеременных женщин. Норма для ингибина А может отличаться в разных лабораториях, поэтому обращайте внимание на результат анализа, указанный в МоМ. Нормальный уровень ингибина А не должен превышать 2 МоМ.
Ингибин А: что, если он не в норме?
Повышение уровня ингибина А сопряжено с повышенным риском синдрома Дауна у будущего ребенка. Также высокий ингибин А встречается при других хромосомных аномалиях у плода.
И тем не менее, описано немало случаев, когда уровень ингибина А во время беременности был повышен в несколько раз, но при этом остальные анализы были в норме, и ребенок в итоге рождался здоровым.
Это объясняется следующими факторами: на уровень ингибина А влияет ваш возраст, вес, срок беременности, курите ли вы, и некоторые другие особенности вашего организма и вашей беременности. Поэтому результаты четверного теста должны оцениваться в совокупности всех анализов (вместе с анализами на ХГЧ, свободный эстриол и АФП).
Что делать, если скрининг 2 триместра не в норме?
Если результаты скрининга второго триместра не так хороши, как хотелось бы, то вам нужно обратиться к врачу-генетику. Генетик еще раз просмотрит все данные анализов (в том числе, результаты УЗИ в первом триместре), тщательно расспросит вас о здоровье до беременности, здоровье вашего мужа и ваших родственников.
Если гинеколог сделает вывод, что имеется повышенный риск синдрома Дауна, либо других отклонений у вашего будущего ребенка, то он порекомендует вам пройти амниоцентез. Амниоцентез позволит расставить все точки над «и» и узнать, действительно ли болен ли будущий ребенок.
Источник: https://www.mygynecologist.ru/content/%D1%81%D0%BA%D1%80%D0%B8%D0%BD%D0%B8%D0%BD%D0%B3-%D0%B2%D1%82%D0%BE%D1%80%D0%BE%D0%B3%D0%BE-%D1%82%D1%80%D0%B8%D0%BC%D0%B5%D1%81%D1%82%D1%80%D0%B0-%D0%B1%D0%B5%D1%80%D0%B5%D0%BC%D0%B5%D0%BD%D0%BD%D0%BE%D1%81%D1%82%D0%B8-%D1%80%D0%B0%D1%81%D1%88%D0%B8%D1%84%D1%80%D0%BE%D0%B2%D0%BA%D0%B0
Когда уровень АФП повышен?
Повышение уровня АФП в крови беременной чаще всего наблюдается при патологии плода, когда в околоплодные воды попадает большое количество АФП плода. К таким патологиям относятся:
- расщепление позвоночника, анэнцефалия;
- гидроцефалия;
- угроза прерывания беременности;
- пупочная грыжа;
- аномалии развития мочевой системы (поликистоз почек, отсутствие одной почки и пр.);
- болезни будущей мамы (сахарный диабет, гипертония);
- гестоз (особенно тяжелой степени).
При нормальном течении беременности уровень АФП повышен при многоплодной беременности.
Что делать
Расшифровка значений – это дело врача. При определении отклонений в анализе, нужно сделать ультразвуковое исследование для постановки точного срока гестации. УЗИ также может определить наличие врожденных пороков у плода.
Отклонение АФП в любую из сторон помогают установить степень риска внутриутробных патологий. Для точной диагностики рекомендуют пройти сложные инвазивные методы, позволяющие определить хромосомный набор будущего ребенка. Для 100% диагностики на сроке 17-20 недель делают амниоцентез.
Если патологий не было выявлено, а белок имеет отклонения от нормы, по определенной форме делают оценку степени риска гипотрофии ребенка. Амниоцентез информативен только до 24 недели беременности. Для точной диагностики применяют дополнительную оценку кровотока в маточных артериях, толщину плаценты и кровоток в аорте ребенка.
Если общий индекс больше 7 баллов, врачи говорят о плацентарной недостаточности. Назначается прием витаминов, лекарственных средств улучшающих кроваток.