Лейкоциты в моче у женщин: норма показателей Анализ мочи является одним из самых распространенных исследований в лабораторной диагностике.
Наряду с ОАК, который все чаще проводится с помощью автоматизированных систем, клиницистами используются различные пробы и провокационные тесты.
Изучение мочевого осадка позволяет выявить изменения со стороны мочевыделительной системы. Многие заболевания почек сопровождает лейкоцитурия. Норма лейкоцитов в моче у женщин и детей отличается от показателей у мужчин, но превышение этих значений зачастую связано с однотипными патологическими процессами.
Откуда появляются лейкоциты
Основу мочевыводящих путей составляют 2 вида клеток: различные эпителиальные и мышечные. Их жизнедеятельность поддерживается капиллярной кровью, приносящей кислород и питательные вещества. В крови же находятся и клетки иммунитета – лейкоциты. Они «обходят дозором» мочевыводящие пути, сверяя выставленные на каждой клетке «опознавательные знаки» – антигены – со своеобразным «списком» таких «разрешенных» молекул.
Когда лейкоциты видят антигены бактерий, вирусов или грибов, а также «знаки» раковых клеток, они устремляются в «скомпрометированное» место и начинают уничтожать чужеродные агенты. После выполнения своей функции они выходят в мочу, где и обнаруживаются с помощью лабораторных анализов:
- общего (общеклинического) анализа – обычной порции мочи, забираемой утром. Этот анализ наиболее прост в исполнении, и именно по нему обычно узнают, что содержание лейкоцитов повышено (это называется лейкоцитурией);
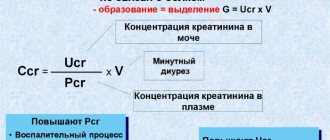
- пробы по Нечипоренко – средней порции утренней мочи. Она считается более информативной для определения количества лейкоцитов, а также эритроцитов и цилиндров в моче. Она лучше уточняет количество указанных клеток, что помогает в диагностике различных воспалительных заболеваний мочевыводящих путей;
- пробы Амбурже. Этот анализ выполняется из 10 мл мочи, отобранной из посуды, куда собиралась моча за 3 часа;
- пробы Аддиса-Каковского – подсчета мочевых клеток в моче, собираемой 24 часа.
Последние анализы нужны для обнаружения скрытой лейкоцитурии (когда в общем анализе лейкоциты в норме) или когда при многократном исследовании лейкоциты то повышены, то нормальны. Они помогут не пропустить, а обнаружить у человека заболевание еще на той стадии, когда УЗИ ничего не покажет.
Общие сведения о лейкоцитах
Лейкоциты представляют собой ядросодержащие клетки белой окраски, поскольку не имеют пигмента, и выполняют сразу несколько функций, главной из которых является борьба с инфекцией в организме. Рассмотрим их детальнее:
- Защитная. Заключается в уничтожении микроорганизмов всех типов, поскольку клетки обладают бактерицидным, противоопухолевым, антитоксическим, противогельминтным, а также противоаллергическим действием.
- Регенеративная. Состоит в высвобождении специфических факторов, ускоряющих заживление тканей.
- Регуляторная. Предполагает образование цитокинов, ростовых и других элементов, активно участвующих в процессе формирования, развития и созревания компонентов крови, а также иммунных реакций
Лейкоциты обладают функцией памяти, то есть запоминают все вредоносные агенты, которые воздействовали на организм человека в течение всей его жизни. Некоторые «знания» передаются по наследству с помощью информационных молекул от матери к ребенку.
Также они обладают способностью к усиленному размножению и самовосстановлению, что особенно важно при онкологических заболеваниях, когда после химиотерапии их количество значительно снижается. «Умные» клетки контролируют, направляют и осуществляют регуляцию активности своих «собратьев», благодаря чему процессы иммунной защиты протекают нормально.
Норма лейкоцитов
В норме в моче может быть несколько клеток иммунитета: это те «дозорные», которые проверяли органы на предмет инфекции или рака. У женщин таких клеток допускается немного больше: у них в мочу могут попадать еще и те лейкоциты, которые «проверяют» половые органы.
- Итак, норма лейкоцитов в моче (по общеклиническому анализу мочи): у женщин: 0-6 в поле зрения;
- у мужчин: 0-3 в поле зрения.
Таким образом, что значит «повышенные лейкоциты»? В зависимости от того, каким анализом мочи они определяются, это:
- или более 3 у мужчин и 6 у женщин (по общему анализу);
- или более 2000 (по Амбурже и Нечипоренко);
- или более 2 миллионов (по Аддису-Каковскому).
Норма у детей
У грудничков в отношении объема выполняемой «работы» лейкоциты являются несколько «слабее». Это обусловливает то, что норма лейкоцитов в возрасте до года отличается: от 1 до 8 кл/поле зрения. Увеличиваться это количество в моче у грудничка может в периоды прорезывания зубов, когда происходит безмикробное воспаление лунки зуба, и множество лейкоцитов вынуждены попадать в мочу.
У старших детей нормы приближаются к таковым у взрослых. Чтобы оценить, является ли показатель вашего ребенка нормальным, существует таблица по возрасту. С ней нужно просто сравнить полученный общий анализ мочи:
| Возраст | Норма в поле зрения | |
| у мальчиков | у девочек | |
| до 28 дней жизни | 5-7 | 8-10 |
| до года | 5-6 | 8-9 |
| от 1 до 18 и старше | 0-5 | 0-6 |
Таким образом, чем меньше лейкоцитов в моче, тем лучше. Некоторые практикующие урологи высказывают мнение, что если в моче у ребенка любого возраста общеклиническим методом определяется более 3 лейкоцитов в поле зрения, то его нужно уже обследовать по приведенному в разделе «Что делать при повышении лейкоцитов в моче» алгоритму.
Итоги
Лейкоциты – белые клетки крови, отвечающие за защитные реакции иммунной системы на проникновение в организм инфекций, вирусов, бактерий и т. п. В здоровой урине фиксируется минимальное количество лейкоцитарных клеток. Согласно общему анализу мочи, норма для женщин составляет от 0 до 6 (в поле зрения).
В зависимости от того, насколько превышено их число, определяется стадия воспалительных заболеваний органов мочевыделительной системы (цистита, пиелонефрита, уретрита и др.). Лейкоцитурия также сопровождает хронические патологии почек и болезни женских половых органов. Для определения уровня лейкоцитов назначается один из четырех анализов мочи (общий клинический или пробы Нечипоренко, Амбурже, Аддиса-Каковского).
Виды лейкоцитурии
По происхождению лейкоцитурия бывает:
- истинной, когда причины повышенных лейкоцитов в моче – в заболеваниях мочевыделительной системы;
- ложной, когда лейкоциты попадают в мочу из половых путей (для определения воспаления в половых органах определяют лейкоциты в мазке из них). Это может происходить как у мужчин, так и лиц женского пола любого возраста. Причиной такого состояния могут становиться как плохая гигиена половых органов перед сдачей анализа, так и воспаление наружных половых органов у женщин (вульвовагинит) или кожи полового члена и его головки (баланопостит).
Есть и другая классификация, учитывающая стерильность мочи, в которой найдено большое количество лейкоцитов. В этом случае, лейкоцитурия бывает:
- инфекционной. Вызвана воспалением мочевыводящих путей. При бакпосеве или ПЦР-исследовании мочи определяется какой-то микроб.
- неинфекционной (асептической). Она вызвана или неинфекционными процессами (например, аутоиммунном гломерулонефрите или аллергическом цистите), или воспалениями, происходящими в близлежащих к мочевыводящим путям органам, или приемами перечисленных ниже препаратов.
В зависимости от количественных результатов, которые показывает общий анализ мочи, лейкоцитурия бывает:
- незначительной: 7-40 лейкоцитов в поле зрения;
- умеренной: 41-100 клеток в поле зрения;
- выраженная (ее же называют пиурия, то есть «гной в моче»), когд определяется более 100 кл/в п.зрения.
В зависимости от того, какие лейкоциты преобладают в поле зрения (лейкоциты – это собирательное понятие для нескольких видов клеток), лейкоцитурия может быть нейтрофильной, лимфоцитарной, эозинофильной и мононуклеарной. Каждая из них характерна для определенных заболеваний. Для определения типа лейкоцитурии требуется дополнительное исследование мочи: стандартным общеклиническим анализом этот показатель не определяется.
Как правильно собрать мочу
Необходимым условием правильных результатов клинического исследования является соответствующая подготовка и сбор мочи. На состав и количество химических соединений в моче влияют многие факторы, способствующие ложноположительному или ложноотрицательному результату, а именно:
- медикаментозные препараты (если в составе присутствует кофеин, этиловый спирт, раувольфия, тринитрат глицерина, диуретики, обезболивающие, жаропонижающие, то в моче повышается глюкоза, креатинин и т.д.);
- алкогольные напитки, кофе, зеленый чай, напитки и еда с высокой концентрацией красителей в составе;
- слишком соленая и сладкая еда;
- несоблюдение норм гигиены.
Мочу собирают непосредственно после сна при первом мочеиспускании. Сразу после пробуждения необходимо провести гигиенические процедуры с использованием мыла и стерильных салфеток. Следует заранее подготовить стерильный контейнер, или использовать любую тщательно вымытую подходящую емкость.
Всю утреннюю мочу условно разделяют на три порции, каждая из которых может свидетельствовать о наличии воспалительных процессов в верхних и нижних мочевых путях. В зависимости от этого существует два варианта сбора утренней мочи:
- сбор средней мочи — первые миллилитры урины необходимо пропустить, а далее набрать жидкость в подготовленную емкость;
- сбор общей мочи — весь объем выпускается в широкую емкость, далее жидкость необходимо перемешать и перелить необходимое количество в подготовленный контейнер.
Причины повышения лейкоцитов в моче
Повышенный уровень лейкоцитов может определяться не только при болезни. Это может быть при недостаточной гигиене половых органов (читайте, как правильно подготовиться к сдаче мочи, далее), а также – вследствие приема некоторых лекарственных средств. К последним относятся:
- мочегонные препараты;
- противотуберкулезные средства;
- некоторые антибиотики;
- препараты, подавляющие иммунную систему (применяются при лечении аутоиммунных болезней, опухолей, а также после трансплантации органов);
- нестероидные противовоспалительные средства, которые применяются обычно для лечения болевых синдромов различной локализации.
Рассмотрим, когда в моче появляется более 6 штук в поле зрения лейкоцитов у лиц обоего пола:
При цистите – остром и хроническом
Острое заболевание трудно пропустить: оно проявляется интенсивными болями внизу живота, сильными позывами к мочеиспусканию и его болезненностью (особенно в конце), иногда еще выделением крови с мочой и повышением температуры. А хронический цистит может протекать бессимптомно, только в некоторых случаях давая знать о себе учащенным мочеиспусканием и небольшим дискомфортом при нем. При хроническом цистите периодически возникают обострения, которые проявляются симптоматикой острого процесса.
При уретрите – остром и хроническом
Острое воспаление проявляется болью, особенно сильной в начале мочеиспускания, его учащением и помутнением мочи. При хроническом уретрите эти симптомы проявляются лишь изредка, после переохлаждений, приема больших количеств алкоголя и половых актов. В остальное время заболевание может не проявляться никакими симптомами.
Пиелонефрит, пиелит
При пиелонефрите и пиелите, которые бывают острыми и хроническими; имеют одинаковые проявления. Острое воспаление почечной ткани характеризуется высокой температурой, симптомами интоксикации и болями в пояснице. Хронический пиелонефрит может проявляться только более быстрой утомляемостью, периодическими головными болями и подъемами температуры до цифр ниже 38°C. Также может ощущаться более быстрое замерзание поясницы.
Мочекаменная болезнь, опухоли
Лейкоциты могут определяться, когда в мочу попадает кровь (в ней есть все клетки крови), что бывает при мочекаменной болезни (когда камень травмирует мочевыводящие пути), после травмы почек или нисходящих мочевыводящих путей, при имеющейся в почках, простате или нисходящих мочевыводящих путях опухоли. И если мочекаменная болезнь обычно проявляется симптомами почечной колики (резкой и интенсивной болью в пояснице, отдающей в половые органы), а сам факт травмы трудно забыть, то опухоли мочеполовой системы долго не имеют никаких симптомов.
Гломерунонефрит
При гломерулонефрите, то есть воспалении почечных клубочков, которое происходит не вследствие инфицирования почечной ткани (как при пиелонефрите), а при сильно «активной» реакции иммунитета на имеющееся в организме микробное воспаление. Гломерулонефрит может также иметь аутоиммунный характер, когда клетки собственного иммунитета начинают атаковать клубочки собственных почек. Острый гломерулонефрит проявляется повышением температуры, слабостью, снижением аппетита, тошнотой, появлением на лице отеков, которые с утра больше, к вечеру – меньше. В некоторых случаях в моче появляется кровь, которая придает ей бурый, черный или темно-коричневый цвет.
При пионефрозе
Так называется расплавление почечной ткани, когда формируется абсцесс; является осложнением пиелонефрита. Проявляется слабостью, нарушением сна, повышенной потливость, болями в поясничной области.
При паранефрите – воспалении околопочечной клетчатки
Является осложнением пиелонефрита, бактериальных воспалений толстой кишки, которая соприкасается с этой клетчаткой, а также гнойных патологий других органов, откуда бактерии с кровью разносятся по организму. Проявляется повышением температуры, болями в пояснице и половине живота.
При почечных кистах
Они длительное время, пока киста не нарушает отток мочи, ничем не проявляются. Как только моча вытекает плохо, начинает застаиваться в почке, сюда присоединяется бактериальная инфекция. Это проявляется повышением температуры, болями в пояснице, слабостью.
При амилоидозе почек
Это заболевание, характеризующееся отложением особого белка – амилоида – сначала между основными «рабочими элементами» почки, а потом – с замещением этих структур. В результате этой патологии нормальная почечная ткань по большей части замещается нерабочей розовой блестящей тканью. Возникает болезнь вследствие наследственных нарушений определенных генов. Также она развивается при хронических инфекциях, опухолях, аутоиммунных заболеваниях.
Почечный амилоидоз какое-то время (3 года или более) ничем не проявляется, потом с мочой начинает теряться белок, эритроциты и лейкоциты, в результате появляются отеки, кожа становится бледной. На следующей стадии белка теряется еще больше, из-за этого отеки на теле тоже увеличиваются, перестают реагировать на прием мочегонных. Артериальное давление может быть увеличенным, нормальным или сниженным. Развиваются одышка, головокружение, слабость; нарушается работа сердца, уменьшается количество мочи.
При туберкулезе почек
Он может развиваться как осложнение туберкулеза легких или без изменений в легких. Проявляется слабостью различной степени, повышением температуры до невысоких цифр, болью в пояснице, помутнением мочи, в которой иногда невооруженным глазом видна кровь. Если туберкулез почек осложняется туберкулезом мочевого пузыря, наблюдаются те же симптомы, что и при нетуберкулезном цистите.
Аппендицит
При аппендиците, когда воспаленный аппендикс лежит на мочевом пузыре, приводя к реактивному воспалению последнего. К слову, аппендицит не всегда бывает острым, который весьма сложно не заметить. В некоторых случаях заболевание принимает хроническое течение, проявляясь периодическими болями внизу живота и справа, которые усиливаются при физической нагрузке; тошнотой, вздутием живота; запорами или поносами.
При аллергических заболеваниях
При аллергии, вызванной, в том числе, продуктами жизнедеятельности паразитов. Изменения, подобные тем, что наблюдаются со стороны кожи (крапивница) или носоглотки (аллергический ринит), при сильной аллергии появляются и в кишечнике, и в мочевыводящих путях. В результате воспаленная под влиянием гистамина слизистая оболочка мочевыводящих путей становится источником лейкоцитов.
При диабетической нефропатии
Если у человека имеется сахарный диабет, ему нужно контролировать не только уровень глюкозы в крови, но и общий анализ мочи. Появление здесь лейкоцитов свидетельствует о том, что из-за длительного поддержания высокой концентрации сахара были повреждены сосуды, питающие почки, из-за чего страдает ткань последних. Это и есть диабетическая нефропатия.
При системной красной волчанке, тогда это осложнение называется волчаночным нефритом
Системную красную волчанку можно заподозрить по появлению на лице характерного покраснения в области щек и переносицы (напоминает бабочку), «странным» подъемам температуры, мышечным и головным болям, выпадению волос участками, ломкости ногтей. О том, что развился нефрит, говорят отеки, появившиеся на лице, голенях и стопах, появление болей в пояснице, повышение артериального давления.
При ревматоидном артрите
В этом случае первыми поражаются суставы в различном количестве и комбинации. Почти всегда страдают суставы на руках. Поражение почек проявляется отеками на лице, голенях, уменьшением количества мочи, повышением температуры.
При обезвоживании
Тогда имеет место или чрезмерное потение (в том числе, при высокой температуре тела), или понос, или кровопотеря, или отделение больших количеств мочи.
При заболеваниях, сопровождающихся сильной интоксикацией
Это, в основном, инфекционные заболевания: тяжелая ангина, пневмония, лептоспироз.
Правильный сбор мочи для исследования на лейкоциты
Чтобы исследование показало максимально точную картину, нужно соблюдать определенные рекомендации по подготовке к нему:
- Физические нагрузки и резкие перепады температур (посещение бани или сауны) исключаются.
- За день до анализа не принимать антибактериальные и противовоспалительные препараты. Этот запрет относится и к мочегонным средствам.
- Употреблять жидкости в меру, не превосходя дневную норму.
- Сократить употребление пищи с высоким содержанием белка.
В остальном правила полностью совпадают с теми, что были даны выше для общего сбора мочи. Следовать им нужно безукоризненно, иначе динамика получится неверной. Если результат первичного исследования остался неизменным после этого дополнения, болезнь подтверждается.
Повышенные лейкоциты в моче у женщин
Дополнительно лейкоцитурия у женщин развивается вследствие «ложных» причин, то есть связанных не с почками и не с организмом в целом, а – с болезнями женских половых органов. Это:
- Вульвовагинит (воспаление влагалища и наружных половых органов), в том числе кандидозного происхождения. Он проявляется обычно дискомфортом в области вульвы и влагалища, иногда – зудом; из влагалища появляются выделения различного цвета и характера, что зависит от возбудителя. Так, при кандидозном поражении (молочнице) это обычно творожистые бели.
- Бартолинит (воспаление бартолиниевой железы на входе во влагалище). Острый процесс проявляется появлением отека и боли в области половых органов, которая усиливается при сидении, ходьбе, половом акте, посещении туалета; до одной большой половой губы становится крайне больно дотрагиваться. Также при остром бартолините повышается температура тела до высоких цифр, появляется слабость и озноб. При хроническом бартолините периоды ремиссий без симптомов сменяются появлением болезненного уплотненного участка в области большой половой губы, что сопровождается болью при движении. Температура тела может повышаться, но – до невысоких цифр.
- Аднексит – это воспаление маточных придатков, которое может носить как односторонний, так и двусторонний характер. Острый аднексит не заметить трудно. Это боль с одной стороны живота, отдающая в прямую кишку и крестец, повышение температуры, слабость, появление гнойных или обильных слизистых выделений из влагалища. Если заболевание не лечить, оно переходит в хроническую форму. Тогда на первый план выходят нарушения менструального цикла, периодически же появляются такие же симптомы, как при остром процессе, но менее выраженные.
Повышение лейкоцитов в моче при беременности выше 9-10 клеток в поле зрения не может быть признаком нормы. Оно говорит о том, что в организме женщины появился один из патологических процессов, которые рассмотрены выше. Наиболее часто у беременных может развиваться цистит (часто обостряется хронический цистит) или пиелонефрит. Обе этих патологии связаны с тем, что мочевыводящие пути сдавливаются растущей маткой, и в них возникает застой мочи.
Лейкоциты в моче при беременности могут повышаться также вследствие молочницы половых органов, которая часто тревожит женщину из-за естественного для беременности снижения иммунитета. Но самой грозной причиной такого изменения общего анализа мочи является гестоз 2 половины беременности, когда почки страдают от того, что организм воспринимает плод как чужеродный организм. В этом случае обязательно отмечается не только лейкоцитурия, но и повышение белка в моче. В этом случае госпитализация в акушерский стационар для дальнейшей диагностики и лечения – обязательны, так как гестоз опасен для жизни и матери, и ребенка.
Что делать при обнаружении высоких значений?
Следует понимать, что превышение уровня лейкоцитов относительно установленных норм не является заболеванием. Это всего лишь явный симптом, указывающий на отдельные физиологические аспекты работы женского организма либо же патологии инфекционной или неинфекционной природы.
Современная медицина не рекомендует вручную нормализовать уровень лейкоцитов в моче либо же крови, а сразу обратиться к профильному специалисту, который направит пациентку на комплексную диагностику, включающую в себя помимо сдачи анализов также ультразвуковое исследование, кольпоскопию и прочие процедуры по необходимости.
При точном обнаружении и подтверждении наличия патологии женщине будет прописана индивидуальная терапия с учетом особенностей организма, текущего состояния заболеваний почек и прочих факторы.
В рамках комплексного лечения могут быть использованы антибиотики, противогрибковые средства, спазмолитики, цитостатики, противовоспалительные комплексы, кортикостероиды, пробиотики и пребиотики, иные препараты по необходимости. Самолечением в этой ситуации заниматься запрещено, поскольку в лучшем случае у женщины лишь исчезнет часть симптомов (что затруднит поиск истинной причины проблемы), в другом же состояние здоровья значительно ухудшится.
Повышенные лейкоциты в моче у мужчин
Если у мужчины в моче больше лейкоцитов, чем нужно, то в дополнение к перечисленным выше, характерным для обоих полов причинам, это может быть:
- Простатит. Когда это острый процесс, он проявляется болезненным мочеиспусканием, при этом боли локализуются в области крестца и промежности, усиливаются при дефекации. Повышается температура, а при далеко зашедшем процессе затрудняется отток мочи, страдает эректильная функция. При хроническом простатите может ощущаться только небольшой дискомфорт или слабая боль при мочеиспускании; периодически повышается температура до очень невысоких цифр. Чаще заболевание протекает без симптомов.
- Фимоз – заращение отверстия крайней плоти – трудно не заметить: в эрегированном состоянии головка обнажается не полностью или и вовсе не может быть обнажена. В тяжелой стадии нарушается и мочеиспускание: моча вначале раздувает слипшуюся крайнюю плоть, а потом, по каплям вытекает из образовавшегося «мешка».
- Баланопостит – воспаление кожи, покрывающей половой член, обычно переходящий на головку. Проявляется болезненными ощущениями в этой области, зудом и жжением, повышением температуры, появлением выделений, повышением либидо из-за раздражения головки, высокой температурой тела.
- Аденома предстательной железы долго не проявляется – пока простата не увеличится настолько, чтобы начать перекрывать отток моче. Позже ее симптомами становятся уменьшение и прерывистость струи мочи, вынужденное напряжение в начале мочеиспускания, которое позже сменяется болью. Когда из-за сдавления увеличенной простатой мочевой пузырь перестает опорожняться полностью, мужчину беспокоят частые и сильные позывы к мочеиспусканию; вставать в туалет приходится даже ночью по нескольку раз. Если присоединяются осложнения, в моче появляется кровь, развивается или недержание мочи, или ее полная задержка.
- Рак простаты по симптомам не отличается от аденомы простаты. Если мужчина не проходит плановые обследования у уролога или УЗИ, и рак доходит до той стадии, когда появляются метастазы, появляются боли в костях или позвоночнике, кашель (если метастазы в легких), слабость и желтушное окрашивание кожи (если метастазы в печени).
Болезни мочевого пузыря и мочевыводящих путей
Повышенное количество лейкоцитов в урине может указывать на развитие воспалительного процесса в органах мочевыделительной системы. Чаще других диагностируются:
- Цистит. Очаг воспаления располагается в мочевом пузыре. Болезнь протекает остро. Появляются сильные боли в нижней части живота, учащенные позывы к мочеиспусканию, может увеличиваться температура тела.
- Уретрит. Проблема сопровождается воспалительным процессом, очаг которого залегает в уретре. Из-за того человек начинает мочиться больше обычного, его мучают зуд и сильное жжение. По мере развития болезни возбудитель может распространяться выше по мочевыделительной системе и приводить к развитию осложнений.
- Травмы. Любые повреждения мочеточников и мочевыводящих путей сопровождаются попаданием клеток крови в урину. Травмирование становится результатом ушиба, падения, удара или нарушений технологии проведения медицинских манипуляций.
Наиболее результативным оказывается трехстаканная проба, при которой проводится забор трех образцов. О развитии уретрита свидетельствует обнаружение лейкоцитов уже в первой порции урины. При проблеме с мочеточником или мочевым пузырем кровяные тельца присутствуют во второй пробе.
Повышенные лейкоциты в моче у детей
Когда в моче у ребенка определяется лейкоцитов больше, чем в норме, это могут быть те же причины, что и у взрослых, за исключением таких процессов, как простатит, аденома и рак простаты у мальчиков. Редкостью для детского возраста является амилоидоз, опухоли (доброкачественные и злокачественные) и кисты мочевыводящих путей.
Для каждого возраста ребенка характерен разный набор заболеваний, сопровождающихся лейкоцитурией:
- До года начинают проявляться некоторые тяжелые врожденные пороки развития мочевыводящих путей, лекарственное поражение почек, пузырно-мочеточниковый рефлюкс (заброс мочи из мочевого пузыря в мочеточники). Лейкоцитурия может появляться и при опрелостях, а также в том случае, когда у ребенка имеет место диатез (у детей с диатезом норма лейкоцитов в моче на 2 клетки больше, чем у сверстников без этого аллергического заболевания). У девочек в этом возрасте уже может иметь место вульвит, тогда даже невооруженным глазом родители могут заметить покраснение и отек в области малых половых губ и преддверия влагалища.
- Когда ребенку год, лейкоциты говорят об энтеробиозе (острицах), воспалении в мочевыводящих путях: уретрите, цистите, пузырно-мочеточниковом рефлюксе, реже – о гломерулонефрите. У девочек это может быть признаком вульвита.
- До 3 лет основными причинами лейкоцитурии становятся: энтеробиоз, травмы почек, пузырно-мочеточниковый рефлюкс, инфекции мочевыводящих путей, в том числе и пиелонефрит. Они, проявляясь впервые в этом возрасте, зачастую приобретают хроническое течение, а при неправильном лечении могут осложняться пионефрозом. У мальчиков в этом возрасте дебютирует фимоз.
- С 3 до 5 лет лейкоцитурия может обозначать энтеробиоз, мочекаменную болезнь, уретрит или цистит (чаще), пиелонефрит (реже), травму почек, гломерулонефрит. У девочек – вульвит, у мальчиков – баланопостит.
- Возраст с 5 до 11 лет характерен для мочекаменной болезни, инфекций мочевыводящих путей, острого аппендицита, травм почек, гломерулонефрита. Если имел место пузырно-мочеточниковый рефлюкс легкого течения, то в 6-7 лет он, наоборот, может вылечиться самостоятельно. В этом возрасте энтеробиоз тоже может встречаться, становясь причиной лейкоцитурии.
- У детей старше 12 лет причинами лейкоцитурии могут становиться все те заболевания, которые характерны для взрослых. Как уже говорилось, за исключением опухолевых заболеваний, диабетической нефропатии, амилоидоза.
Причины лейкоцитурии
Повышенное содержание лейкоцитов в моче свойственно следующим заболеваниям:
- пиелонефрит;
- гломерулонефрит;
- гидронефроз;
- интерстициальный нефрит;
- отторжение почечного трансплантата;
- туберкулез почки;
- цистит;
- уретрит;
- мочекаменная болезнь;
- аппендицит;
- простатит;
- злокачественные опухоли почек, мочевого пузыря;
- воспаление придатков матки и иные заболевания женской репродуктивной системы (вагинит, кандидоз, вульвовагинит);
- паразитарные инфекции;
- интоксикации;
- сердечная недостаточность.
Повышение лейкоцитов может вызвать прием некоторых лекарств (антибиотиков, диуретиков, противотуберкулезных препаратов, иммуносупрессоров, препаратов группы нестероидных противовоспалительных средств).
При развитии воспалительной реакции вследствие деструкции канальцев и клеточной инфильтрации создаются условия для избыточного выхода лейкоцитов из очага воспаления в мочу.
Повышение лейкоцитов в моче у женщин наблюдается при беременности.
Что делать при повышении лейкоцитов в моче
Существует специальный алгоритм действий, который нужно соблюдать для того, чтобы установить причину лейкоцитурии:
- Проведите тщательный туалет наружных половых органов, как описано в разделе ниже, и только после этого сдайте общий анализ мочи еще раз.
- Если во втором анализе – норма, врачи рекомендуют не успокаиваться, а, по предварительному согласованию с нефрологом или урологом (особенно если это касается ребенка), собирать мочу в течение суток для пробы Аддиса-Каковского. Только если там – норма, можно дальше ничего не делать.
- Если во втором анализе мочи опять количество лейкоцитов повышено, даже если это цифра в 3-5 клеток, нужны 2 анализа: бакпосев мочи (для этого моча сдается обязательно после гигиены половых органов и обязательно – в стерильную банку) и трехстаканная проба. По данным бакпосева можно установить, какой возбудитель стал причиной воспаления, а по данным трехстаканной пробы – установить его локализацию.
Трехстаканная проба чаще всего выполняется в стационаре, во избежание ошибок, но может выполняться и дома. Для нее нужно 3 одинаковых чистых контейнера, которые нумеруются соответственно: «1», «2», «3». После гигиены половых органов нужно начать мочиться, но сделать это так, чтобы в первый стакан попало совсем немного мочи (1/5), во второй – максимальное количество (3/5), в третий – несколько последних капель (1/5 объема).
Далее 3 стакана отправляются в лабораторию, где в каждом из них подсчитывается количество лейкоцитов. Далее рассуждают так:
- если максимальное количество этих клеток – в банке №1, то это – уретрит, вагинит или энтеробиоз;
- если максимальное число лейкоцитов – в пробе №3, то это говорит о простатите или воспалении более глубоких тканей в малом тазу;
- если много клеток во всех трех пробах, значит, воспаление или в почках, или в мочевом пузыре.
Кроме того:
- Если при проведении трехстаканной пробы лейкоциты увеличены во всех пробах, проводят УЗИ почек и мочевого пузыря. Далее определяют, в каком органе воспаление. Если по данным УЗИ, это мочевой пузырь, выполняют рентгенологическую цистографию. Если, по УЗИ-данным, это мочевой пузырь, нужно сделать урографию или реносцинтиграфии.
- Если при проведении трехстаканной пробы максимальное количество лейкоцитов – в первой порции, нужны такие анализы: отпечаток на энтеробиоз у лиц обоего пола; у мужчин – мазок из уретры, а у женщин – мазок из влагалища. И тот, и другой мазок нужно отправить в бактериологическую лабораторию.
- Во время трехстаканной пробы или отдельного исследования нужно провести определение формы лейкоцитов: если большинство лейкоцитов – нейтрофилы, это говорит: о пиелонефрите, о цистите, об уретрите, об остром гломерулонефрите, или об обострении хронического гломерулонефрита. Отличить патологии отчасти поможет специальное окрашивание генциалвиолетом и шафранином. Оно может выявить клетки Штернгеймера-Мальбина (активные лейкоциты). Если их много, это говорит в пользу пиелонефрита;
- если большинство – мононуклеары. Они определяются на более поздних стадиях гломерулонефрита, а также при инстерстициальном нефрите;
- когда много эозинофилов, то при отрицательном бакпосеве мочи это – отличная помощь врачу. Так он узнает, что причина лейкоцитурии – аллергические заболевания;
- если большинство клеток – лимфоциты, это свидетельствует о волчаночном или ревматоидном нефрите, гломерулонефрите.
До всех этих исследований не стоит заниматься самолечением: и антибиотики, и народные методы могут применяться только на основании установленного диагноза.
Правила сбора материала для анализа
Чтобы исследование не показало искаженные данные, производить сбор материала для анализа следует правильно. Перед сбором мочи необходимо осуществить тщательный туалет мочеполовых органов. Это позволит минимизировать вероятность попадания в жидкость сторонних загрязнителей. Производить сбор мочи нужно в стерильную емкость. Для этого используются специальные контейнеры для биопроб.
За 12 часов до сбора жидкости необходимо исключить прием любых лекарственных средств, которые могут оказать влияние на физико-химические показатели мочи. Сам анализ должен быть проведен не более, чем через 2 часа после забора пробы. Хранить контейнер с собранным материалом запрещается. В моче могут начать размножаться микроорганизмы. Результаты могут быть неточными.
Если планируется проведение общего анализа мочи, необходимо выполнить забор жидкости с утра. За ночь осуществляется физиологическое накопление жидкости. Подобный материал считается наиболее оптимальным. В этом случае результаты исследования будут максимально достоверными.
Если у женщины началась менструация, сдавать мочу на анализ нельзя. Попадание крови контейнер приведет к тому, что результат окажется недостоверным.
Первую порцию жидкости рекомендуется спустить в унитаз. Затем, не прерывая процесс опорожнения мочевого пузыря, необходимо собрать достаточное количество мочи в контейнер и плотно запечатать его. Полученный материал нужно незамедлительно доставить в лабораторию.
Как правильно сдавать мочу
Для того, чтобы в мочу не попадали лейкоциты из половых путей, будь то ребенок или взрослый, ему нужно подготовиться к исследованию. Для этого нужно купить в аптеке стерильную банку для мочи, а для грудничка – еще и мочеприемник, который клеится на половые органы (они разные для мальчиков и для девочек).
За сутки до сдачи анализа исключите из рациона щавель, дичь, шоколад, взрослым – красное вино. Также нужно посоветоваться с врачом, можно ли о, «Дексаметазон», другие гормональные или антибактериальные препараты на 2-3 суток до этого лабораторного исследования.
Сразу после пробуждения нужно подмыться с мылом, причем промыть все: паховые складки, половые органы, наружный анальный сфинктер движениями, направленными спереди назад. Далее аккуратно открываете крышку банки и собираете туда мочу. Для общего анализа нужна не средняя, а полная порция мочи: не менее 5 мл (у грудничков) и не более 150 мл у взрослых.
Автор:
Кривега Мария Салаватовна врач-реаниматолог
После анализа мочи
Аномальные результаты мочи обычно требуют дополнительных методов скрининга для адекватного определения причины. Они могут включать:
- анализы крови;
- визуализационные иследования, например компьютерная томография или МРТ;
- комплексная метаболическая панель (CMP);
- культура мочи;
- полный анализ крови (CBC);
Таблица норм общего анализа мочи у взрослых и детей
| Обозначение | Показатель и единица измерения | Мужчины | Женщины | Дети |
| Color | Цвет | от соломенного до темно-желтого | от соломенного до темно-желтого | от соломенного до светло-желтого |
| Clarity | Прозрачность | 100% | 100% | 100% |
| Smell | Запах | характерный, нерезкий | характерный, нерезкий | характерный, нерезкий |
| SG | Относительная плотность (удельный вес) | 1010-1024 | 1010-1024 | 1005-1024 |
| pH | Кислотно-щелочная реакция | 5,0-7,0 | 5,0-7,0 | 4,5-8,0 |
| PRO | Белок, г/л | 0,00-0,014 | 0,00-0,014 | negative (отсутствует) |
| GLU | Глюкоза, ммоль/л | 0,00-0,8 | 0,00-0,8 | negative (отсутствует) |
| LEU | Лейкоциты, шт. в поле зрения | 0-3 | 0-6 | 0-2 |
| BLD | Эритроциты, шт. в поле зрения | 0 | 0-3 | 0-1 |
| Hb | Гемоглобин | negative (отсутствует) | negative (отсутствует) | negative (отсутствует) |
| BIL | Билирубин, мкмоль/л | 0,00-17,00 | 0,00-17,00 | 0,00-17,00 |
| UBG | Уробилиноген, мг/л | 5,00-10,00 | 5,00-10,00 | 0,00-10,00 |
| KET | Кетоновые тела (ацетон), ммоль/л | 0,00-0,50 | 0,00-0,50 | negative (отсутствует) |
| NIT | Нитриты | negative (отсутствует) | negative (отсутствует) | negative (отсутствует) |
| Эп. кл. | Эпителиальные клетки, шт. | 0-3 | 0-3 | 0-1 |
| Цил. | Цилиндры, шт. | 0-2 | 0-2 | 0-2 |
| – | Кристаллы солей, шт. | 1-4 | 1-4 | 1-2 |
| – | Бактерии, грибы и паразиты | negative (отсутствует) | negative (отсутствует) | negative (отсутствует) |
| – | Слизь | negative (отсутствует) | negative (отсутствует) | negative (отсутствует) |
Диагностика
Основным скрининговым методом, который применяется для утонения патологии, считается общий анализ мочи. В ходе его проведения определяются органолептические и физико-химические свойства, клеточный состав. С целью выявления скрытой лейкоцитурии или постановки верного диагноза используются следующие лабораторные методы:
- анализ по Нечипоренко;
- проба Каковского-Аддиса;
- метод Амбурже;
- преднизолоновый тест;
- методика выявления активных лейкоцитов.
После определения количественного состава форменных элементов проводится бакпосев урины и трехстаканная проба. Эти виды исследования дают возможность установить тип возбудителя и очаг возникновения патологического процесса. Дополнительно выполняется УЗИ мочевого пузыря, цистоскопия. Женщина должна пройти осмотр у гинеколога.