Роль в организме
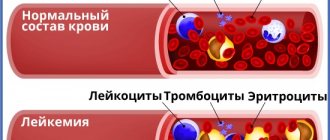
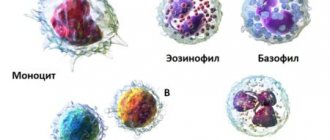
Мононуклеары делятся на моноциты и лимфоциты. Первые клетки поглощают чужеродные микроорганизмы и бактерии, также распространяют информацию по организму человека, что произошло вторжение инфекции. Лимфоциты отвечают за выработку антител, которые необходимы для борьбы с патогенными агентами.
Именно благодаря B-лимфоцитам вырабатывается стойкий иммунитет к различным инфекционным заболеваниям. Иммунная память позволяет легче переносить повторное инфицирование без осложнений. В большинстве случаев мононуклеары в крови указывают на развитие серьезной патологии.
Профилактика и прогноз
На сегодняшний день не существует специально составленной программы профилактики, которая помогает избежать того, что в крови у ребенка норма мононуклеаров будет повышена (как и у взрослого).
Снизить вероятность развития отклонения можно при помощи выполнения несложных правил:
- ведение здорового и активного образа жизни;
- сбалансированное и полноценное питание;
- соблюдение правил личной безопасности во время контактирования с ядовитыми веществами;
- постоянное укрепление иммунитета;
- адекватное применение медикаментов — только тех, которые назначит клиницист;
- выявление на начальных стадиях протекания тех заболеваний, которые могут спровоцировать патологию;
- ежегодное осуществление полного профилактического осмотра в клинике — сдавать кровь для лабораторных изучений и проходить инструментальные обследования.
Прогноз зависит от этиологического фактора. При отказе от квалифицированной помощи не исключается вероятность усугубления базовой проблемы и развитие опасных для жизни осложнений.
Виды
Мононуклеары имеют простое несегментированное ядро, у них отсутствует специфическая зернистость. Существуют следующие виды клеток, которые позволяют говорить про отклонение мононуклеаров, степень тяжести заболевания и эффективность проводимой терапии:
| Название | Описание |
| Лимфоциты | Форменные элементы, в обязанности которых входит клеточный иммунитет. Они вырабатывают антитела, чтобы связывать и убивать патогенные микроорганизмы. То же самое происходит с клетками собственного организма, если они заражены. Лимфоциты также обладают способностью различать раковые клетки в крови и убивать их. |
| Моноциты | Лейкоцитарные клетки, обязанностями которых является иммунный ответ и синтез цитокинов. Они могут отличить поврежденную клетку, патогенную флору или бактерию, пораженную ткань в результате воспаления и обезвредить их. |
В ходе комплексного обследования определяется уровень этих клеток, которые помогают выявить изменения уровня мононуклеаров. Расшифровать результаты диагностики и установить заболевание поможет врач гематолог.
Лечение
Лечебная тактика при высоких цифрах мононуклеаров зависит от заболевания и степени тяжести, наличия осложнений, которое оно вызвало. Консервативная терапия может включать в себя следующие группы препаратов:
- иммуномодуляторы;
- гормональные препараты;
- гепатопротекторы;
- витамины, минеральные, поливитаминные комплексы;
- противовирусные, противогрибковые средства;
- антибиотики;
- ферменты;
- противопаразитарные препараты;
- противовоспалительные средства.
Указанные препараты подбирают индивидуально в зависимости от симптоматики, вида возбудителя. Если повышение мононуклеаров вызвано с опухолевыми процессами назначают лучевую терапию, химиопрепараты.
Важно! Чаще всего заболевания, на фоне которых повышаются мононуклеары, требуют комбинированного лечения, то есть сочетания препаратов разных групп.
Причины появления в крови атипичных клеток
Мононуклеары и другие изменения в общем анализе крови провоцируют многочисленные факторы:
- инфицирование гельминтами;
- подозрение на системную красную волчанку, васкулит;
- мононуклеоз, причиной которого является вирус Эпштейна-Барра;
- острые вирусные заболевания;
- иммуннодефицитные состояния;
- патологии бактериального происхождения (пневмония, туберкулез, эндокардит);
- индивидуальная чувствительность по отношению к определенным лекарственным препаратам;
- злокачественные или доброкачественные процессы в теле человека;
- анемия;
- заболевания почек или печени, которые сопровождаются сильной интоксикацией;
- пищевое отравление;
- передозировка медицинскими препаратами.
В детском организме изменение уровня атипичных клеток происходит по следующим причинам:
- аутоиммунные процессы;
- онкологические заболевания;
- вакцинация;
- сильная интоксикация организма;
- патологические изменения в крови;
- продолжительный прием определенных лекарственных препаратов.
Установить точный диагноз и расшифровать результаты исследований, также подобрать максимально эффективное лечение поможет врач гематолог. Специалист занимается заболеваниями крови. Учитывая провоцирующий фактор, который вызвал изменение уровня мононуклеаров, пациенту может понадобиться консультация других профильных врачей.
Что такое атипичные мононуклеары, какова их роль в детском организме?
Мононуклеары – одноядерные клетки крови. В их цитоплазме (внутренней среде) нет гранул, поэтому они также называются агранулоцитами. К мононуклеарам относятся лимфоциты и моноциты, которые выполняют особую роль в детском организме. Лимфоциты – основные клетки иммунной системы, отвечающие за выработку иммуноглобулинов для борьбы с инфекциями. Моноциты обладают способностью поглощать и нейтрализовать вредоносные агенты, одновременно сигнализируя лимфоцитам о поступлении чужеродных элементов в кровь.
При попадании в организм некоторых вирусов клетки начинают видоизменяться. Их размер увеличивается в несколько раз. Преобразованный кровяной элемент имеет небольшое ядро, окруженное большим слоем цитоплазмы. Так образуются атипичные мононуклеары (вироциты). Если уровень измененных клеток значительно превышает норму, это сигнализирует о заражении опасным недугом – инфекционным мононуклеозом, вызываемым вирусом Эпштейна-Барр.
Нормы мононуклеаров у взрослых, детей
Мононуклеары в общем анализе крови, а именно их уровень зависит от возраста человека:
Мононуклеары в общем анализе крови(лейкоцитарная формула) в норме
| Возраст | Количество моноцитов (%) | Количество лимфоцитов (%) |
| 0-5 лет | 4-10 | 16-32 |
| 5-10 лет | 4-7 | 40-60 |
| 10-15 лет | 3-6 | 35-50 |
| 15-20 лет | 3-7 | 30-45 |
| 20-50 лет | 3-7 | 30-45 |
| старше 50 лет | 4-8 | 35-50 |
Серьезные отклонения от установленных норм свидетельствуют про развитие определенного заболевания. Уточнить диагноз поможет вспомогательная комплексная диагностика.
Нормы показателей у детей
Норма увеличенных в размере агранулоцитов в крови ребенка составляет 0-1%. Незначительно (до 10%) их число увеличивается при аутоиммунных болезнях, опухолях. Наибольший уровень атипичных мононуклеаров в ОАК у ребенка присутствует при инфекционном мононуклеозе. Иногда их число превышает 50% белых клеток крови.
Для подтверждения диагноза кровь берут дважды с интервалом в пять дней. На начальной стадии заболевания количество атипичных клеток составляет 10%. Через неделю число достигает максимума – 60-80%.
Показания к обследованию
Пациент обращается в больницу с определенными жалобами и существующими симптомами, учитывая которые врач педиатр или терапевт назначает обследование.
Существуют следующие показания для проведения диагностики:
- инфекционные и вирусные заболевания;
- отравление едой или медикаментами;
- заболевание крови;
- милиарный туберкулез;
- аппластическая анемия;
- печеночная недостаточность;
- лечение цитостатиками;
- пиогенные инфекции;
- шоковое состояние.
В период вынашивания малыша уровень мононуклеаров может измениться. То же самое касается вакцинации, опухолей, аутоиммунных патологий, ВИЧ-инфекции. Анализ крови на мононуклеары также назначают пациентам перед оперативным вмешательством или перед вакцинацией. Исследования помогут убедиться в отсутствии скрытой инфекции и контролировать проводимое лечение.
Что предпринять при высоком уровне мононуклеаров в крови?
В случае, когда в анализе крови крохи высокий уровень содержания атипичных мононуклеаров, необходимо обратиться к педиатру. Он проведет оценку общего состояния крохи, при этом учитывая недавние болезни. Это необходимо, так как перенесенная вирусная инфекция сказывается на уровне вироцитов в крови. После нее он может оставаться повышенным в течение еще нескольких недель.
Если у малыша подтвердится диагноз ВЭБ-инфекция, его лечение сводится к борьбе с имеющимися симптомами. Оно включает средства, которые понижают жар, выступают в качестве антисептиков и оказывают общеукрепляющее действие. Какой-либо специфической терапии, помогающей преодолеть вирус Эпштейна-Барр, на сегодня нет. Обычно для этой болезни характерна легкая форма и дети полностью выздоравливают. За редким исключением этот вирус становится причиной:
- гепатита;
- разрыва селезенки;
- отека гортани.
Если была поражена печень, ребенку требуется определенное диетическое питание, дополненная лекарственными препаратами, которые имеют гепатопротекторный и желчегонный эффект. При наличии бактериальной инфекции применяют также антибиотики и пробиотики. Если болезнь протекает тяжело или ее сопровождают серьезные осложнения, вероятно назначение гормональных средств, проведение трахеостомии или искусственной вентиляции легких, удаление селезенки.
Вирус инфекционного мононуклеоза
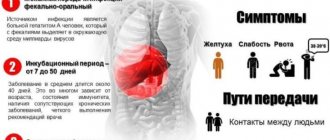
В некоторых ситуациях изменение уровня кровяных клеток происходит по причине вируса Эпштейн-Барра. Инфицирование человеческого организма осуществляется воздушно-капельным путем в ходе прямого контакта с больным или носителем возбудителей заболевания. Остается также риск передачи инфекции от матери ребенку (плацентарный).
С инфекционным мононуклеозом чаще сталкиваются подростки и молодые люди (90%). Главная особенность заболевания – это поражение всех лимфатических узлов в теле человека, миндалин, селезенки и печенки.
Мононуклеары в общем анализе крови выше установленной нормы вызывают характерные симптомы:
- повышается температура тела;
- появляется болевой синдром во время глотания;
- на миндалинах образуется специфический налет;
- больного беспокоят симптомы интоксикации (слабость, тошнота);
- присутствует заложенность носовых проходов, на фоне чего пациент ночью храпит;
- увеличиваются шейные лимфатические узлы;
- желтеют склеры и кожные покровы.
Время от инфицирования и до появления первых признаков заболевания составляет 5-60 дней. В большинстве случаев инфекционный мононуклеоз напоминает ангину, но поставить точный диагноз должен врач педиатр или терапевт. При необходимости специалист назначает комплексную диагностику, результаты которой помогут поставить правильный диагноз.
Почему увеличиваются мононуклеары
Факторов или заболеваний, приводящих к росту численности вироцитов достаточно много, и все они связаны с попаданием в организм вирусной или бактериальной инфекции.
Сюда входят следующие причины:
- инфекционный мононуклеоз;
- аутоиммунные болезни;
- полицитемия, лейкоз;
- заражение грибками;
- паразитарные болезни;
- туберкулез, гнойные процессы;
- инфекции пищеварительного тракта.
Следует отметить, что самый высокий уровень вироцитов выявляется при инфекционном мононуклеозе. Это заболевание развивается в результате попадания вируса Эпштейна-Барр, поэтому имеет второе название ВЭБ-инфекция. Практически всегда патология сопровождается повышением атипичных мононуклеаров свыше 10%, что является основным диагностическим признаком, подтверждающим данную болезнь.
Источником заражения является инфицированный больной или здоровый человек (носитель), в организме которого находится вирус, но благодаря хорошему иммунитету заболевание не развивается. Чаще всего патология передается через больных, которые из-за невыраженной симптоматической картины не обращаются за помощью в больницу, вследствие чего заболевание не определяется.
Путем передачи может быть контактный, бытовой (через предметы общего пользования) и воздушно-капельный. Инкубационный период у инфекционного мононуклеоза достаточно длительный, и с момента заражения до возникновения первых признаков может пройти около 2 месяцев.
Основные проявления инфекционного мононуклеоза
Обширная медицинская практика показывает, что малыши до года достаточно редко болеют инфекционным мононуклеозом, что объясняется врожденным пассивным иммунитетом, передавшимся от матери. Кроме этого, установлено, что чаще всего наблюдается данная болезнь у детей старшего возраста – 7-10 лет и, как правило, у мальчиков.
Продолжительность острой фазы заболевания составляет 15-20 дней. В процессе развития инфекция затрагивает носоглоточные миндалины, лимфоузлы, селезенку и нередко печень. Но в первую очередь страдает иммунная система, так как изначально ей приходится противостоять серьезному возбудителю.
Затем на фоне сниженного иммунитета в большинстве случаев начинает присоединяться различная инфекция, сопровождающаяся такими осложнениями, как отиты, пневмонии, ангины и т.д. В отдельных случаях лейкоциты ребенка или взрослого при ВЭБ-инфекции более чем на 50% состоят из вироцитов.
Основную роль в диагностике этого и других инфекционных заболеваний играют результаты лабораторных анализов. С их помощью удается относительно быстро и точно установить диагноз, разработать терапевтическую тактику и проводить регулярный контроль качества лечения. После выздоровления пациенту необходимо не меньше года наблюдаться у гематолога и проверять показатели мононуклеаров.
Симптоматика
Определить точно отклонения, связанные с мононуклеарами в крови, помогут диагностические мероприятия.
Однако есть клинические признаки, которые позволят заподозрить проблемы и своевременно обратиться в больницу:
- выделяется большое количество пота;
- человек жалуется на общую слабость и разбитость;
- возникают суставные и мышечные болезненные ощущения;
- появляется внезапная лихорадка;
- снижается трудоспособность;
- сильно бледнеют кожные покровы;
- увеличиваются шейные лимфатические узлы, во время пальпации появляется болезненность;
- человек чаще дышит ртом;
- голос становится хриплым;
- появляется отдышка;
- ухудшается аппетит;
- нарушается сон, появляется дневная сонливость;
- желтеют слизистые оболочки и склеры;
- развивается гепатоспленомегалия.
В большинстве случаев изменение уровня мононуклеаров в крови происходит в результате развития определенного заболевания. Поэтому у пациента появятся также характерные признаки сопутствующей патологии.
Признаки
Очень важно не пропустить признаки атипичных мононуклеаров в крови. Так как первой причиной является мононуклеоз (герпес 4-го типа), возбудителем которого служит ВЭБ, то в первую очередь следует обращать внимание на горло. Белый налет, гнойнички, а также болезненные ощущения должны насторожить. Из-за падения иммунитета на коже могут появляться герпетические ранки. Повышается температурный режим тела. Скачок чаще всего будет высоким (при бактериальной этиологии заболевания, наблюдается субфебрильное состояние). Увеличиваются лимфатические узлы подчелюстного, а также шейного отдела. Появляется заложенность носа, насморк, болезненные ощущения при глотании.
Внимание! При мононуклеозе на приеме у врача после осмотра горла, пальпируется брюшная полость. Могут быть сильно увеличены селезенка и печень. В острый период эти органы будут увеличенными.
Внимательно наблюдая, можно увидеть следующее развитие болезни у детей:
- резкий подъем температуры, лихорадка на фоне этого;
- болезненные ощущения в голове, суставах и мышцах;
- на вторые сутки симптоматика проявляется на гландах;
- кашель;
- боль в области живота;
- нарушение кожных покровов (герпес, желтушность).
Диагностика при отклонениях от нормы
Основным методом постановки диагноза является общий и биохимический анализ крови. Обследование назначает врач гематолог, учитывая жалобы человека и его состояние. Важно дифференцировать заболевание, поскольку многие симптомы нарушения схожи с другими патологиями (ОРВИ, дифтерия, вирусный гепатит, острый лейкоз).
Кроме лабораторных исследований пациенту назначаются дополнительные методы диагностики, учитывая полученные результаты общего анализа крови:
- ультразвуковое исследование органов брюшной полости (УЗИ);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- рентгенография грудной клетки;
- фиброгастродуоденоскопия (ФГДС).
Для уточнения диагноза, учитывая провоцирующий фактор и сопутствующее заболевание, пациенту может быть назначена биопсия.
Диагностика
Главным диагностическим критерием выступает общий анализ крови. Процедура требует минимальной подготовки: отказ от потребления пищи в день обследования и сведение к минимуму физической активности. Расшифровка результатов проводится либо лечащим врачом, либо гематологом.
Чтобы с точностью установить причину возникновения нарушения, необходим целый комплекс диагностических мероприятий:
- изучение истории болезни — может сразу указать на базовое заболевание;
- сбор и анализ жизненного анамнеза;
- ознакомление с семейным анамнезом;
- пальпация и перкуссия живота;
- изучение состояния кожи, слизистых и склер;
- измерение показателей ЧСС и температуры;
- детальный опрос пациента — для выяснения полной симптоматической картины;
- биохимический анализ крови;
- микроскопическое изучение каловых масс;
- общий анализ урины;
- бакпосев крови и фекалий;
- серологические пробы;
- ПЦР-тесты;
- гормональные и иммунологические анализы;
- УЗИ брюшины;
- ирригоскопия;
- ФГДС;
- КТ и МРТ внутренних органов;
- биопсия.
Могут потребоваться консультации таких специалистов, как: эндокринолог, нефролог, инфекционист, гастроэнтеролог, иммунолог.
Подготовка к анализу крови, мочи
Процедура забора биологического материала требует соблюдения минимальных правил для получения максимально точных результатов:
- В день обследования пациенту не рекомендуется употреблять пищу.
- Перед анализом необходимо полностью исключить физические нагрузки.
- За сутки до забора крови рекомендуется воздержаться от употребления спиртных напитков, жирной и жареной пищи.
- За неделю до сдачи исследуемого материала необходимо остановить прием лекарственных препаратов.
- Утром перед обследованием не рекомендуется чистить зубы, достаточно сполоснуть ротовую полость.
- Перед началом забора мочи необходимо провести гигиенические процедуры.
Непосредственно перед анализом крови пациентам следует 15-20 минут хорошо отдохнуть и расслабиться.
Признаки повышения уровня мононуклеаров
Симптомы большого количества вироцитов в крови могут быть следующими:
- высокая температура;
- повышенное потоотделение;
- увеличенные лимфоузлы на шее и под челюстью;
- боль и першение в горле;
- осиплость голоса;
- насморк;
- отёчность глоточной слизистой;
- высыпания на кожных покровах;
- гиперемия слизистой горла;
- общая слабость.
У ребенка повышенные мононуклеары сопровождаются увеличением селезенки и печени в размерах.
Инкубационный период инфекционного мононуклеоза длится от одной до двух недель. После этого начинают поражаться верхние дыхательные пути.
При наличии симптомов повышенного уровня мононуклеаров у детей необходимо обратиться к специалисту и пройти обследование, чтобы исключить или подтвердить подозрение на заболевание.
Как проводятся и что показывают тесты?
Мононуклеары в общем анализе крови и вирусную инфекцию, которая спровоцировала их появление, помогут определить следующие диагностические мероприятия:
| Название | Описание |
| Общий анализ крови | Результаты теста показывают умеренный лейкоцитоз. Лейкоцитарная формула содержит широкоплазменные лимфоциты (атипичные мононуклеары). |
| Общий анализ мочи | Результаты лабораторных тестов помогут установить полную картину воспалительного процесса, на фоне которого повысился уровень мононуклеаров. |
| Биохимический анализ | Повышается уровень альдолазы и щелочной фосфатазы. О желтухе свидетельствует повышение билирубина. |
| Иммуноферментный анализ | Специалисты определяют специфические антитела. Результаты позволяют выявить вирус Эпштейн-Барра и установить степень развития заболевания. |
| Иммунохемилюминисцентный анализ | Обследование помогает подтвердить присутствие антител lgG. Полученные сомнительные результаты требуют повторного тестирования через 5 дней. |
| Полимеразная цепная реакция | Максимально информативный метод диагностики, который покажет точные результаты даже при минимальном количестве патогенных клеток. ПЦР также помогает установить ДНК возбудителя заболевания и составить максимально эффективную схему терапии. |
| Моноспот-тест | Диагностический метод, который позволяет выявить острый инфекционный мононуклеоз в первые 2-3 месяца после инфицирования организма человека. В ходе исследования используются химические реагенты |
При необходимости пациенту назначается консультация других профильных специалистов (эндокринолога, нефролога, инфекциониста, иммунолога, гастроэнтеролога).
Лабораторные анализы
Анализы крови у взрослых и детей, расшифровка их являются важным условием для определения количества мононуклеаров и назначения необходимого вида лечения. Процедура очень важна, так как дает возможность обнаружить патологические состояния человека на ранней стадии.
Как проводится анализ на наличие таких клеток
При диагностике анализируется изменение уровня патологических клеток. Для этого врач определяет нормальные эритроциты, подсчитывает все моноциты и лимфоциты. При условии наличия более 10% патологически измененных лейкоцитов считается, что человек болеет острой формой патологии.
Часто специалисты обнаруживают от 5 до 10% измененных клеток.
Изменение картины крови
Количество измененных форменных элементов крови говорит о том, насколько агрессивна та или иная патология. Иногда количество вироцитов в крови может достигать 50%. Это бывает очень редко, когда человек впервые переносит инфекцию.
Если количество мононуклеаров в общем анализе крови у ребенка значительно превышает число нормальных, то необходимо применять другие методы диагностики. Они позволяют определить состояние крови в сомнительных случаях. Иногда значительное появление атипичных клеток бывает в острую фазу заболевания. Для постановки правильного диагноза нужно повторно провести анализ – примерно через неделю.
При острой фазе воспалительного процесса необходимо проверить уровень ферритина. Его концентрация повышается в острую фазу воспалительного процесса.
Как правильно сдавать анализ крови на мононуклеары
Наличие атипичных мононуклеаров в общем анализе может быть точно определено только в том случае, если процедура забора крови была осуществлена правильно. Материал для диагностической процедуры надо сдать утром, до утреннего приема еды. Запрещено употреблять не только любую еду, но и соки, чай.
Читать также Эстрадиол у женщин: нормы и причины отклонений
Перед анализом крови надо ограничить физическую активность. Лучше всего спокойно посидеть на протяжении 15 – 20 мин.
Расшифровка результатов. Как обозначаются мононуклеары?
Изучить полностью результаты обследования может только врач педиатр, терапевт или гематолог. Специалист, руководствуясь полученными данными поставит точный диагноз.
Общий анализ крови показывает:
- повышение атипичных клеток на 10%;
- увеличение моноцитов на 40%;
- лимфоциты повышены на 10%;
- общее количество лимфоцитов и моноцитов составляет 80-90%, если сравнивать с общей численностью лейкоцитов.
Незначительно будут увеличены лейкоциты, скорость оседания эритроцитов (СОЭ). То же самое касается нейтрофилов (на 6%).
Анализ крови при моноцитарной ангине
Всё дело в том, что при моноцитарной ангине мононуклеары выглядят совсем не так, как у здорового человека. В разгар болезни в общем анализе крови при мононуклеозе можно отметить обычные изменения, характерные для воспаления и вирусной инфекции. Это умеренный лейкоцитоз, нейтропения, то есть уменьшение количества нейтрофилов, и увеличение числа лимфоцитов и моноцитов, и этот лабораторный феномен называется мононуклеозом. Мононуклеоз как лабораторный феномен встречается при многих вирусных инфекциях. Но именно при этой болезни появляются атипичные мононуклеары в крови.
Это лимфоциты. Они отличаются от обычных:
- более крупными размерами;
- ядра у них как у моноцитов;
- при этом протоплазма окрашивается основными красителями, то есть имеет базофильный характер и окружает ядро широким ободком.
Морфологически выяснилось, что на ранних этапах заболевания в роли мононуклеаров выступают В-лимфоциты, цитоплазма которых содержит особые иммуноглобулины, которые нарабатывается в ответ на внедрение вируса, и затем свободно циркулируют в крови. В разгар болезни и ближе к окончанию эстафету перехватывают Т-лимфоциты, которые составляют большую часть популяции атипичных мононуклеаров. Второе их обозначение – вироциты. На самом деле, вироциты в крови вовсе не «переполнены» вирусами. Это наши иммунные клетки в стадии активной борьбы с вирусом.
Для того чтобы их увидеть, вовсе не надо никаких сложных методов: ПЦР, иммуноферментного анализа и других способов. Достаточно простого анализа крови. Нужно приготовить, высушить, зафиксировать и окрасить мазок и под микроскопом посчитать лейкоформулу.
Обычно количество атипичных мононуклеаров в крови хорошо коррелирует с клиническими проявлениями и сроком заболевания. Для разгара болезни характерно исключительно высокое количество мононуклеаров, и при определении процентного содержания выясняется, что оно часто доходит до 90% от всех моноцитов и лимфоцитов.
На этом фоне в анализе обычно не бывает никакой анемии, количество эритроцитов и уровень гемоглобина остаётся нормальным, число тромбоцитов может варьировать. Так, в разгар болезни на высоте лихорадки их количество снижается, но этот лабораторный признак является непостоянным, и обычно не принимается в расчёт, так же, как и скорость оседания эритроцитов. Она может быть нормальной, или даже чуть-чуть выше нормы.
После нормализации температуры и уменьшения периферических лимфатических узлов число лейкоцитов нормализуется, и уменьшается число атипичных мононуклеаров. Они не так «бросаются в глаза» при изучении мазка крови, или, как говорят лаборанты, начинают проявлять меньше полиморфизма. Плазматические клетки, или В-лимфоциты совсем исчезают, и в период выздоровления в лейкоцитарной формуле преобладают обычные лимфоциты. Иногда с падением температуры немного увеличивается относительное количество эозинофилов, но этот симптом нельзя считать обязательным.
Клинически всё выглядит не так гладко. Легче всего мононуклеоз переносят дети, но если заболевание случилось у взрослых, то период реконвалесценции, или выздоровления, иногда тянется долго, самочувствие восстанавливается медленно, так же, как и трудоспособность. По вечерам длительное время может беспокоить незначительно повышенная температура. Что касается увеличения лимфоидной ткани селезенки и печени, то она может оставаться неспокойной в течение даже нескольких месяцев после выздоровления и выписки из больницы, проявляясь увеличенной печенью и селезенкой. Что касается склонности к легкой лейкопении и лимфоцитозу, то они могут держаться до 2 лет.
Этот признак встречается только при этой инфекции, и поэтому он является патогномоничным. Что это такое? Так называется яркий, своеобразный симптом, который в одиночку сигналит о наличии какой-либо болезни, и встречается только при ней. Так, в инфекционных болезнях патогномоничным симптомом является обнаружение пятен Бельского-Филатова-Коплика на слизистой оболочки полости рта. Этот феномен характерен для коревой инфекции. Если врач-офтальмолог заметил на радужной оболочки глаза пациента рыжее кольцо, то это — отложение меди, и этот симптом будет патогномоничным для болезни Вильсона-Коновалова, или гепатоцеребральной дистрофии. В медицине существует множество других патогномоничных симптомов, случайное обнаружение или сознательный поиск которых может значительно упростить диагностику.
Теперь уважаемый читатель знает, что такое атипичные мононуклеары, что значит, если эти клетки появились в крови.
Как лечат отклонения от нормы мононуклеаров?
Мононуклеары в общем анализе крови чаще свидетельствуют о развитии вирусной инфекции. Лечение пациентов осуществляется в большинстве случаев комплексно и амбулаторно. Лекарства врач назначает, учитывая результаты обследования и индивидуальные особенности человеческого организма.
Основная цель терапии – поддержать правильное функционирование иммунной системы и устранить симптомы существующего заболевания, также справиться с источником патологических процессов.
Пациентам назначаются следующие медицинские препараты:
| Группа лекарств | Название | Применение |
| Жаропонижающие средства | Ибупрофен, Парацетамол | Лекарства помогают снизить высокую температуру тела. Капсулы следует принимать внутрь, учитывая временной интервал 6-8 часов. Рекомендуемая дозировка для взрослого составляет 200-400 мг 3-4 раза в сутки. Лекарство принимают кратковременно на протяжении 2-3 дней. |
| Местные противовоспалительные лекарства | Стрепсилс, Фарингосепт | При инфекционном мононуклеозе болит горло. Лекарства помогают уменьшить дискомфорт и неприятные ощущения. Рекомендуется рассасывать по 1 леденцу каждые 2-3 часа. Максимально суточная дозировка составляет 8 таблеток. Терапия продолжается 3 суток. |
| Антибактериальные препараты | Амоксициллин, Ципрофлоксацин | Лекарства назначаются пациентам в случае присоединения бактериальной инфекции. Дозировка рассчитывается с учетом веса и возраста пациента. Взрослым и детям от 2-х лет назначают по 125-500 мг 1 раз в день. Маленьким пациентам дозировку рассчитывают, учитывая массу тела. Она составляет 20-100 мг/кг 2-3 раза в сутки. |
| Желчегонные средства | Аллохол, Хофитол | Препараты усиливают выработку желчи и поддерживают функционирование печени. Взрослая дозировка составляет 1-2 таблетки 3-4 раза в сутки. Детям прописывают по 1 таблетке 3 раза в сутки на протяжении месяца. |
| Противовирусные препараты | Анаферон, Виферон | Лекарство принимают внутрь перед едой или после трапезы. Таблетку следует держать во рту до полного ее растворения. В первый день пациенту назначают по 1 таблетке каждые 30 минут в течение 2-х часов. Дальше необходимо принять еще 3 таблетки через равные промежутки времени. Начиная со второго дня лечения следует принимать по 1 таблетке 3 раза в сутки до полного выздоровления. |
| Иммуномодуляторы | Иммунал, Имудон | Лекарство рекомендуется принимать внутрь, запивая достаточным количеством воды. Стандартная дозировка для взрослого составляет 1 таблетка 3-4 раза в сутки. Продолжительность лечения занимает 1-8 недель. |
Для укрепления иммунитета пациентам назначаются витаминные комплексы. Лекарственные препараты оказывают противовоспалительное и обезболивающее действие. Дополнительно пациентам рекомендуется придерживаться строгой диеты, поскольку вирус оказывает сильное негативное влияние на печень.
| Рекомендуемые продукты | Запрещенные продукты |
|
|
Во время терапии пациенту также следует воздержаться от любых физических нагрузок, важно соблюдать постельный режим. На протяжении 1-2 недель правильно питаться, придерживаться питьевого режима. После лечения больному следует еще 6 месяцев наблюдаться у врача, чтобы предупредить повторный рецидив заболевания.
Избежать повышения уровня в крови человека мононуклеаров невозможно. Существуют лишь общие рекомендации врача гематолога.
В остальных ситуациях главное своевременно обратиться в больницу с тревожными признаками и пройти полное обследование для постановки точного диагноза. Результаты общего анализа крови и других тестов необходимы специалисту для составления эффективной схемы лечения.
Профилактика
Учитывая, что изменение количества атипичных мононуклеаров могут быть связаны с различными заболеваниями и видами возбудителей, точных профилактических мер нет. Но, так как чаще всего высокий показатель отмечается при инфекционных болезнях, то необходима неспецифическая профилактика, направленная на повышение иммунитета:
- оздоровительные процедуры (например, закаливание);
- адаптогены;
- стимуляторы иммунитета;
- витаминные препараты, особенно в осенне-весенний период;
- занятия спортом;
- отказ от вредных привычек.
Также к профилактическим мерам относят использование медицинских масок, при общении с зараженными людьми (касается заболеваний, передающихся воздушно-капельным путем). Детям, которые контактировали с больными инфекционным мононуклеозом, проводят экстренную вакцинацию специфическим иммуноглобулином.
Превышение допустимых значений атипичных мононуклеаров всегда означает попадание в организм возбудителя. Степень выраженности отклонений от нормы зависит от состояния организма и иммунной системы. Согласно статистике, уровень клеток повышается у детей в возрасте от 2 до 10 лет, что связано с высоким риском заражения инфекционным мононуклеозом.
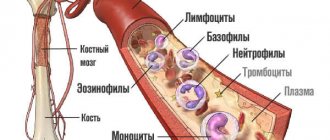
Как выглядят мононуклеары?
Мононуклеары являются еще более крупными лейкоцитами, чем лимфоциты, которые, имеют наибольшие размеры среди всех лейкоцитов. У мононуклеаров, несмотря на крупные лимфоцитарные размеры, ядро очень похоже на таковое у моноцитов, при этом у этих клеток широкий поясок цитоплазмы, которая хорошо окрашивается базофильными красителями. Их количество увеличивается, и в разгар болезни может превышать 30%, нередко составляя подавляющее количество всех лейкоцитов — до 60%, и даже до 90% всех лейкоцитов. Такой высокий абсолютный мононуклеоз в периферической крови и является характерным патогномоничным признаком одноимённого заболевания.
При этом все остальные показатели красной крови — количество эритроцитов, цветовой показатель и уровень гемоглобина не изменены. Количество тромбоцитов при инфекционном мононуклеозе может резко уменьшаться, включая понижение до 30 тысяч, но быстро приходит в норму. СОЭ при инфекционном мононуклеозе существенно не изменяется. На иллюстрации ниже приведены атипичные мононуклеары «в интерьере», на фоне эритроцитов, что позволяет сделать вывод об их истинных размерах.
При реконвалесценции, или в период выздоровления, количество атипичных мононуклеаров довольно быстро начинает снижаться, они перестают быть разными, и все становятся «на одно лицо». Как говорят лаборанты, в общем анализе крови исчезает их полиморфизм. Несмотря на это сглаживание, в лейкоформуле остаётся преобладать количество лимфоцитов над нейтрофилами.
В период выздоровления за счёт повышения мононуклеаров существует феномен гранулоцитопении, или уменьшение количества гранулоцитов, к которым и относятся лидирующие у здорового человека нейтрофилы. Чем ниже температура у пациентов в период выздоровления, как у взрослых, так и в детском возрасте, тем больше шанс появления в периферической крови повышенного количества эозинофилов, но в невысоких пределах – до 9%.
Для чего и как проводят диагностику вироцитов
Чтобы выявить мононуклеары, маленькому пациенту предстоит сдать кровь для проведения клинического тестирования. Изучение клеток и их подсчет помогают соотнести с количеством других компонентов крови и вынести окончательный вердикт – повышены вироциты или нет. Проценты мононуклеаров имеют значение в следующих случаях:
- Если ребенок проходит плановый осмотр. Бывает так, что об изменении состава крови родители малыша даже не подозревают, а жалобы ребенка «списывают» на повышенную нагрузку в школе. Выявление вироцитов позволяет выявить самые серьезные недуги на ранних стадиях развития, а значит, растет и вероятность наступления излечения. Профилактическое медобследование детям в больничных условиях инициируют 1 или 2 раза в год.
- Ребенок жалуется на болезненность горла, слабость, вялость, апатию, его ничего не радует. О депрессии малыш пока ничего не знает, поэтому этот вариант педиатр сразу сбрасывает со счетов.
- Если обострился хронический недуг, в соответствии с которым ребенок состоит на учете. Особого внимания заслуживают дети, которые заболевают почти сразу после избавления от простуды или вируса. Анализ крови позволяет определить присутствие или отсутствие в плазме защитных антител.
- Исследования также важны, если ребенку назначена операция.
Дополнительные симптомы болезни
Помочь поставить диагноз инфекционного мононуклеоза позволяют и другие характерные симптомы, которые видны опытному врачу у постели больного. Обычно наряду с общим инфекционным началом заболевания, с повышением температуры до фебрильных цифр, с появлением умеренной интоксикации, познабливанием и потливостью обращает на себя внимание значительное увеличение лимфатических узлов задней шейной группы.
Они увеличиваются цепочкой по заднему краю грудино-ключично-сосцевидной мышцы, а также в области сосцевидного отростка височной кости. Несмотря на значительное увеличение этой группы лимфоузлов, которые могут даже изменить конфигурацию шеи, делая ее толстой, значительной боли обычно не ощущается. Лишь во время пальпации, а также в случае интенсивного поворота головы дети и взрослые ощущают незначительную боль в шее.
В некоторых случаях лимфоузлы вообще не увеличиваются, или их размер изменяется незначительно, такая клиническая картина часто встречается у взрослых и поэтому может остаться незамеченным. При этом лимфатические узлы не вызывают покраснения кожи. Никаких симптомов нагноения и локального воспаления обнаружить не удается. Менее значительно увеличиваются другие группы лимфоузлов, например, поднижнечелюстные и шейные.
Иногда развивается ангина, которая является одной из форм инфекционного мононуклеоза, а также нередко возникают различные изменения в носоглотке, и поэтому пациенты с трудом дышат носом, и предпочитают дышать ртом, хотя при осмотре носовые ходы не забиты слизью, и из носа нет никаких выделений. Опытные врачи называют это состояние «сухим поражением носоглотки».
Прогноз и возможные осложнения
Мононуклеоз имеет благоприятный прогноз – при своевременном грамотном лечении почти в 100% случаев в течение нескольких месяцев происходит полное выздоровление. Осложнения наблюдаются редко. Среди ранних последствий выделяют:
- Разрыв селезенки. Возникает при сильном увеличении органа. Сопровождается внутренним кровотечением и требует немедленного хирургического вмешательства.
- Асфиксия. Наблюдается при перекрывании дыхательных путей отекшими миндалинами.
- Нарушения нервной системы (менингит, энцефалит).
- Присоединение бактериальной инфекции – ангины, вызванной стрептококком, бронхита, синусита.
- Лимфаденит – воспалительное заболевание лимфатических узлов.
Осложнения мононуклеоза могут проявиться не сразу. Речь идет о поздних последствиях болезни. На фоне недуга сильно падает гемоглобин, в результате развивается анемия, которая наблюдается в течение нескольких месяцев после выздоровления. Вирус Эпштейна-Барр негативно влияет на сердце и способен привести к развитию миокардита – поражению сердечной мышцы. Из-за повреждения печени иногда развивается желтуха. После перенесенного мононуклеоза может воспалиться поджелудочная железа.
Происхождение клеток
Клетки обладают различными функциями
- Т-киллеры (цитотоксические) – разрушают измененные клетки собственного организма, например, при опухолевой трансформации либо заражении внутриклеточными паразитами;
- Т-хелперы – сигнализируют об обнаружении чужеродных белков другим клетками иммунитета;
- Т-супрессоры – регулируют силу иммунного ответа.
В-лимфоциты образуются и созревают в костном мозге, после чего они выходят в кровяное русло и оседают в лимфоузлах, селезенке для дальнейшей дифференцировки. После контакта с чужеродным белком они активируются, начинают синтезировать защитные антитела — иммуноглобулины. В-лимфоциты обеспечивают обезвреживание возбудителей болезней и способствуют их выведению из организма.
Небольшая часть активированных В-лимфоцитов циркулирует в крови годами или пожизненно – они отвечают за иммунную память. Благодаря им в случае повторной встречи с той же самой инфекцией, иммунный ответ развивается в разы быстрее, чем в первый раз. Таким образом, заболевание не развивается вовсе или протекает в легкой форме.
В ответ на воздействие чужеродных белков на иммунную систему происходит активация лимфоцитов. Этот процесс сопровождается увеличением ядра и количества цитоплазмы, так как они вмещают большое количество синтезированных белков.
Некоторые вирусы способны напрямую усиливать синтетическую активность лимфоцитов, что приводит к образованию атипичных мононуклеаров. Такие изменения можно обозначить, как крайнюю степень активации лимфоцитов — они увеличивают в размере в 4-5 раз. В мазке крови атипичные мононуклеары выглядят, как клетки с широкой цитоплазмой и относительно небольшим ядром.