Каждую маму после рождения ребенка волнует состояние его здоровья. Различные внешние патологии можно заметить сразу, но вот большинство генетических заболеваний могут никак не проявляться в первый год жизни. Поэтому в роддомах было введено исследование — скрининг новорожденных, которое может обнаружить некоторые врожденные заболевания в первые дни жизни. Это позволит вовремя начать терапевтические мероприятия, чтобы полностью излечиться, либо хоть немного повысить качество жизни ребенка в будущем. Рассмотрим подробнее, что такое скрининг, как его проводят и какие наследственные заболевания выявляет.
Что это такое
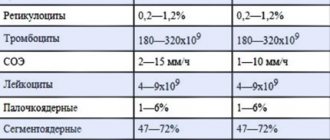
Скрининг (просеивание) — анализ крови, позволяющий диагностировать у новорожденного определенное врожденное заболевание. На данный момент это исследование считается самым точным. Такая ранняя диагностика позволяет предотвратить развитие серьезных осложнений и инвалидности.
Скрининг новорожденных имеет народное название — «пяточный тест», так как забор крови происходит из пятки. Только так можно получить достаточный объем крови для исследования.
Положительный анализ не свидетельствует о том, что у ребенка имеется выявленное генетическое заболевание. Его направят к врачу для проведения более детального обследования.
Как подготовить малыша к исследованию
Подготовкой не следует пренебрегать. От нее зависит достоверность результатов анализа. Скрининг новорожденного делается обычно не раньше, чем через 3 дня после рождения. Рекомендуется 2-3 часа до пяточного теста не кормить ребенка материнским молоком или смесью. Это правило соблюдается не всегда. Поэтому на вопрос, можно ли есть ребенку перед неонатальным скринингом, нет однозначного ответа.
Правила подготовки к первому скринингу:
- не кормить;
- помыть ножку с мылом;
- лаборант протирает место забора стерильным спиртовым тампоном, вытирает насухо.
Можно ли отказаться от анализа
Мама может отказаться от проведения скрининга новорожденному. Для этого достаточно написать заявление. Неприятностей от этого никаких не возникнет.
Отказавшись от генетического исследования, мама всю ответственность за здоровье своего ребенка берет на себя. Но перед принятием такого решения стоит несколько раз подумать и оценить потенциальный вред, пользу, которые такой отказ может принести.
Проведение генетического скрининга ребенку особенно нужно, если в семье диагностировались случаи врожденных заболеваний, даже у дальних родственников. Часто бывает, что здоровые родители являются носителями бракованных генов, которые могут передать детям.
Что включает в себя исследование
Скрининг новорождённого проводится в первые 4 недели жизни ребёнка. Он представляет собой массовое обследование малышей на наличие врождённой и наследственной патологии, которая имеет тяжёлое течение и серьёзно влияет на здоровье. В случае не вовремя начатого лечения эти заболевания могут привести к возникновению инвалидности и даже смерти ребёнка.
Скрининговое исследование в неонатальном периоде носит обязательный характер. Обследование проводится всем деткам без исключения. Родители вправе отказаться от его проведения, но должны быть предупреждены о последствиях такого решения. Ответственность в этом случае они берут только на себя. Оформляется письменный отказ от осуществления скрининга.
Обследование новорождённым проводится и в Соединённых Штатах Америки, и в Европе, и в России. То, что включается в его состав, немного отличается в разных странах, но в целом имеет общие закономерности.
Скрининговое исследование новорожденных включает в себя:
- аудиологический скрининг новорожденных;
- выявление генетических заболеваний;
- проведение ультразвукового исследования;
- осмотр узких специалистов.
Когда проводится анализ
Скрининг делают новорожденному в первую неделю после рождения, в зависимости от обстоятельств. У доношенных детей забор крови на фильтровальный бланк осуществляется в роддоме на 3 сутки жизни, недоношенных — на 7. Раньше этого времени проводить тест не стоит, так как существует риск получения ложноотрицательного или ложноположительного результата.
Если ребенок родился не в роддоме, а, например, дома, или скрининг по какой-то причине не проводился, то сдать кровь можно в поликлинике по месту жительства.
Необходимость придерживаться раннего проведения исследования у новорожденных заключается в том, что некоторые серьезные наследственные патологии проявляются в первый месяц жизни и требуют лечения.
Также младенцам может быть проведен расширенный генетический скрининг методом ТМС, включающий диагностику большинства патологий. Его делают после возраста 3 месяцев. Кровь берут из пальца.
Для чего проводится
УЗИ-скрининг новорожденных выполняется в первый месяц после родов. Он включает в себя УЗИ исследование головного мозга новорожденного и тазобедренных суставов. УЗИ головного мозга может выявить врождённые пороки развития нервной системы или поражения в процессе родов. Вовремя начатое лечение значительно улучшает прогноз для малыша. Группой риска по патологии нервной системы являются новорожденные, испытавшие гипоксию или асфиксию в родах.
Исследование тазобедренных суставов с помощью ультразвука помогает в диагностике вывиха бедра и дисплазии тазобедренных суставов. Чем раньше начато лечение, тем более лёгким и коротким оно может быть. Раннее начало лечения этих заболеваний позволяет избежать хирургического вмешательства, хромоты и инвалидности.
Какие наследственные заболевания выявляет
Обязательный скрининг новорожденных включает следующий список самых распространенных патологий:
- Муковисцидоз (кистозный фиброз) — системное генетическое заболевание, вызывающее в организме образование вязкой слизи, в результате чего происходит нарушение работы органов дыхания, печени, желудочно-кишечный тракта, экзокринные желез. При раннем выявлении муковисцидоза можно значительно уменьшить риск осложнений, инвалидности и повысить продолжительность жизни. Встречается у 1 ребенка из 7000.
- Гипотиреоз — заболевание, при котором щитовидная железа вырабатывает недостаточно тиреоидных гормонов, что сильно ухудшает развитие всех систем и органов ребенка. При отсутствии терапии в первую очередь начинает страдать нервная система, что негативно влияет на умственном развитии. Также болезнь приводит к отставанию в физическом развитии. При своевременной диагностике гипотиреоз хорошо поддается лечению. Распространенность — 1 случай из 5000.
- Фенилкетонурия — нарушение аминокислотного обмена, вызванное недостаточной выработкой в печени определенных ферментов, осуществляющих превращение фенилаланина в аминокислоту тирозин. Последствия болезни тяжелые — серьезное нарушение умственного развития, поражения ЦНС. Но их можно избежать, если фенилкетонурия выявлена на ранней стадии. Лечение заключается в соблюдении специальной диеты. Встречается у 1 малыша из 15000.
- Адреногенитальный синдром — нарушение выработки гормона кортизола корой надпочечников. Патология проявляется у ребенка задержкой полового развития, нарушением роста (после 12 лет он останавливается) и солевого обмена. Вылечить синдром невозможно, но, с помощью гормональных препаратов его можно держать под контролем. Распространенность — 1 случай из 10000.
- Галактоземия — нарушение метаболизма углеводов, характеризующееся отсутствием некоторых ферментов в детском организме, что вызывает сбой в расщеплении галактозы (вещество, поступающее с молоком). Заболевание неизлечимо, но можно облегчить его течение. Раннее выявление поможет избежать тяжелых осложнений (желтуха, поражение органов, ЦНС) и даже смерти. В основу терапии входит специализированная диета, которой придерживаются около 5 лет. В тяжелых случаях ее нужно будет придерживаться всю жизнь. Также назначаются препараты для улучшения метаболизма, витамины, кальций. Распространенность — 1 случай из 10000-15000.
В список вошли именно эти врожденные патологии, потому что при ранней диагностике их можно вылечить, либо значительно снизить риск развития возможных от них тяжелых последствий. Но количество болезней, которые может определить это исследование, намного больше, и при желании родители могут провести новорожденному расширенный скрининг.
Неонатальный скрининг новорожденных: зачем он нужен и как его проводят
Главный вопрос, который волнует родителей новорожденного малыша, — здоровье ребенка. Многие врожденные болезни коварны и никак себя не проявляют на первом году жизни. Именно по этой причине был разработан метод исследования, известный как скрининг новорожденных. Это несложный тест, позволяющий выявить наличие многих врожденных заболеваний в первые дни жизни ребенка.
Что такое скрининг новорожденных
Скрининг новорожденных — это анализ крови, позволяющий провести раннюю диагностику как минимум 50 врожденных заболеваний. Метод является самым точным на сегодняшний день способом ранней диагностики генетически обусловленных патологий. По рекомендации ВОЗ скрининг новорожденных включен в перечень обязательных медицинских тестов для малышей.
На заметку В России многие мамы называют скрининг новорожденных «пяточным тестом», поскольку кровь для него берут из пяточки малыша.
Следует знать, что положительный результат далеко не всегда означает, что у ребенка действительно есть то или иное заболевание. Для полной уверенности родителям выдадут направление на дополнительное обследование у соответствующего специалиста.
Когда проводится неонатальный скрининг у новорожденных
Это исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Скрининг новорожденных не рекомендуется делать в первые 2–3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-ые сутки жизни. Недоношенным детям тест проводят на 7-ой день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Такие ранние сроки проведения анализа объясняются тем, что некоторые генетически обусловленные болезни проявляются в первые же недели жизни и крайне важно вовремя диагностировать их, чтобы начать терапию. Однако расширенный тест, включающий диагностику большего количества заболеваний, можно проводить и позже. Начиная с трехмесячного возраста кровь для анализа берут уже не из пятки, а из пальца.
Какие исследования входят в обязательную программу скрининга на наследственные заболевания
Поскольку болезней, которые могут быть выявлены посредством этого исследования, очень много, список патологий при обязательном скрининге сокращен до пяти самых распространенных:
- Гипотиреоз . Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
- Андрогенитальный синдром . Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
- Муковисцидоз . Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
- Фенилкетонурия . Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
- Галактоземия . Так называют недостаток фермента, расщепляющего галактозу — один из сахаров, который содержится в лактозе и иных веществах. Последствия нехватки этого фермента проявляются через несколько недель жизни. У ребенка начинается желтуха, рвота, потеря аппетита. Со временем развиваются тяжелые патологии печени, замедляется умственное и физическое развитие, ухудшается зрение. Эта врожденная патология опасна, при этом встречается достаточно редко. Распространенность — 1 случай из 30 тысяч.
Данные заболевания были выбраны еще и потому, что при ранней диагностике их возможно вылечить или, по крайней мере, значительно облегчить последствия. Однако список патологий, которые можно определить при скрининге, намного шире, и при желании родители могут провести дополнительные тесты. В некоторых странах скрининг новорожденных включает диагностику большего количества заболеваний, например, в США — 40, а в Германии — 14.
Как подготовить малыша к исследованию
Чтобы результаты были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления. Анализ обычно проводят как минимум спустя 4 дня после начала грудного вскармливания. Подготовка к скринингу новорожденных очень проста. Перед забором крови ножку ребенка моют с мылом, протирают спиртом и насухо вытирают стерильной салфеткой — этим подготовительные меры и ограничиваются.
Как проводится забор крови
Эта процедура представляет собой довольно простой комплекс действий. На пяточке ребенка делается маленький прокол. Первая капля крови снимается стерильной салфеткой. Затем медсестра слегка сдавливает пяточку малыша и наносит полученную кровь на специальный бумажный тестовый бланк так, чтобы кровь пропитала пористую бумагу насквозь. В него вносится вся информация о новорожденном, а также об учреждении, где проводился забор крови. Бланк высушивается при комнатной температуре в течение 2–4 часов, помещается в конверт и отправляется в лабораторию или медико-генетический центр.
Интерпретация результатов анализа
На обработку образцов уходит 10–14 дней, после чего родители получают заключение генетической экспертизы. Результаты может интерпретировать только специалист. Помните, что результаты скрининга новорожденных — это еще не диагноз. Заключение может дать только врач соответствующего профиля на основании дополнительных исследований.
Несмотря на то, что скрининг новорожденных довольно точен, иногда он дает ложноположительные или ложноотрицательные результаты (чаще всего это связано с нарушением техники забора крови). Если результат анализа на какую-то болезнь положительный, родителям предлагают провести повторный тест. В случае повторного положительного результата малыш направляется на детальное обследование.
Полезная информация Чаще всего ложноположительный результат при скрининге новорожденных дает тест на муковисцидоз.
Что такое расширенный неонатальный генетический скрининг методом ТМС?
Несмотря на то, что в программу обязательного скрининга новорожденных входит лишь пять заболеваний, генетически обусловленных болезней гораздо больше — около 500. К счастью, большинство врожденных патологий — большая редкость. Однако многие сознательные родители хотят получить как можно более полную информацию о здоровье ребенка и проходят расширенный неонатальный скрининг. Он позволяет выявить врожденные нарушения метаболизма в первые же недели жизни малыша.
Такой скрининг проводится методом тандемной масс-спектрометрии (ТМС) и дает возможность протестировать ребенка на 37 генетических заболеваний, среди которых — лейциноз, метилмалоновая ацидемия, недостаточность биотинидазы, аргининемия и множество других болезней. Из обязательного списка в такое исследование входит только фенилкетонурия.
Техника забора крови для расширенного скрининга ничем не отличается от порядка действий при плановом исследовании. Результаты анализа можно получить через 2–3 недели.
Расширенный неонатальный скрининг выявляет изменение концентрации метаболитов в ту или иную сторону, то есть повышенное или пониженное содержание этих веществ может говорить о наличии генетического заболевания. Например, при фенилкетонурии повышен фенилаланин.
Как и при обязательном скрининге, при серьезных отклонениях от нормы врач направляет малыша к узким специалистам для проведения дополнительных исследований и разработки схемы лечения, если диагноз подтвердится.
Генетический скрининг новорожденных особенно необходим, если раньше в семье были случаи наследственных заболеваний, пусть и в отдаленном прошлом. Довольно часто здоровые родители все же являются носителями дефектных генов и могут передать их потомству. Но даже если в вашей семье никто не страдал от генетических болезней, такой расширенный скрининг новорожденных сделать все равно стоит, поскольку риск наличия данных патологий у ребенка все равно есть.
Как проводится забор крови
Медсестра обрабатывает пятку малыша ватой, смоченной в спиртовом растворе. Затем делает прокол глубиной 1-2 мм. Легкими надавливающими движениями начинает выдавливать кровь и наносить ее на специальный бумажный бланк. При чем она должна тщательно пропитать все 5 кружков, каждый из которых отвечает за конкретное заболевание. На бланке медсестра указывает информацию о ребенке (рост, вес, дату рождения), матери (контактный телефон, адрес проживания) и роддоме (название, номер). Затем он отправляется в лабораторию.
Обработка анализа происходит в течение двух недель. Родителей уведомляют только в случае положительного результата. Но это не значит, что уже поставлен диагноз. Заключение дает только врач после дополнительного обследования. Иногда скрининг новорожденных показывает ложноположительный результат. Часто происходит это по причине нарушения техники взятия крови. Поэтому, если анализ выявил генетическое заболевание у ребенка, то педиатр выписывает направление на сдачу теста повторно. Если результат снова положительный, то его направляют на прием к генетику или эндокринологу для проведения более детального обследования.
Чаще ложноположительный результат скрининга приходит на муковисцидоз. Но обычно при повторном прохождении теста он опровергается.
Как и когда получить результаты обследования
После забора крови бланк неонатального скрининга направляется в медико-генетический центр. Результаты теста будут готовы через десять дней. Как правило, их направляют врачу-педиатру по месту проживания ребенка, указанному при взятии анализа.
Отрицательный результат означает отсутствие генетических патологий. В этом случае родителей не информируют. Если нормы содержания определенных веществ значительно отклоняются от нормы, родителей сразу ставят в известность. От промедления зависит возможность выздоровления малыша. Сомнительный (или ложноположительный) результат часто бывает на муковисцидоз. Тогда делаются повторные тесты.
Расшифровкой результатов скрининга может заниматься только специалист соответствующего профиля. При постановке диагноза основываются не только на полученных выводах, но учитывают и другие факторы, итоги дополнительных анализов.
Бывают ли ложные показатели у неонатального скрининга
Достоверность результатов тестирования высока, если забор материала проводился в положенные сроки на голодный желудок. Несоблюдение этих факторов может вызвать ошибки – ложные положительные результаты.
Если результат положительный, с большой вероятностью будет назначено повторное тестирование. Тогда потребуется консультация генетика. Он даст родителям направления на дополнительные обследования – ДНК-диагностику, копрограмму, анализ крови, потовый тест.
Ложноотрицательные результаты случаются редко. Опасность их в том, что заболевание будет обнаружено только после проявления первых симптомов.
Расширенный неонатальный скрининг
Обычный анализ способен выявить только 5 генетических патологий, но их гораздо больше, и, к счастью, встречаются они редко. Некоторые родители малышу делают платный расширенный скрининг методом тандемной масс-спектрометрии (ТМС), чтобы получить полную информацию о его здоровье. Исследование может выявить или исключить генетическое заболевание из 37 возможных.
Забор крови для расширенного анализа происходит в том же порядке, что и при обычном. Результат будет известен через 2-3 недели. В случае отклонения от нормы хотя бы одного показателя, врач направит малыша на дополнительное обследование.
Что делать при положительном результате?
Такие сложные диагнозы не ставят на основании одного лишь скрининга. Если исследование показало наличие негативного процесса в организме, врач предложит пройти комплекс уточняющих диагностических мероприятий, что позволит безошибочно определить заболевание.
Это могут быть как дополнительные анализы (ОАК, анализ сухого пятна крови, копрограмма, потовый тест), так и УЗИ. И обязательно — консультация генетика.
Любой из диагнозов скрининга ставится только на основании как минимум двух подтверждающих его наличие исследований. А затем наступает лечение — чем более интенсивное оно будет, тем быстрее наступит положительная динамика.
Аудиологический скрининг
Обследование проводится в родильном доме всем новорожденным. Оно позволяет обнаружить нарушения работы слухового аппарата на ранних стадиях, чтобы своевременно начать терапевтические мероприятия. Процедура является безболезненной и недолго длится.
Аудиологический скрининг ребенку проводят на 3 день после рождения и желательно во время сна. В ушко вставляют высокочувствительный микрофон (акустический зонд), подключенный к специальному прибору. Принцип его действия — передача сигналов в ухо и регистрация реакции волосковых клеток на них. Через минут на экране устройства высветится прошел или не прошел он тест. Отрицательный результат не является постановкой диагноза, необходимо будет также пройти дополнительное обследование.
Благодаря неонатальной диагностике можно обнаружить конкретное генетическое заболевание у новорожденного на начальных стадиях и своевременно начать лечение, чтобы он смог в дальнейшем полноценно расти, развиваться и жить. Поэтому отказываться от проведения скрининга не стоит, ведь даже здоровые родители могут быть носителями дефектных генов и легко могут передать их по наследству детям.
Просмотров:
5857.
Виды скрининга новорожденных
Скрининг новорожденных – массовое исследование, затрагивающее всех детей. По желанию родителей они могут провести дополнительные анализы на платной основе.
Неонатальный
Акне у новорожденных — что это такое
Неонатальный скрининг позволяет на ранней стадии выявить врожденные заболевания, зачастую приводящие к инвалидности. Чтобы избежать страшных последствий, лечение нужно начать как можно раньше. Полный список генетических отклонений содержит более 500 наименований. Болезни, выбранные для скрининга, наиболее часто встречаются в современном мире и могут существенно испортить качество жизни. Методы диагностики просты и безопасны для ребенка. Никакой угрозы для его жизни и здоровья не возникнет после процедуры забора крови.
К тому же диагностируемые болезни лечатся, или существуют препараты, помогающие поддерживать здоровье так, что ребенок будет комфортно себя чувствовать и развиваться полноценно.
Аудиологический
Благодаря аудиологическому скринингу, можно:
- Определить нарушение слуха и наличие тугоухости;
- Применить слуховые аппараты. Если у ребенка диагностирована тугоухость, назначают электродное слухопротезирование;
- Провести лечебные мероприятия при замеченных отклонениях;
- Начать работу с сурдологом, которая рекомендуется уже с первых лет жизни, чтобы улучшить адаптацию ребенка. Занятия необходимы не только малышу, но и родителям.
Обратите внимание! Если у новорожденного обнаружены проблемы со слухом, то действовать нужно незамедлительно. Доказано, что наиболее эффективно лечение, проводимое в первые полгода жизни младенца.
УЗИ
УЗИ новорожденных включает несколько исследований. Во время процедуры специалист изучает:
- Головной мозг. Процедуру можно делать, пока не зарос родничок. Затем ультразвуковые волны будет невозможно использовать для диагностики. Оценивается состояние мозга, его части, желудочки, их размеры и функционирование. Также процедура позволяет определить наличие гематом, кист и других образований, изучить работу сосудов;
- Тазобедренные суставы. Исследование необходимо для ранней диагностики дисплазии. При заболевании возникает вывих бедра или тазобедренного сустава. Чем раньше лечить отклонение, тем меньше последствий оно принесет. К тому же отсутствие реабилитационных процедур в раннем возрасте может привести к тому, что во взрослой жизни появятся осложнения;
- Сердце. В результате обследования оцениваются структурные особенности органа, скорость кровотока, давление. Процедура особенно необходима детям с диагностированным пороком, чтобы следить за изменениями в динамике, и малышам, у которых на приеме педиатра были замечены шумы в сердце;
- Брюшную полость и почки. Врач осматривает печень, селезенку, поджелудочную железу, желчный пузырь. Оцениваются размеры органов, состояние слизистой.
УЗИ – безболезненная процедура, которая не займет много времени.
УЗИ
Первые дни новорожденного
Каждая мама хочет знать, здоров ли ее ребенок. Грудничок после рождения оценивается неонатологами, ему выставляется отметка по шкале Апгар.
Важно! Шкала включает в себя 5 жизненно важных показателей состояния малыша. 8-10 баллов характеризуют здорового младенца. Если отметка ниже 8, то есть проблемы, возможно, гестоз у мамы вызвал гипоксию плода. Если оценка ниже 5, это наличие тяжелой асфиксии.
Шкала Апгар включает оценку:
- цвета кожных покровов;
- наличия мышечных рефлексов;
- какое дыхание у ребенка;
- кричит ли грудничок, и какой у него крик;
- как сокращается сердце.
Врожденных рефлексов у новорожденного насчитывается 15 разновидностей. Самые основные, которые отслеживают после рождения, – это хватательный и сосательный, поскольку они отвечают за жизнь и адаптацию младенца в окружающем мире. Хватательный рефлекс говорит сам за себя – грудничок старается ухватиться за пальцы взрослого и пытается потянуть их.
Проявление сосательного рефлекса
Как только кроха появляется на свет, его должны приложить к груди. Малыш начинает вытягивать губки и искать грудь мамы – это и есть сосательный рефлекс.
Анализы в роддоме у новорожденного проводятся по определенному протоколу. В случае, если малыш здоров, то ему проводят главный анализ на выявление патологии. Другие обследования, как правило, не делаются, поскольку для них нет показаний.
Дополнительная информация. У малыша могут взять анализ на выявление группы крови, чтобы определить, нет ли гемолитической болезни младенца. Если обнаружено подозрение на данное заболевание, то у ребенка берут кровь из пятки, когда проводится скрининг новорожденных на определение количества билирубина. Данный анализ подскажет, может ли мама кормить грудью ребенка.
Многие мамы задают вопрос, зачем берут кровь из головы у новорожденных. Такое обследование поможет выявить наличие генетических заболеваний.
Обратите внимание! От анализов можно отказаться. Именно генетические нарушения проявляют себя не сразу после рождения, а в первый-второй год жизни. В этот момент возможно наличие осложнений, а состояние трудно стабилизировать.
Если у роженицы есть ВИЧ, у малыша также берется анализ крови на выявление данного заболевания.
Обязательные анализы
Какие делают прививки в роддоме новорожденным
Какие обязательные анализы берут у ребенка при рождении в роддоме:
- Сразу после появления на свет из пупочной вены берут кровь на выявление ВИЧ-инфекции, сифилиса, гепатита.
- Если обнаружена желтушка, то проводится тест на печеночный трансаминаз.
- Во 2-3 день выявляют анемию, недостаточную функцию щитовидной железы и фенилкетонурию.
- Забор крови также берут для выявления генетических патологий, антител к цитомегаловирусу, герпесу, токсо,- и микоплазме, хламидиям.
- Детки, попавшие в зону риска, подвергаются дополнительным обследованиям: забору мочи и дополнительному тестированию крови.
Анализы новорожденного важно провести, чтобы выявить наличие серьезных заболеваний грудничка.
Дополнительно проводят обследования:
- Проверяют слух;
- Ультразвуковые исследования;
- Закапывают глазки Альбуцидом;
- Гениталии девочек также обрабатываются Альбуцидом.
Узи сердца у грудничка
В роддоме проводят вакцинацию, это:
- Прививка БЦЖ;
- прививка от гепатита С.
Персонально врач может назначить питание с глюкозой и инъекцию витамина К.