Что взять с собой в стационар: список личных вещей
- Тапочки (лучше прорезиненные, чтобы в них можно ходить в ванную), или дополнительные сланцы для ванны (чтобы не заразиться грибком)
- Костюм для мужчин
- Халат для женщин (халат удобнее надевать когда болит послеоперационный шов)
- Ночная сорочка (для женщин)
- Сменные трусы (несколько комплектов)
- Носки
- Полотенца (1 среднего размера и 2 маленьких)
- Жидкое мыло (оно удобнее, так как не выскользнет из рук, не упадёт, не испачкается и не нужно брать мыльницу, кроме того, заменит гель для душа, а если забудете шампунь, то заменит и шампунь)
- Зубная паста и зубная щётка
- Туалетная бумага
- Бумажные накладки на сиденье для унитаза (очень рекомендуем!)
- Влажные салфетки
- Пакетик для мусора, пакет для ванной (в него вы положите полотенце и другие принадлежности, ведь в ванной комнате может быть влажно) и пакет для обуви (которую вы сдадите в гардероб при госпитализации)
- Пакет для одежды (когда пойдёте в операционную Вам надо будет переодеться в стерильную рубашку или Вашу ночную сорочку, а халат, носки и украшения положите в пакет и отдадите медсестре)
- Для волос: расчёска, шампунь (маленький флакончик)
- Дезодорант
- Можно купить поильник (удобно после операции, если предстоит длительный послеоперационный период и невозможность есть сидя).
- Дополнительно взять в больницу для женщин: косметические диски, тоник и крем для лица, гигиеническая помада, резинка для волос (если у вас длинные волосы), прокладки и одноразовая пелёнка (особенно для операциях при гинекологии)
- Что взять мужчине в больницу (дополнительно): бритва и пена для бритья
- В межсезонье, когда отопление ещё не дали, но на улице ночью холодно, захватите с собой тёплую кофту и носки. Кстати, в хирургическое отделение шерстяные вещи брать не желательно, лучше предпочесть флисовые изделия.
- Зарядное устройство для телефона и пополнить счёт телефона
- Кружка, ложка, салфетки
- Книга, кроссворд, блокнот и ручка
- Если вы привыкли спать в абсолютной тишине, то в качестве адаптации на первый день можно взять беруши (вдруг ваш сосед храпит?)
Если предстоит операция, то нательное бельё, которое соприкасается с кожей рядом с операционным швом, должно быть проглаженное.
Как облегчить послеоперационный период?
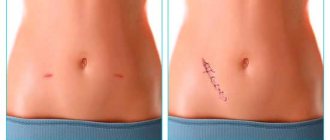
Восстановительный период после лапароскопических вмешательств редко преподносит сюрпризы в виде осложнений. Это связано с минимальной инвазивностью, что позволяет организму быстро адаптироваться. Постельный режим назначается всем пациентам, а его длительность зависит от характера вмешательства. После простой диагностики не требуется оставаться в кровати более суток, при более сложных вмешательствах, сопряженных с удалением опухолей или желчного пузыря, такой режим продлевается на усмотрение врача. При необходимости пациент помещается в палату интенсивной терапии, где находится под постоянным наблюдением специальной аппаратуры.
Нельзя самостоятельно начинать прием обезболивающих препаратов, средств, способствующих разжижению крови и других препаратов, без совета с врачом. При наличии запоров или диареи также не допускается самолечение – ставить доктора в известность о таких симптомах нужно незамедлительно.
В большинстве случаев на следующие сутки разрешается ходить самостоятельно. Особая диета не требуется, она показана только после операций на желчном пузыре. Начинать прием пищи следует через сутки, с легкой пищи – кисломолочные продукты, супы. Чтобы скорее восстановить нормальное пищеварение и стул, показаны компоты из чернослива. Воды рекомендуется употреблять не менее 2-х литров в сутки – она должна быть негазированной. Физические нагрузки возобновляются плавно, но серьезные допускаются не ранее 2-х недель после операции.
Самой частой жалобой пациентов после лапароскопии становится боль. Она может быть локализована в брюшной полости или иррадиировать в плечи. Все подобные симптомы связаны с необходимостью раздувания брюшной полости во время операции углекислым газом. Необходимость использования анальгетиков существует редко – в основном после удаления новообразований, кист или холецистэктомии. После диагностической лапароскопии боль, вздутие и другие неприятные симптомы исчезают на 2-3 сутки.
Источник https://diagnostinfo.ru/skopiya/laparoscopy/chto-br…v-bolnicu-na-laparoskopiu.html
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.206
Восстановление пароля
Регистрация нового пользователя
Что нужно взять на операцию и на послеоперационный период
Компрессионные чулки – очень важно!!! Компрессионные чулки нужно надевать не только возрастным женщинам и мужчинам, но и молодым, т.к. во время наркоза кровь становится густой и вязкой у всех, а значит риск образования тромбов (в любом возрасте!). Есть специальные чулки для операции – называются госпитальные чулки или противоэмболические чулки (они защитят ноги от образования тромбов во время наркоза). О требованиях к госпитальным чулкам читайте в разделе «чулки для операции».
Послеоперационный бандаж (поможет уменьшить боль в области послеоперационного шва и избежать спаек). Обязательно покупайте бандаж до того, как вы пойдёте в больницу, ведь как говорится «дорога ложка к обеду», так и бандаж должен быть куплен и подобран заранее. Кроме того, вы избавите своих родственников от необходимости бегать по магазинам, снимать ваши мерки по телефону и брать первую попавшуюся модель. Звоните нам, мы поможем выбрать, при необходимости доставим даже в больницу. Смотрите в нашем каталоге «бандажи послеоперационные» от самых простых моделей до супер-функциональных. Одноразовая пелёнка (на неё удобно ставить судно или «утку», чтобы не испачкать постельное бельё, а так же она необходима женщинам при операции по гинекологии, и всем пациентам, которым ставят катетер) В некоторых случаях – памперсы (в зависимости от вида операции) Если не хотите пользоваться общественными предметами гигиены, то приобретите своё пластиковое судно (для женщин) и мочеприёмник «утка» для мужчин. Это не дорого, зато гигиенично.
Удобное приспособление — лестница верёвочная (прикрепляется к кровати, чтобы легче было встать)
В послеоперационном периоде, если реабилитация планируется быть долгой, а в стационаре нет функциональных кроватей, то пригодится регулируемый подголовник для кровати (его потом можно взять домой и использовать в быту и на даче).
Для пожилых людей с неустойчивой походкой позаботьтесь о реабилитационных ходунках (у нас их можно не только купить, но и взять напрокат).
Запор после операции: что взять с собой в больницу
В послеоперационном периоде часто бывают запоры и трудно сходить в туалет, поэтому рекомендуем взять с собой слабительное, лучше всего показал себя «Амплифир» (произведён российским научно-производственным предприятием «НПП Биотика-С»). Амплифир формирует стул, не вызывает болезненные спазмы и диарею, а действует бережно и мягко, и что важно — не нарушает всасывание витаминов и микроэлементов, а так же благоприятно действует на флору кишечника, его можно принимать длительно, поэтому благодаря всем вышеперечисленным характеристикам, рекомендуем именно этот препарат. Продаётся в интеренет-магазине shop.biotika-s.ru
Что нужно брать в больницу на операцию варикоз
Варикоз
представляет собой деформацию и расширение вен с сопутствующей потерей их эластичности, а также сопровождается ухудшением кровотока
С варикозом сталкиваются около 40% женщин в возрасте от 30 лет, у которых болезнь поражает нижние икроножные мышцы и заднюю поверхность коленных суставов. .
К причинам возникновения варикоза
относят следующие факторы:
• наличие избыточного веса;
• длительное пребывание на ногах;
• заболевание венозных стенок;
• недостаточность венозных клапанов.
Иногда варикоз настигает женщин на последних месяцах беременности вследствие недостаточного количества отдыха и чрезмерной нагрузки на ноги.
Признаки появления варикоза на ногах:
• вены, выпирающие через кожу;
• частые судороги в икроножных мышцах;
• истончение кожи и кожный зуд;
Диагностикой и лечением заболевания вен занимается хирург-флеболог
.
Как правило, с лечением варикоза обращаются из эстетических соображений, однако при небрежном отношении к возникшей проблеме лечение может быть рекомендовано по медицинским показаниям. Осложнения варикозного расширения вен могут привести к развитию таких болезней, как острый тромбофлебит, трофическая язва, тромбоз и кровотечение.
Лечение варикозной болезни в Москве по полису ОМС:
• компрессионная терапия (уменьшение ширины вен посредством внешнего сдавливания);
• флебэктомия (хирургическая операция по удалению вены);
• склеротерапия пеной (введение специального препарата в просвет варикозной вены).
Вне зависимости от региона проживания в Москве можно начать лечение варикоза бесплатно по полису ОМС в ведущих стационарах.
Для удобства граждан из других регионов круглосуточно работает горячая линия бесплатной плановой госпитализации иногородних пациентов в московские стационары «Столица здоровья». Чтобы получить плановое лечение, нужно позвонить по номеру горячей линии «Столица здоровья» или оставить заявку на сайте. Куратор подскажет, входит ли необходимая помощь в перечень заболеваний по полису ОМС, поможет определиться с профильным стационаром и удобной датой госпитализации, а также организовать госпитализацию.
Все услуги предоставляются бесплатно.
После госпитализации куратор продолжит получать информацию о пребывании пациента в стационаре до его выписки и при необходимости будет готов оказать информационную поддержку.
Узнать больше о возможности плановой бесплатной госпитализации для иногородних по ОМС в московскую больницу и получить информационную помощь специалиста можно, позвонив на горячую линию по номеру
Источник https://www.xn--80aefldrufatdm9c5ezb.xn--p1ai/varikoz-prichiny-i-lechenie.html
Медикаменты (для хронических больных)
Когда кладут в больницу, возьмите с собой лекарственные препараты, которые вы принимаете постоянно (обязательно сообщите врачу о них!).
Не забудьте про бандаж и компрессионные чулки для операции! Бандаж существенно облегчит послеоперационный период! Посмотрите наш каталог «Бандажи послеоперационные», а чулки защитят вены от осложнений.
Можно ли взять в больницу на операцию нательный крестик?
В больницу нательный крестик можно надеть и даже нужно, если вы православный, а вот непосредственно на операцию, к сожалению, его придётся снять. Почему? Потому, что во время наркоза ничего не должно стеснять грудь и, особенно, шею. В экстренной ситуации секунды решают всё, поэтому у врача может не оказаться времени расстёгивать Вашу цепочку, а при её повреждении пациенты могут предъявить претензию. Нательный крестик на верёвочке тоже не выход, ведь через голову крестик не снять, придётся только разрезать верёвочку, но в суматохе крестик можно потерять, а это вопрос материальной ответственности.
Что взять ребенку в больницу:
1. Для малышей памперсы, горшок.
2. Одноразовые пеленки (малышам).
3. Сменную одежду ребенку по сезону, несколько комплектов, в том числе теплые носочки и кофточку, сменную обувь: тапочки или сандалики.
4. Средства гигиены ребенку.
5. Малышам могут понадобиться бутылочки и смесь, соска. Подросшим детям возьмите любимые лакомства, фрукты, орешки.
6. Возьмите ребенку несколько игрушек и книжек.
В некоторых больницах разрешено пользоваться электрическими чайниками и кипятильниками. Многие пациенты берут из дома свое постельное белье, что тоже разрешено.
Попав в больницу, на всякий случай запишите список принимаемых вами препаратов, для лечащего врача это может оказаться важным, да и вы ничего не забудете от стресса.
По законам нашей страны, родители детей до 15 лет имеют право находиться в стационаре вместе со своим ребенком. Знайте свои права, вы имеете полные основания быть в больнице с сыном или дочерью. Частенько родителям, чьи детки находятся на лечении, не предоставляют даже отдельного места. По сути матери или отцы делят одно спальное место со своим ребенком.
( 420, сегодня: 30)
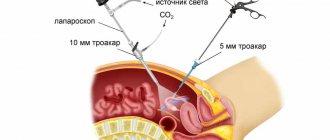
Рекомендации по подготовке к лапароскопии
Далеко не все наши пациенты имеют возможность придерживаться диеты и сдать определённые анализы. При экстренном хирургическом вмешательстве подготовка не осуществляется, так как пациент и доктора ограничены во времени. В таком случае специалисты преследуют одну цель – спасти жизнь больной.
Чтобы лапароскопически провести операцию, большинству пациентов выписывают направление на сдачу крови и мочи. Лечащий доктор собирает все данные о состоянии здоровья пациентки. Готовиться к вмешательству больной нужно тщательно и ответственно, придерживаясь определённой диеты. За неделю до лапароскопии из рациона исключают продукты, провоцирующие газообразование. Речь идёт о:
- молоке;
- бобовых;
- капусте;
- сливах, грушах и других фруктах.
В рационе должно преобладать мясо нежирных сортов, отварные яйца, кисломолочные продукты и диетические каши. За 5 дней до лапароскопии начинают приём активированного угля и ферментативных препаратов. Благодаря диете и лекарствам, пациентам отделения гинекологии удаётся нормализовать пищеварение.
Непосредственно за день до лапароскопии разрешают употреблять в пищу:
- жидкие постные каши;
- овощные нежирные супы, предварительно взбитые блендером.
Ужинать категорически не рекомендуют. Так как лапароскопию проводят утром, больные не употребляют ни воду, ни еду. Мочевой пузырь и кишечник должны быть пустыми. Зачастую накануне вечером в отделении гинекологии делают клизму.
Если есть время на подготовку, пациенты сдают следующие анализы:
- ОАК;
- УЗИ малого таза;
- флюорографию;
- кардиограмму;
- кровь на группу и резус-фактор, гепатит, билирубин, глюкозу и венерологические болезни, свёртываемость.
Желательно предоставить гинекологу амбулаторную карту или сообщить о хронических заболеваниях. После получения результатов анализов доктор оценивает целесообразность проведения лапароскопии. В случае отсутствия противопоказаний, специалист в области хирургии и гинекологии назначает день операции, определяя её объём. Также начинает работу анестезиолог, подбирая подходящий тип наркоза и препарат.
Предоперационная подготовка включает в себя:
- Премедикацию. За час до лапароскопии в палату к пациентке приходит анестезиолог. Он вводит препараты, которые предупредят осложнения после операции и улучшат течение наркоза.
- Установку катетера. Непосредственно в операционной больной внутривенно вводят назначенные ранее препараты. Состояние постоянно контролируют с помощью специального оборудования. Данные о насыщении крови гемоглобином и активности сердца отображаются на экране монитора.
- Введение наркоза и релаксантов для расслабления мускулатуры. Первые препараты провоцируют засыпание, а вторые – упрощают установку интубационной трубки в трахею. После проведения этих манипуляций улучшается обзор брюшной полости. Благодаря релаксантам и анестезии, лапароскопия в гинекологии становится эффективной, безболезненной и безопасной.
- Соединение наркозного аппарата и интубационной трубки. После этих действий начинают операцию. Доступна искусственная вентиляция лёгких и введение препаратов для поддержания наркоза.
Предподготовка к лапароскопии в гинекологии волнительна, но безболезненна. На проведение описанных манипуляций уходит около 10 минут. Как подготовиться к лапароскопии, лечащий доктор рассказывает каждому конкретному пациенту.