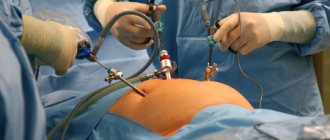
Полостная операция – это метод хирургического лечения, осуществление которого сопровождается разрушением защитного барьера брюшной полости или грудины. После такого вмешательства пациент требует продолжительного восстановления, позволяющего не только постепенно вернуться к привычному образу жизни, но и снизить риск осложнений. Восстановление после полостной операции требует соблюдения определенных правил, касающихся режима питания, особенностей обработки швов и других способов реабилитации.
Как делают?
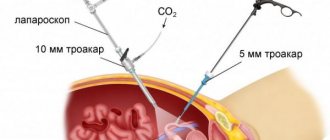
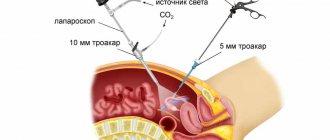
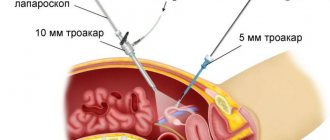
Лапароскопия же представляет собой операцию, при которой всё лечение проводится через три небольших прокола в теле, при помощи специальных манипуляторов. Это позволяет не наносить большого вреда телу, да и сам процесс заживления происходит гораздо быстрее.
В среднем, реабилитационный период составляет около месяца.
После лапароскопии остаются 3 небольших, почти незаметных шрама, а иногда и они отсутствуют.
На фото: шрамы после операции
Особенно эти факторы важны при такой процедуре, как сакровагинопексия — лечение опущения внутренних органов, иногда затрагивающая и маточные трубы.
Таким образом, лапароскопия яичников, это общее название для целого ряда разнообразных операций на яичниках, объединяет которые метод выполнения. Например, наиболее распространённая операция — удаление кисты яичника.
В ходе этой процедуры удаляют только саму кисту (цистеэктомия), хотя существуют и такие варианты, как удаление части яичника с кистой.
В исключительных случаях удаляют весь яичник, если удалить кисту не представляется возможным, например, если у вас эндометриоз или при дермоидной кисте, требующей резекции.
Эндометриоидная киста — патологическое скопление менструальной крови в тканях.
Видео-обзор лапароскопии:
Сколько лежат в стационаре после операции
Аппендицит является серьезной болезнью, которую невозможно вылечить медикаментозными препаратами. У аппендикса, или червеобразного отростка слепой кишки, особая система кровообращения, при закупорке или нарушении которой возникают гнойные процессы.
Аппендикс может разорваться, и содержимое окажется в брюшной полости, начнется перитонит. На ранней стадии удаление проводится методом лапароскопии, при возникновении признаков перитонита делается полостная операция.
Сколько лежать с аппендицитом в больнице, во многом зависит от состояния больного в послеоперационный период.
Причины возникновения заболевания
Аппендицит может возникнуть под воздействием следующих причин:
- Заболевания эндокринной системы.
- Различные инфекции в организме.
- Глистные инвазии.
- Сосудистые нарушения.
- Попадание инородных предметов: шелухи от семечек, косточек от фруктов.
- Гиперплазия лимфоидной ткани.
- Деформация отростка.
- Наличие окаменелых экскрементов.
- Наследственная предрасположенность.
Удаление аппендикса
При возникновении острых болей в животе, повышении температуры и появлении рвоты необходимо вызывать скорую помощь. Все эти симптомы возникают при воспалении аппендикса. Для лечения болезни необходимо оперативное вмешательство.
Только в исключительных случаях, на самых ранних стадиях недуга, для купирования воспалительного процесса используют антибиотики. Но большая часть врачей оставляет свой выбор за проведением хирургической операции. Пациента помещают в стационар.
Сколько дней лежат с аппендицитом в больнице? Это зависит от вида хирургического вмешательства, их существует два:
- Лапароскопический – делается три небольших прокола в брюшной стенке, в которые вводятся приборы, используемые для удаления червеобразного отростка. После выздоровления проколы становятся малозаметными.
- Классический – с правой стороны брюшины выполняется примерно десятисантиметровый разрез, через который удаляется аппендикс. После операции остается шрам сначала красного цвета, а затем он постепенно бледнеет и становится не очень заметным.
При операции, выполненной первым методом, срок пребывания в больнице сокращается примерно до 4–5 дней, восстановление идет значительно быстрее, чем при полостной операции.
Сколько лежать в больнице с аппендицитом?
Через два дня после оперативного вмешательства проводят перевязку, производя оценку внешнего вида шва, – присутствие покраснения, опухоли. За общим состоянием больного также проводится наблюдение, измеряется температура тела.
Рассасывание внутренних швов происходит через два месяца, а наружные снимают спустя 10 дней после вмешательства. Для полного восстановления необходимо около двух месяцев и щадящий режим.
Сколько лежат после аппендицита в больнице взрослые? Это зависит от следующих факторов:
- возраста пациента;
- общего состояния здоровья;
- метода проведения операции;
- стадии выявления воспаления;
- особенностей послеоперационного периода.
При полостной аппендэктомии без осложнений взрослые индивиды лежат в лечебном учреждении семь-десять дней, при удалении аппендикса методом лапароскопии – от трех до пяти суток. При особых обстоятельствах срок нахождения в стационаре может увеличиться до месяца.
Сколько лежат в больнице после аппендицита дети?
При неосложненном течении болезни детям делают операцию по удалению аппендикса лапароскопическим методом. Во-первых, не остается большого шрама, которого могут стесняться девочки в подростковом возрасте.
Во-вторых, длительное пребывание ребенка в больнице негативно сказывается на неокрепшей психике, что мешает процессу восстановления.
После лапароскопии через сутки возможна выписка больного под наблюдение в домашних условиях.
Однако врачи предпочитают наблюдать детей некоторое время в больничных условиях. В случае осложненного аппендицита проводится полостная операция, и детям до десятилетнего возраста приходится находиться под наблюдением врачей около двух-трех недель.
Операция аппендицита у беременных
Беременным женщинам показаны оба вида операций. Но из-за меньшей травматичности предпочтение отдается лапароскопии.
При стандартной классической операции для лучшего обзора брюшная стенка разрезается длиннее, чем обычно. Беременность, как правило, не прерывается.
Кесарево сечение производится только в сложных ситуациях, обостренных аппендицитом, или при большом сроке беременности, когда матка перекрывает доступ к червеобразному отростку.
Сколько лежат в больнице после операции (аппендицит в некоторых случаях может быть опасен для плода) беременные женщины? При нормальном стечении обстоятельств после лапароскопии беременную готовят к выписке на третий день, а после полостного вмешательства – через неделю.
Восстановление больного сразу после операции
При поступлении больного с острой формой аппендицита операция проводится незамедлительно, чтобы не произошло развития перитонита. В современной хирургии по возможности аппендэктомию проводят с использованием лапароскопии.
Но в сложных случаях всегда операция проводится открытым способом. Независимо от вида хирургического вмешательства, больной по окончании операции сразу помещается в реанимацию.
Для улучшения самочувствия ему назначаются лекарственные препараты:
- антибиотики – для предотвращения инфицирования организма;
- обезболивающие – снимают болезненные ощущения;
- витаминные комплексы и глюкоза – питают и восстанавливают силы.
После 12–24 часов пациента переводят в обычную палату. Сколько лежать с аппендицитом в больнице, зависит от успеха проведенной операции, общего состояния человека и наличия или отсутствия осложнений.
Источник: https://okishechnike.com/info/skolko-lezhat-v-stacionare-posle-operacii/
Стационарный период выздоровления
Сколько пациенту придется лежать в больнице после удаления аппендицита, не спрогнозирует ни один врач. Период реабилитации длится до того момента, когда доктор убеждается в отсутствии осложнений и подозрений на возможность их развития.
Если восстановление идет в рамках нормы, то выписывают пациента из стационара с 3-4 дня (при лапараскопическом способе удаления) или с 7 – 10 дня при полостной операции.
Сколько бы ни требовалось времени для реабилитации, пребывание в стационаре после удаления аппендицита, за редким исключением, не длится больше 1 месяца.
Возможные осложнения
Сколько времени лежат в больнице после удаления аппендицита, в каждом конкретном случае определяют по сопутствующим выздоровлению осложнениям. Их возникновение провоцирует не только экстренность вмешательства, а значит и недостаточная предоперационная подготовка, но и течение послеоперационного периода.
Важно! Любое неблагополучие в этот период, даже кажущееся не стоящим внимания, требует своевременного устранения.
Наиболее распространенные явления после удаления аппендицита указаны ниже.
Воспаление
Наружный шов по определению воспален после операции: на месте разреза брюшины появляется отек, покраснение и боль. С каждым днем эти признаки становятся все менее выраженными. К 7 – 10 дню происходит первичное затягивание раны, и швы снимают.
Если же на фоне видимого благополучия происходит усиление симптомов воспаления, то речь идет об осложнении, требуется тщательная местная обработка.
Обычно воспаляется область вокруг дренажной трубки – постоянные внешние воздействия тревожат рану, препятствуют заживлению, что может закончиться воспалением. После удаления трубки наружный шов приходит в норму.
Внутренний шов воспаляется реже, процесс сопровождается болью и повышением температуры. В этом случае проводят антибиотикотерапию. Время пребывания в больнице увеличивается до стихания симптомов.
Нагноение
Если в тканях наружного шва образуется нагноение, то заживление первичным натяжением невозможно – гной расплавляет ткани и препятствует их прочному соединению.
В этом случае рану вскрывают, тщательно обеззараживают разрез, вновь зашивают. При появлении гнойника на прооперированном участке кишечника проводят повторное оперативное вмешательство с иссечением очага нагноения.
Эти патологии после удаления аппендицита значительно удлиняют госпитализацию.
Спайки
Тесный контакт раневой поверхности со здоровыми тканями или другими повреждениями может вызвать патологическое соединение их – спайку. Вследствие этого в кишечнике происходит затруднение пищеварения, перистальтики, а иногда возникает полная или частичная непроходимость – угрожающее жизни состояние.
Спаивание области наружного разреза внутри брюшной полости с внутренними органами и тканями чревато нарушением функций и ухудшением самочувствия, вероятностью возникновения хронического очага воспаления. Поэтому на раннем реабилитационном этапе проводится не столько лечение, сколько профилактика спаечных явлений. При возникновении проблемы вопрос чаще всего решается оперативно.
Лежать в больнице при этом придется столько, сколько потребуется для полного устранения опасности.
Грыжа
Возникает на отрезке рубца, где не произошло полное срастание тканей. При определенных условиях образуется полость, куда со временем перемещаются некоторые органы или сосуды. Опасна ущемлением – перекрытием кровоснабжения и отмиранием содержимого, что приводит к гангрене или заражению крови. При возникновении лечат оперативно – лежать в больнице придется гораздо больше.
Перитонит
Самое грозное, но, к счастью, редко возникающее осложнение. Брюшная полость считается стерильной до тех пор, пока в нее не попадают носители инфекции. При удалении осложненного аппендицита червеобразный отросток может разорваться. Если это происходит внутри брюшины, осеменение микробами неизбежно.
В ходе операции проводится тщательный лаваж (промывание) обеззараживающими растворами внутренней области брюшины. На фоне длительного лечения антибиотиками осложнений в дальнейшем обычно не возникает.
Если же воспаление появляется, то требуется повторное вскрытие брюшины, тщательная ревизия поверхности всех органов и тканей.
Важно! При перитоните лежат в больнице, сколько потребуется, иногда и больше месяца.
Причины негативных последствий
Большое значение после удаления аппендицита имеет строгое выполнение пациентом предписаний врача. Даже в больнице, под неусыпным наблюдением медиков некоторые выздоравливающие позволяют себе отступления от больничного режима. Это отрицательно сказывается на процессе выздоровления, удлиняет время, когда приходится лежать в больнице.
Постельный режим
Лежать в больнице – не значит лежать в постели! Через 12 часов после операции уже предписывают менять положение тела в кровати, а через сутки вставать и передвигаться по палате и больничным коридорам.
Со второго дня предусмотрены регулярные занятия лечебной физкультурой, сначала из положения лежа. Пренебрежение этой рекомендацией провоцирует возникновение спаек.
Кроме того малоподвижность приводит к застою крови и воздуха в легких, нарушается их вентиляция, что может вызвать развитие пневмонии, после чего лежать в больнице придется еще некоторое время.
Питание
Пока выздоравливающие после удаления аппендицита лежат в больнице, им назначают специальную диету, соблюдение которой ведет к умеренному наполнению кишечника (профилактика внутренних спаек). Но сердобольные родственники приносят в больницу недиетические продукты, которые категорически запрещены в реабилитационный период:
- жареная, жирная, острая пища;
- продукты, вызывающие усиленное газообразование и перистальтику (опасность увеличения объема кишечника и расхождения внутренних швов) – горох, фасоль, виноград, сырые овощи и фрукты, молоко;
- крепкие мясные бульоны, не рубленное мясо;
- газированные напитки, сладости, выпечка.
Источник: https://gribkovnet.ru/varikoz/skolko-dnej-lezhat-v-bolnice-posle-operacii.html
Подготовка к операции
Перед лапароскопией, у пациентки берётся некоторое количество анализов и проводятся исследования органов таза, чтобы определить общее состояние организма, а также локализовать место, которое нужно будет прооперировать.
Полный список этих исследований:
- УЗИ органов малого таза.
- Флюорография лёгких.
- ЭКГ.
- Анализы на ВИЧ, гепатит, сифилис и определение группы крови.
- Общий анализ мочи и крови.
- Мазок на флору из влагалища.
- Коагулограмма — анализ крови на свёртываемость
- Биохимический анализ крови — глюкоза, мочевина, билирубин и общий белок.
Подготовка к лапароскопии не ограничивается только анализами. Даётся письменное согласие на операцию, проходит беседа с анестезиологом, который подробно описывает, какой тип анестезии будет использоваться и что нужно предпринять, чтобы операция прошла без осложнений.
Общий список рекомендаций для подготовки следующий:
- Очистительная клизма, вечером накануне операции и с утра.
- Последний раз, перед операцией, можно есть до шести часов вечера, накануне операции. Пить же запрещается после десяти часов вечера.
- Необходимо сбрить волосы в промежности и нижней части живота.
- Перед операцией нужно надеть противоварикозные чулки на ноги. Их надо будет носить ещё одну-две недели, чтобы избежать образования микротромбов в венах ног.
Часто у пациенток возникает вопрос, что взять с собой в больницу. Список вполне обычный, единый для всех для любого посещения больницы. У вас должны быть халат, чашка, ложка, пара пелёнок, книгу и гигиенические принадлежности. Стоит взять смену белья, исходя из того, что выписка из больницы проводится на 3-5 день после операции.
Какие бывают дренажи?
Правильный выбор дренажа обеспечивает хорошее дренирование не только брюшной полости, но и других частей организма. Выбор осуществляется с учетом:
- способа дренирования;
- положения дренажа в ране;
- использования необходимых антибактериальных препаратов для промывания раны;
- исправного содержания системы дренирования.
Дренирование осуществляется с помощью:
- резиновых, пластиковых или стеклянных трубок;
- перчаточных выпускников из резины;
- специально для этих целей изготовленных полос из пластмассы;
- тампонов из марли, вводимых в рану или дренируемую полость;
- катетеров;
- мягких зондов.
Введение дренажей из резины и пластика часто сочетается с применением марлевых тампонов. Также популярны сигарные дренажи, состоящие из марлевого тампона, который помещен в палец резиновой перчатки со срезанным концом. Чтобы ничто не мешало отходить гною и отток был хорошим, в оболочке делают отверстия. Дренирование с использованием марлевых тампонов основано на гигроскопических свойствах марли.
Послеоперационный период
После проведения лапароскопии, первые несколько часов будет ощущаться слабость и ярко выраженная сонливость, не стоит ей сопротивляться. Может наблюдаться озноб. Это обычная реакция пациентов, которые отходят от наркоза.
Из побочных эффектов, которые может вызывать наркоз и самой операции, может возникать тошнота, рвота, диарея, запор. Если вас тошнит, то можно попросить у врача или дежурной медсестры таблетки.
После нескольких часов, можно уже самостоятельно ходить и пользоваться туалетом, пить не газированную воду.
Касательно того, что можно есть — первое время, после лапароскопии питание запрещено. В остальное время, послеоперационная диета будет состоять из больничной пищи.
Врачи выдадут рекомендации по питанию и расскажут, какие продукты стоит исключить из меню. Выбирайте еду попроще, чтобы не нагружать желудок и кишечник.
- Курить после операции можно, хоть и не сразу же. Обычно, спрашивая про курение, сразу уточняют и про то, когда можно употреблять алкоголь.
- Спиртное можно не раньше, чем через месяц, когда закончится восстановительный период. Но, это зависит от множества иных факторов — полное восстановление может затянуться.
Многих пациенток интересует, на какой день снимают швы. Обычно, это происходит спустя 2 недели после лапароскопии. Швы надо будет проверять у врача, чтобы удостовериться, что всё в порядке.
Послеоперационный период, во время которого вы будете находиться под непосредственным наблюдением врачей, составляет около недели. Если случились какие-либо осложнения, то этот срок может быть продлён.
Рекомендуется магнит после лапароскопии, что позволит избежать спаек.
Уход за швами очень важен. Для тех пациенток, у которых не заживает шов и непонятно, как лечить, есть пара советов. Не надо сильно их тереть и чесать, это может вызвать воспаление. Мазать швы можно мазью левомеколь и тем, что посоветует специалист.
Как устанавливается дренаж при лапароскопии?
Процедура установки дренажа выполняется очень просто. После того как место введения дренажа обрабатывается антисептическим раствором, хирург делает небольшой надрез на коже и в него вставляет зажим – именно он позволяет легко ввести дренажную трубку. После ее установки надрез зашивают и кончиками ниток фиксируют дренаж, чтобы он не смог выпасть. В тех случаях, когда трубка уже не нужна, ее конец пережимают, чтобы не допустить попадания инфекции внутрь брюшной полости, а затем вынимают дренаж. Успешность работы последнего зависит от наличия в брюшине давления; в противном случае жидкость не сможет подняться вверх и выйти наружу. Также нужно следить за изменением серозных потоков. Чтобы усилить эффективность этих двух факторов и сделать дренирование максимально успешным, пациенту советуют занять нужную для этого позу: полусидячее положение.
Место локации жидкости в каждом отдельно взятом случае может варьироваться, поэтому выбирать максимально подходящую зону для дренажа должен врач. Чаще всего трубки устанавливают у передней стенки желудка или нижней стенки диафрагмы.
При перитоните без дренажа никак не обойтись, поскольку все остатки гноя нужно обязательно вывести из брюшной полости. Оттока содержимого при такой патологии можно добиться только при проведении лапаротомии, санации и декомпрессии тонкой кишки. Вся эта процедура проходит в несколько этапов.
- Путем лапаротомии обеспечивается доступ к брюшине.
- Происходит купирование и устранение источника проблемы.
- Осуществляется минимальное хирургическое вмешательство; серьезные операции переносят на более благоприятный для пациентки срок. Проводится тщательная перитонизация всех участков брюшины, где отсутствует брюшной покров.
- Далее выполняется санация и установка дренажа. Удалять гной и отложения фибрина марлевыми тампонами категорические запрещено. Состав промывной жидкости не имеет значения, а вот температура его должна колебаться в пределах 4 – 6 градусов.
- Проводится декомпрессия кишечника. При лечении диффузной формы стому не накладывают, а дренирование проводят через задний проход. Если дополнить декомпрессию кишечным лаважем, то ускоряется восстановление функциональности желудочно-кишечного тракта, к тому же это не позволяет проникнуть в полость токсинам и микробам.
Дренирование при местном диффузном перитоните брюшины проводят с помощью трубок из хлорвинила. После того как достигают очага, трубки убирают, а лапаротомная рана ушивается.
Как видно из вышесказанного, без дренажа, особенно при перитоните, никак не обойтись – только с его помощью можно убрать все незамеченные врачом остатки после хирургического вмешательства, даже если оно было щадящим, как при лапароскопии. Выбор дренажа и уход за ним должен осуществлять доктор. Самостоятельно промывать его и менять ни в коем случае нельзя – это может привести к воспалению и заражению.
Ограничения и противопоказания
Противопоказания к операции редки. К ним относят вирусные заболевания, болезни сердца, нарушения свёртываемости крови и прочие, сходные с стандартными.
Существуют ограничения, которых придётся придерживаться до полного восстановления, то есть ближайший месяц.
Примерный список того, что нельзя делать:
- В связи с тем, что организму требуется большое время, чтобы полностью заживить повреждения, не стоит заниматься спортом, например, качать пресс.
- Под определение «спорт» попадает и половая жизнь, так как при занятиях сексом напрягается пресс, что может вызвать расхождение швов, сильный болевой синдром.
- Это же объясняет, почему нельзя тяжести — высок риск расхождения швов и открытия внутренних ранок. Максимальный допустимый вес составляет 4 килограмма, так что вход в тренажёрный зал и баню вам заказан, как и гимнастика.
- Стоит ограничить себя и в воздействии высоких температур. Под этим понимается, что не стоит принимать ванну, хотя можно мыться в душе.
- Баня также находится под запретом. После хирургического вмешательства может сохраняться высокая температура, при которой дополнительно разогревать организм очень вредно. Чем опасна высокая температура — это может плохо сказаться на заживлении органов. Стоит воздержаться от отдыха на море, и купания.
Один из самых частых вопросов, которые возникают в связи с этой операцией — можно ли забеременеть после подобных операций? Да, это возможно, хотя если речь идёт о удалении одного из яичников, то это будет сложнее. Если же операция касалась простого удаления кисты, то шансы на это снижаются совсем незначительно.
Если говорить о сроках, то стоит выждать 2-3 месяца, перед тем, как пытаться беременеть. Это необходимо, чтобы гормональный фон пришёл в норму, и врачи убедились, что восстановление завершилось успешно.
Какой дренаж выбрать?
При лапароскопии также необходимо использовать дренирование, особенно в случае перитонита, чтобы полностью убрать весь гной из брюшной полости. Итак, какой тип дренажа выбрать?
- Резиновые выпускники не обладают отсасывающим действием.
- Одинарные резиновые приспособления часто забиваются гноем, покрываются слизью – таким образом в месте, где они установлены, начинается воспалительный процесс.
В других случаях описанные дренажи показывают хорошие результаты.
Лучшими материалами для установки дренажа при лечении гнойной раны считаются трубчатые приспособления. Дренирование при полостной операции или лапароскопии брюшной полости лучше проводить с помощью силиконовых трубок. У них много положительных свойств и именно они позволяют увеличить сроки пребывания дренажа в ране. Такие приспособления можно не единожды подвергать специальной обработке, что обеспечивает их многоразовость.
В последнее время все больше хирургов отдают предпочтение троакарам – это прямые и изогнутые трубки диаметром в 10 см и длинной не более 15 см. Именно их используют при щадящей операции – лапароскопии. Выбор трубки непосредственно зависит от цели вмешательства и расстояния от точки пункции до области воздействия. Для вывода экссудата из брюшной полости должны подбираться трубки диаметром от 5 до 8 см, а чтобы еще больше улучшить дренаж, в них проделывают перфорационные отверстия.
Ответы на вопросы
У будущих пациенток много вопросов, так что ответим на некоторые из них вкратце:
- Сколько лежат в больнице, когда выписывают? Около недели, но срок может быть продлён.
- Больно ли снимать швы? Обычно не больно, но это зависит от болевого порога, который у всех разный.
- Когда наступает полное выздоровление и сколько длится период восстановления? Организм полностью восстановится через месяц, если не будет осложнений. Но, длительность реабилитации зависит от особенностей самой пациентки.
- Сколько длится операция? Операция длится, от 15 минут, до одного часа. Но, в среднем, около сорока минут.
- Когда можно выходить на работу? Обычно, больничный лист даётся на семь дней, чтобы реабилитация завершилась. Но, возможен выход с больничного и раньше, на третий-четвёртый день.
- Можно ли пользоваться обычными тампонами? Запрещено.
- Возможна ли беременность после удаления кисты? Возможна.
- Можно ли купаться после операции? Нет, нельзя. Вне зависимости от того, будет это море или бассейн. Как уже говорилось — физические нагрузки стоит ограничить.
- Какие назначают антибиотики? Каждый случай уникален, так что антибиотик, как и прочие лекарства (например, свечи), вам назначит врач.
- Можно ли спать на животе? Первую неделю лучше спать на спине, особенно в случае удаления эндометроидной кисты. Потом, ещё около недели, на боку.
- У меня тянет пупок, это нормально? Если нет других симптомов, то это нормально.
- Можно ли делать эту операцию во время Беременности? Да, если это необходимо.
- Когда заниматься спортом? Не раньше, чем через месяц.
- После операции, у меня нет месячных. Это может быть связано с психологическим состоянием, стоит немного подождать.
- Зачем мне повторно ходить к врачу? Боли нет, рекомендации выполняю. Возможно, пришёл результат гистологии удалённой кисты, и гистология показала, что киста содержит в себе раковые клетки.
- Могут ли быть обильные месячные? Очень редко — обычно после операции прописывают что-нибудь гормональное, например, контрацептивы. Гормоны, содержащиеся в них помогут восстановлению, но могут сбить менструальный цикл. Наиболее вероятен вариант, что месячные будут незначительными.
- У меня покалывает или болит правый бок, а ещё увеличился живот. Это нормально, а уплотнение вызвано газом, который закачивается перед началом операции или очень тугой бандаж. Если боль сильная — обратитесь к врачу, это может быть приступ аппендицита.
- Можно ли посещать солярий? Нельзя, как и загорать на солнце.
- Зачем ставят дренаж? Для того, чтобы могла отходить сукровица и кровяные сгустки.
- Какие известные врачи есть в этой сфере? Например, Самсонова Оксана Владимировна, врач гинеколог. Хотя, гинекология — не единственный вариант применения этого метода.
- Сколько резекция стоит? До 50 тысяч рублей.
Срок больничного при разного рода операций
| Причина операции | Срок, дней | Особенности |
| Удаление матки | 20-45 | |
| Операция на сердце | 30-70 | Возможно назначение МСЭ |
| На прямой кишке | 18 — 40 | |
| На позвоночнике | 30-120 | Возможно назначение МСЭ |
| При удалении грыжи | 21-45 | Зависит от места локализации грыжи |
| Операция на глазах | 7-60 |
Количество дней больничного, как говорилось выше, определяет лечащий врач. Сроки его могут колебаться от степени тяжести операции. Дни, которые представлены в нашей таблице далеко не полные.
Повторимся, здесь приведены ориентировочные сроки. Дальнейшее лечение и восстановление после операции все на усмотрение лечащего врача и медицинско-социальной экспертизы. (МСЭ)
Вам будет интересно узнать ответ на вопрос: может ли муж получать декретные?
Заболели в отпуске? Хотите оформить больничный? Читайте здесь, как это правильно оформить.
Грамотные советы и нужную вам информацию по расчету декретных вы можете узнать в нашей статье.
Последствия и осложнения
Последствия и обычные симптомы после операции включают в себя:
- Зуд,
- Гематома,
- Повышение температуры,
- Простуды,
- Цистит,
- Молочница и иные вирусные заболевания,
- Вздутие живота, понос или отсутствующий стул,
- Скудные месячные или их задержка,
- Газы, незначительная боль внизу живота,
- Отёк лобка,
- Набухшая грудь,
- Больное горло.
Симптомы, при которых стоит обратиться к врачу:
- Кровянистые выделения,
- Коричневые выделения,
- Белые выделения.
Отзывы пациенток
Ольга: «Была в гинекологии, обнаружили тератомы яичников. Сперва собирались делать обычную операцию, которая полосная, но я нашла вариант с лапароскопией — мне так уже почки лечили. Уже почти вылечилась и лежать в больнице долго не пришлось. Сейчас мне муж мажет лекарство на шов. Почитала другие отзывы, решилась на лапароскопическое вмешательство — у меня спайки были, а полостная пугала. Всё кончилось хорошо, боль не сильнее, чем при месячных. Сейчас хожу на физиопроцедуры, жду снятие швов в стационаре».
Виктория: «У меня только что была операция лапароскопическим методом, лечили миомы матки, сейчас взяла больничный! Слегка разошелся шов, было кровотечение, но всё уже поправили. Вроде бы, всё хорошо, через год будет повторная лапароскопия для маточных труб.»
Анна: «Лапароскопия прошла удачно, главное после нее тщательно беречь себя при реабилитации, иначе могут возникнуть осложнения. Через год после этого родила здорового ребенка. Сама операция шла 40 минут, все прошло легко, от наркоза отошла быстро, после этого вполне можно ходить самостоятельно. Через неделю после сняли швы. Тем женщинам, которым назначили эту операцию советую не бояться и спокойно делать, т.к. обычно это единственно адекватный вариант лечения».
Что нельзя делать после проведения лапароскопии?
Некоторые пациенты легкомысленно относятся к лапароскопическим операциям, как они говорят, «через прокол». Да, фактически это небольшие надрезы-проколы, но лишь на коже, а ведь внутренние органы подвергались вмешательству в полном объеме, и им необходимо время для полного заживления и восстановления.
Чтобы этот процесс проходил быстро и без последствий, необходимо знать, что категорически нельзя делать после выполнения лапароскопии:
- подниматься с постели раньше, чем разрешит врач;
- принимать пищу в первые сутки после операции;
- пить газированные напитки в первые 2-3 недели;
- нарушать рекомендованную диету;
- употреблять алкоголь в первые 3-4 недели;
- курить в течение 1-2 недель, никотиновая интоксикация замедляет заживление ран, а кашель может спровоцировать появление грыжи;
- принимать ванну до снятия швов, достаточно гигиенического душа, после которого рану нужно смазать антисептиком;
- поднимать тяжести, выполнять тяжелые нагрузки, заниматься спортом до 2,5-3 месяцев.
Все эти рекомендации соблюдать несложно, чтобы все старания хирургов не сошли «на нет», и не развились нежелательные последствия.