Показания для проведения анализа
Основная цель анализа – выявить наличие вредоносных микроорганизмов, провоцирующих воспалительный процесс.
Диагност может назначить пациенту сдать кровь на микробиологическое исследование в следующих случаях:
- если пациент страдает от специфической симптоматики, но медики длительное время не могут определить, что служит первоисточников патологического процесса;
- медик предполагает наличие септической инфекции у обследуемого;
- наличие осложнений, вызванных неграмотным хирургическим вмешательством;
- постановка катетера во внутренние органы на длительное время;
- человек периодически страдает от высокой температуры тела, но врачи не могут определить, что служит причиной такой реакции организма;
- наличие в организме импланта, напрямую контактирующего с биологическими средами организма.
Абсолютным показанием к поведению тестирования является наличие искусственных клапанов миокарда. Чтобы получить достоверный результат анализа, придется выждать не менее 10 суток, поскольку для прорастания патогенных микроорганизмов потребуется несколько дней.
Специалисты предупреждают, что скорость этого процесса зависит от типа возбудителя. Стоит отметить, что после забора биоматериала многим пациентам назначают прием антибиотиков (исходя из присутствующей симптоматики), но подобрать более грамотную и оптимальную схему лечения возможно только после получения данных гемотеста.
Кроме этого, показанием к назначению гемокультуры (это синоним исследования крови на стерильность) является существование особых факторов риска, которые могут привести к распространению инфекции в кровь. Это наличие:
- постоянного катетера мочевого пузыря;
- внутривенные катетеры или шунты, например, у пациентов, находящихся на хроническом гемодиализе;
- фактором риска являются обширные полостные операции, и особенно повторные и многократные, например, поэтапные пересадки кожи в клинике ожоговой хирургии;
Длительное лечение антибиотиками также уменьшает защитные силы организма и способствует появлению резистентных штаммов микроорганизмов, которые могут быть довольно стойкими. Поэтому длительное лечение антимикробными средствами, которое не дает результата, также является показанием для проведения анализа крови на стерильность.
https://www.youtube.com/watch?v=_t2qBdtNnjc
Также показанием к проведению этого исследования являются результаты анализа крови, например, токсическая зернистость нейтрофилов, особенно на фоне клиники сепсиса, выраженная нейтропения и некоторые другие результаты исследований.
В настоящее время посев крови на стерильность, или гемокультура является «золотым стандартом» диагностики септических состояний. Кроме этого, анализ может выявить не только наличие микроорганизмов и бактерий, но также и грибков в кровяном русле, поэтому анализ крови на стерильность позволяет диагностировать и грибковый сепсис.
Основным показанием к данному виду анализа является необходимость выявления в крови патогенных микробов.
В здоровом состоянии кровь должна быть стерильна, и в ней не будут находиться болезнетворные бактерии.
Но, например, в случае хирургических вмешательств, затяжных болезней или при ослабленных защитных функциях организма эти бактерии могут бесконтрольно размножиться и причинить значительный вред человеку.
Поэтому, например, людям с ВИЧ нужно периодически проходить подобные обследования в профилактических целях.
Например, нередки случаи, когда при иммунодефиците люди становятся носителями микобактерий туберкулеза, как раз из-за неспособности организма самостоятельно справиться с внешними атаками, в то время как человек с неослабленным иммунитетом хорошо сам справится с подобными трудностями.
Некоторые бактерии сложно поддаются диагностике и могут быть выявлены только в ходе многократных исследований (эпидермальный стафилококк).
Сдавать кровь на исследование рекомендуется и перед прохождением назначенного курса терапии, чтобы результаты лечения не были искажены воздействием болезнетворных микроорганизмов.
Подготовка к исследованию
Рекомендовано сдавать кровь натощак
Кровь для исследования желательно сдавать натощак, однако при наличии экстренных показаний она может браться вне зависимости от приема пищи. Чтобы исключить ложноположительный результат, вызванный кратковременной бактериемией, перед исследованием не рекомендуется чистить зубы.
Для повышения точности исследования кровь лучше сдавать до начала лечения антибиотиками. В тех случаях, когда отменить прием лекарства невозможно, кровь сдается перед приемом следующей дозы антибиотика (то есть после максимального перерыва в лечении).
Эффективность анализа на стерильность
Каждый человек хочет иметь крепкое здоровье и знать, что он не носитель какой-либо инфекции. Особенно важен анализ на стерильность для людей, которые являются донорами крови. Пожертвование – это отлично, но в этом случае нужно думать не только о своей безопасности, но и о безопасности реципиента. Поэтому, если вы регулярно сдаете кровь, вам также регулярно необходимо проходить такой контроль.
Эффективность анализа крови на стерильность доказана специалистами. Улучшена система скрининга доноров крови, например, введение анализов антител третьего и четвертого поколения и тестирование нуклеиновых кислот (NAT) 1, уменьшился риск передачи клинически значимых вирусных инфекций. Помимо этого, это простая проверка снизила риски для передачи бактериальных инфекций. Идеальный скрининг-тест должен обладать чрезвычайно высокой диагностической чувствительностью, коротким временем тестирования и высокой клинической эффективностью.
Бактериальные системы обнаружения, используемые для скрининга компонентов крови, давно применяются по всему миру. Большинство стран применяют такие методы культуры, как BacT/ALERT, BACTEC или Pall eBDS. Эти системы обладают высокой аналитической чувствительностью (менее 1 КОЕ / мл). Недостатком метода проверки крови доноров является длительность тестирования. В отличие от пациентов, которые проходят анализ несколько раз подряд для собственного лечения, кровь доноров проверяется единожды. Такая проверка занимает около семи дней.
Лучшие материалы месяца
- Почему нельзя самостоятельно садиться на диету
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Есть подтвержденные случаи, когда после скрининга доноров крови на бактериальное обнаружение, сообщили о ложных результатах из-за ошибки выборки. Основываясь на низкой концентрации бактерий в конечном продукте, остаточная вероятность того, что объем образца, обработанный в системе культуры, не содержал бактериальных колоний, все еще присутствовал, хотя был инфицирован. Это происходит при недостаточно тщательном и длительном анализе крови.
Экспериментальные системы обнаружения бактерий подтверждены и для обычного скрининга крови. Они помогут обнаружить бактерии стафилококка, стрептококка, кишечные бактерии, дрожжевые грибки. Анализ на стерильность поможет определить, подходит ли вам антибиотик, который был выписан врачом ранее или нет. Преимуществом быстродействующих систем обнаружения бактерий является короткое время тестирования, которое позволяет собирать пробные образцы непосредственно перед началом лечения пациента.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Другие исследования на стерильность
Кроме посева на стерильность, чтобы выявить вид возбудителя и степень выраженности инфекционного процесса, можно параллельно с анализом крови использовать дополнительные бактериологические исследования.
Если микроорганизмы присутствуют в организме, их можно обнаружить при исследовании слюны, мочи, спинномозговой жидкости, а также в слизистых выделениях половых органов.
- туберкулезные микобактерии высеиваются обычно в мокроте пациента;
- бактериурия определяет грамположительную микрофлору, что указывает на наличие пиелонефрита и гломерулонефрита;
- чтобы диагностировать менингит используют посев СМЖ и люмбальную пункцию.
Достоверность диагноза достигается при использовании развернутой картины болезни. За основу берутся результаты спектра всех лабораторных исследований.
Какие заболевания выявляются
За стерильность крови в человеческом организме отвечает иммунная система. Бактериемия (присутствие в крови бактерий) является свидетельством серьезного инфекционного заболевания, на наличие которого косвенно указывают происходящие патологические процессы.
Посев на стерильность помогает выявить:
- гнойный менингит;
- эндокардит;
- септическое поражение;
- пиодермию;
- микобактерии туберкулеза;
- кожные поражения гнойного характера;
- остеомиелит.
Патогенная микрофлора, попадая в кровоток, может стремительно распространяться по всему организму, затрагивая даже те органы, которые расположены далеко от места изначальной локации.
Присутствие любых организмов, выявленных во время исследования материала, сигнализирует о запущенной стадии заболевания.
Обычно на присутствие патогенных бактерий указывает большое содержание в крови лимфоцитов и наличие повышенной температуры. Во время анализа можно определить не только вид бактерий, но и определить терапию для конкретного вида заражения.
Как проводят бак посев на стерильность
Анализ производится в лаборатории путем взятия крови из вены на сгибе локтевого сустава. У ребенка берут кровь из пальца. Предварительно необходимо обработать кожу дезинфицирующим средством. При заборе крови пользуются одноразовым шприцем.
Берут 5-10 мл крови, помещают ее во флакон, в котором находится 50-100 мл питательной среды. Анализ переливают во флакон над горящей спиртовкой. Если нет возможности доставить больного в лабораторию, то анализ кладут в термостат и перевозят его на место исследования.
Чем раньше будет сделан бак посев, тем больше вероятности получить положительный результат.
Для того чтобы повысить вероятность положительного результата анализа, иногда врач назначает подкожное введение 1 мл раствора адреналина за 20 минут до анализа. При этом сокращается селезенка и бактерии попадают в кровяной поток.
При проведении бак посева предварительный результат получают через 3 дня, а окончательный результат может быть получен через 10 дней.
Главной целью назначения анализа на стерильность считается определение присутствия в организме патологических бактерий. После получения анализа специалист сможет подобрать необходимые лекарства и назначить эффективное лечение заболевания.
Возможно Вас заинтересуют Реклама на сайте ✆
Где сдать и сколько стоит?
Стоимость исследования формируется исходя из уровня клиники и лаборатории, в которых выполняется анализ. В районной поликлинике по направлению врача данная процедура выполняется совершенно бесплатно – при условии, что местная лаборатория располагает необходимым инструментарием и материалами.
Стоимость в частных клиниках будет зависеть от уровня медицинского учреждения и применяемых техник исследования (какие среды используются). Средняя цена данного анализа на территории РФ составляет 500 — 600 рублей. В столице и крупных городах стоимость может увеличиваться до 700 рублей.
Как берется анализ алгоритм проведения процедуры
Для получения достоверных результатов необходимо соблюдать определенные правила при заборе крови.
Как правильно взять у взрослого?
Рассмотрим алгоритм взятия крови у взрослого человека. Для проведения анализа требуется кровь, полученная из вены. Процедура проводится медсестрой, которая обязательно надевает стерильные перчатки. Перед этим участок кожи в месте инъекции обрабатывают 70% раствором спирта, после чего протирают 1-2% раствором йода в течение 30 секунд. Далее ждут полного высыхания дезинфицирующего средства. После чего прикасаться к коже пальцами для пальпации вены запрещено.
Стерильным шприцем производят забор крови в объеме 10 мл. Если процедура проводится с флаконами с двойной средой, то флакон открывают над пламенем спиртовки. Иглу снимают с шприца и выливают кровь во флакон. Края флакона обжигают огнем и закрывают пробкой.
Биоматериал необходимо доставить в лабораторию как можно быстрее.
Особенности забора биоматериала у новорожденного ребенка
Забор крови у новорожденного будет отличаться от способа проведения у взрослого человека, в связи с анатомическими особенностями строения детского организма:
- Кровь берут в меньшем объеме – всего 5 мл.
- Для этого используют вакуумные пробирки и специальные иглы-бабочки.
- Для снижения болевых ощущений применяют автоматические ланцеты и микропробирки.
- Место инъекции обычно пяточная область.
- Обработку кожи проводят аналогично взрослым, но без использования раствора йода.
Процедура забора крови
Сама процедура исследования не отличается для пациента спецификой забора. Врачу же необходимо соблюдать внимательность для предупреждения попадания лишних загрязнителей из окружающей обстановки.
Алгоритм осуществления забора крови:
- Пациенту делается инъекция адреналина (но не всегда) для активизации деятельности бактерий и их усиленного попадания в кровоток.
- Забирается не более 10 миллилитров биологического материала из вены локтевого сгиба у взрослого человека и не более 5 миллилитров из головной, вены тыльной стороны ладони, предплечья или икры, из пальца либо пятки у ребенка, в том числе грудного возраста. Выбор места прокола у детей зависит от их возрастной категории и соответственно размеров кровеносных сосудов. Обнаружить вену локтевого сгиба как у новорожденного, так и грудничка в пределах годовалого возраста, зачастую не представляется возможным. Младенцу может быть назначен щадящий вариант с изъятием капиллярной крови из пятки.
- При переливании материала из шприца во флакон используется пламя горелки для соблюдения правил дезинфекции. Пробирка закрывается крышкой и помещается в специальный контейнер. Образец переносят в лабораторию.
- В лабораторных условиях выявляют наличие и сумму единиц патогенной флоры – бактериологический посев. Количество единиц на миллилитр жидкости обозначается аббревиатурой КОЕ.
- После данных мероприятий должна проводиться антибиотикограмма для определения лечебного эффекта от воздействия антибиотика.
Бактериологический посев (который иначе может называться культивированием микробов) осуществляется в питательных средах. Для размножения небольшого количества обнаруженных микробов используют пробирку или же так называемую чашу Петри при их большом количестве. Здесь используются плотные и жидкие среды из различных источников.
Простые:
- жидкая, представленная мясопептонным бульоном;
- плотная, представленная мясопептонным агаром.
Специфичные, дополненные биокомпонентом или характеризующиеся подменой основы:
- кровяной бульон;
- казеиново-угольный и сывороточный агар;
- яичная среда Е. Левенштейна.
Экстренный забор крови может несколько отличаться отсутствием достаточной подготовки, если у пациента подозревается острый сепсис, лихорадка. Однако прием противомикробных препаратов в день сдачи лучше исключить.
При этом рекомендуется брать материал на максимальных значениях температуры тела перед тем, как давать пациенту жаропонижающие средства.
Что касается открытых травм, то рекомендуется также сдать кровь на стерильность перед началом лечения антибиотиками.
Кровь на стерильность что это такое
В повседневной жизни иногда встречаются состояния, когда у здорового человека микробы попадают в кровь. Примером является лечение зубов у стоматолога, когда небольшое количество нормальной микрофлоры полости рта на короткое время попадает в кровоток после стоматологических манипуляций.
При проведении хирургических операций, несмотря на всё соблюдение правил асептики, микроорганизмы в небольшом количестве способны проникать в кровоток. Это — транзиторная, или временная бактериемия, которая не влияет на здоровье. У пациента с сильным иммунитетом вся микробная контаминация крови вскоре исчезает, и кровь вновь становится стерильна.
Если же у пациента в организме существует постоянный гнойный очаг, например пневмония или эндокардит, то бактериемия может быть не одноразовой, а периодической, и тогда это состояние называется интермиттирующей бактериемией. Это гораздо более опасная ситуация, поскольку такой патологический «десант» может освоить новые «территории».
Наконец, в том случае, если микробы очень хорошо себя чувствуют в сосудистом русле и начинают там размножаться, то такая бактериемия является постоянной, и часто приводит к септикопиемии.
Септикопиемия — это состояние, при котором гноеродные микроорганизмы не только не погибают, но и интенсивно размножаются в крови. При этом возникают так называемые септикопиемические, или метастатические гнойные очаги на удалении от кровотока, в органах и тканях, где оседают микробные колонии. Так, при сепсисе может возникнуть абсцесс (отграниченный гнойный очаг) головного мозга, лёгкого или абсцесс почки вследствие гематогенного заноса или диссеминации возбудителей. В том случае, если иммунных сил организма не хватит, чтобы отграничить гнойное воспаление, которым является абсцесс, то возможно развитие разлитого воспаления, например гангрены легкого. Она протекает с чрезвычайной интоксикацией у ослабленных пациентов и часто приводит к летальному исходу.
В связи с постепенным старением населения и уменьшением степени иммунной защиты у пожилых, в связи с частым назначением различных инвазивных медицинских процедур (лапароскопия), риск проникновения микробов в кровь возрастает. Тем более этот риск связан с широким применением иммуносупрессивных препаратов, например, при трансплантации внутренних органов и при лечении злокачественных новообразований. Поэтому проникновение микробов в кровь диагностируется не так редко, как в прошлом веке. При подозрении на эти, и многие другие состояния, ведущие к септическим осложнениям, и требуется анализ на стерильность крови.
Большое значение для получения правильного результата имеет правильный сбор крови и правильная технология бактериологического исследования. Какие условия должен соблюдать пациент, чтобы это исследование было проведено грамотно?
Интерпретация результатов
Нормальный результат у здорового человека должен быть только один: отрицательный. Полное отсутствие во всех пробах крови бактерий и грибков, она стерильна. В том случае, если существует какой-либо рост бактериальной флоры на средах, тогда результат становится положительным.
Положительные результаты
Довольно часто стрептококки и стафилококки, клостридии приводят к гемолизу кровяной среды. Различные аэробные палочки, бактероиды вызывают ее помутнение. Аэробные грамположительные палочки так же, размножаясь, приводят к появлению пузырьков газа в жидкой и плотной среде, и это сразу становится заметно через несколько дней после инкубации. При псевдомонадной инфекции и при дрожжевом сепсисе на поверхности среды образуется пленка, а золотистый стафилококк образует специфические хлопья. Могут появляться колонии самой разной формы, и по этим культуральным, микробиологическим и биохимическим свойствам и определяют конкретного возбудителя.
По данным отечественных лабораторий, чаще всего выделяются культуры золотистого стрептококка, фекальные энтерококки, клебсиелла, кишечная палочка. Довольно часто диагностируется кандидозный сепсис. При этом особенности роста также имеют большое значение. Так, если во всех средах очень быстро, в течение 2 суток выделяется одна и та же культура, взятая при этом из разных проб и в разное время, то это является практически стопроцентным подтверждением того, что не произошло никакой ошибки во время взятия образцов и во время инкубации.
Ложноотрицательные результаты
При каких условиях, кроме стерильной крови, может быть получен отрицательный результат? Такой результат будет ложноотрицательным, и причина его может крыться в следующих факторах:
- инфекционный процесс локализован только лишь в одном месте, иммунная система ограничивает его распространение;
- вторая причина — это неправильно подобранное время взятия анализа. Медицинские работники просто не успели зафиксировать момент роста лихорадки, и все микробы в кровотоке были уже уничтожены;
- довольно часто пациент принимает разные антибиотики и забывает сказать об этом;
- не удается взять достаточный объем крови. Если количество крови слишком маленькое, то существенно уменьшается вероятность выделения из неё гемокультуры.
Также существует и еще одно обстоятельство, которое возникает нечасто. Так, существуют медленно растущие микроорганизмы, для которых не хватает даже 8 или 9 дней инкубации, и не удается получить чистую культуру. К таким микроорганизмам можно отнести туберкулезную палочку, возбудителя иерсиниоза и других бактерий, нечасто вызывающих сепсис.
Мы подробно рассмотрели, что это такое – анализ на стерильность крови. Не стоит думать, что посев крови на стерильность — это методика, при которой здоровый человек приходит в лабораторию, и довольный уходит домой. Этот процесс скорее напоминает рыбалку, когда врач закидывает удочку, и нет гарантий, что микроорганизмы откликнутся на эту приманку. Это целенаправленный поиск, который должен осуществляться с соблюдением всех правил асептики, антисептики и со знанием течения болезни. Кроме этого, кровь на гемокультуру часто берется в условиях стационара у тяжелых больных.
Методика проведения
Алгоритм проведения бак посева заключается в следующем:
- Полученный биоматериал наносят на специальную питательную среду и помещают в термостат для поддержания постоянной температуры 37 °С.
- Наблюдения проводят в течение 8 дней, ежедневно отмечая рост микроорганизмов, либо его отсутствие. Через несколько дней на питательной среде можно увидеть появление колоний микроорганизмов невооруженным глазом.
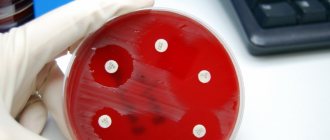
- После выделения культуры бактерий, их высевают на другую чашку с питательной средой и по контуру раскладывают специальные диски, смоченные растворами антибиотиков. Это проводится для определения чувствительности к определенным группам препаратов и назначения специфического лечения в дальнейшем.
- На основе изменений и роста микроорганизмов на 9 день дают заключение, которое будет являться результатом анализа.
Длительность проведения может составлять до 14 дней, что является единственным недостатком данной процедуры.
Как проводится сам анализ?
Посев крови на стерильность проводится в несколько этапов.
Сначала медик высеет полученный биоматериал в питательную среду, затем поместит пробы в термостат и будет выдерживать при 37-38 градусах несколько суток. На второй-третий день, колонии бактерий будут заметны на поверхности невооруженным глазом. Визуально лаборант сможет определить, к какому виду относятся бактерии.
После этого микроорганизмы повторно высеиваются в специальное приспособление – чашку Петри. По окружности размещаются бумажные диски, смоченные в различных антибактериальных препаратах. Чашка помещается повторно в термостат и выдерживается еще несколько суток.
Таким методом устанавливается чувствительность микробов к антибиотикам. Тот диск, на поверхности которого не будет обнаружено колоний микробов, содержит лекарство, способное уничтожить патогенную микрофлору. На основании полученных результатов составляется антибиотикограмма, которая будет использоваться в дальнейшем лечении.
Двухфазная система для выявления гемокультур предполагает использование двойной питательной среды. Обычно это жидкая среда, представленная бульоном, и твердая, представленная агаром. Дело в том, что некоторые микроорганизмы проявляют активный рост в условиях твердой среды, другие большую часть жизни проводят в жидкой субстанции. Поэтому, чтобы обеспечить быстрый рост бактерий, применяется двухфазная среда.
На видео можно более подробно узнать о анализе и порядке его проведения:
Осуществление процедуры у взрослых
Для постановки правильного диагноза необходима сдача венозной крови. В ней содержится наиболее достоверная информация о состоянии организма. У маленьких детей забор биоматериала проводят из наиболее доступных мест. Дело в том, что у ребенка достаточно тонкие кровеносные артерии и сосуды.
Внимание! Перед сдачей анализов, необходимо правильно подготовиться к забору крови. https://www.youtube.com/embed/AKfXMsbrn1k
При проведении процедуры необходимо соблюдать полную стерильность приборов и рук медперсонала. Место прокола тщательно обрабатывают медицинским спиртом. Для проведения забора используют одноразовые шприцы.
Далее пробирку с содержимым плотно закупориваю и отправляют в лабораторию для детального исследования. Здесь проводят уязвимость бактерий к антибиотикам и противовирусным препаратам.
Наличие патогенной микрофлоры можно обнаружить только при помощи специального микроскопа. Проводить подобную процедуру можно как в обычной поликлинике, так и в специальной лаборатории.
Кому необходимо пройти анализ
Снижение иммунитета и лихорадка могут свидетельствовать не о простуде, а о развитии инфекционной болезни. Поэтому, люди, которые чувствуют резкий упадок сил, сопровождающийся постоянными скачками температуры, должны пройти анализ на стерильность.
Тестирование необходимо в некоторых конкретных случаях:
- плохое самочувствие пациента;
- снижение иммунитета;
- подозрение на туберкулез;
- подозрение на сепсис или менингит;
- стабильно высокая температура тела;
- неэффективное лечение антибиотиками;
- пациент является донором крови.
Неэффективное лечение антибиотиками чаще всего указывает на то, что вы лечитесь по неправильно поставленному диагнозу. Для того, чтобы не травмировать организм медикаментами, которые ему никак не помогут, необходимо сдать кровь на тестирование. Вполне возможно, что у вас несколько видов бактерий, и антибиотик убивает только один из них. В этом случае необходимо комплексное лечение.
Если человек является донором, то ему обязательно нужно пройти данный анализ, чтоб не заразить реципиента. Инфекции, которые передаются через кровь – очень стойкие, поэтому вероятность того, что при переливании они передаются – очень высока.
Показания
Сдавать кровь на стерильность необходимо в следующих ситуациях:
- Заболевания, невыясненной этиологии, с частыми подъемами температуры до высоких значений (выше 38°C).
- Состояния, связанные с понижением температуры тела ниже 36°C).
- Пациенты после обширных хирургических вмешательств, особенно с сердечно-сосудистыми патологиями.
- Лица, имеющие искусственные клапаны в сердце.
- Пациенты, использующие катетеры длительное время.
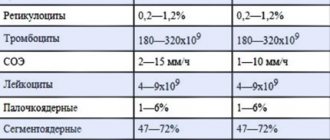
- Значительное увеличение количества лейкоцитов в общем анализе крови.
- Диагностика острых инфекционно-воспалительных заболеваний, таких как остеомиелит, эндокардит, артрит, а также пневмония различной степени тяжести.
При резких перепадах температуры тела в течение 2 и более дней, необходимо обратиться к специалисту для диагностики и выявления причины такого состояния.
Подводя итог
Проводить развернутый анализ крови на стерильность рекомендуется при подозрении на инфекцию бактериального генеза, это не обязательное исследование.
С помощью анализа устанавливается сначала наличие или отсутствие патогенных микроорганизмов в крови человека, затем их вид и активность. Также кровь сдается, чтобы проверить чувствительность пациента к тем или иным антибактериальным препаратам и составить эффективную схему лечения.
Достоверность результатов при условии соблюдения всех правил подготовки, забора и лабораторного исследования составляет 95%.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.