Поделиться в соц. сетях:
ЭКО после лапароскопии – это способ повысить возможность успешного завершения протокола с развитием беременности. Лапароскопическая операция относится к числу современных малотравматичных вмешательств, проводимых при различных патологических состояниях. Отрицательный результат после проведенного экстракорпорального оплодотворения может наступать в связи с заболеваниями, которые не удалось диагностировать другими методами исследования. Поэтому лапароскопия перед ЭКО позволяет повысить шанс развития беременности после первого переноса эмбрионов. Лапароскопическое вмешательство во время диагностического исследования может перейти в операцию. Это экономит время на восстановительный период и приближает момент начала протокола ЭКО. С помощью лапароскопии удаляются миоматозные узлы, кисты, спайки маточных труб и другие гинекологические заболевания, препятствующие наступлению беременности.
Специалисты уверяют, что течение беременности после лапароскопии и без нее не имеет существенных отличий. Поэтому все страхи, связанные с необходимостью выполнения исследования, не обоснованы.
Что такое лапароскопия?
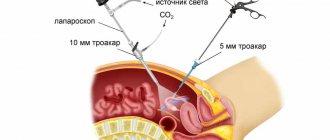
Лапароскопией называется метод исследования внутренних органов с помощью лапароскопа. Это современный способ проведения диагностики и операций. Лапароскопия относится к малоинвазивным хирургическим вмешательствам, благодаря чему восстановительный период после операции протекает значительно быстрее.
ЭКО после лапароскопии имеет больше шансов завершиться развитием беременности. Другие методы предварительной диагностики могут не выявить некоторые гинекологические заболеваний. Их наличие часто является причиной отрицательного результата протокола. Поэтому лапароскопическое исследование перед экстракорпоральным оплодотворением необходимо с целью своевременного обнаружения патологии.
В ходе исследования возможно проведение оперативного вмешательства. Минимальное количество разрезов не травмирует близлежащие органы и ткани. Поэтому период восстановления после лапароскопии значительно короче, чем при полостной операции. Следующим преимуществом метода считается возможность наблюдения за ходом операции через экран монитора. Врач оценивает состояние слизистых оболочек, наличие или отсутствие новообразований. Во время лапароскопии проводят забор материала для проведения гистологического исследования. Биопсия позволяет установить природу образований и поставить окончательный диагноз.
Что такое пункция фолликулов?
По технологии ЭКО встреча мужских и женских половых клеток происходит вне организма матери. Для проведения этой процедуры необходимо извлечь женские половые клетки – ооциты из яичников. Осуществляется эта операция путем прокола яичников специальной аспирационной системой с полой иглой под контролем УЗИ с забором из функционально зрелых фолликулов жидкости с яйцеклетками.
Фолликулы – это небольшие пузырьки в яичниках, в которых ежемесячно происходит развитие и рост яйцеклетки до момента ее овуляции, когда происходит разрыв оболочек фолликула и выход женской половой клетки в брюшную полость.
До момента овуляции яйцеклетка надежно защищена от внешних воздействий прочными стенками фолликула и специальной жидкостью.
В норме, в естественных условиях в яичниках женщины происходит созревание только одного, редко двух доминантных фолликулов с полноценной яйцеклеткой. Этого количества яйцеклеток недостаточно для выполнения программы ЭКО. Поэтому женщине назначают искусственную гормональную стимуляцию яичников с целью получения большого числа яйцеклеток, пригодных для оплодотворения.
Важно. По статистике, наибольшие шансы на успех с первого раза дает ЭКО с гормональной стимуляцией – до 45% протоколов завершаются наступлением беременности.
Для чего нужна лапароскопия перед ЭКО?
Проведение лапароскопии значительно повышает шанс успешного завершения экстракорпорального оплодотворения. С помощью данного вида диагностики выявляются причины, приводящие к бесплодию. Некоторые из них не видны на УЗИ органов малого таза. Одним из преимуществ лапароскопического вмешательства является возможность удаления этиологических факторов при выполнении исследования.
Вопрос об обязательности выполнения вмешательства возникает у всех женщин. Специалисты считают, что лапароскопия перед ЭКО увеличивает количество положительных результатов после проведения протокола.
Состояние маточных труб
Многие хронические гинекологические заболевания приводят к нарушению проходимости маточных труб. Из-за этого оплодотворенная яйцеклетка не может проникнуть в полость матки для дальнейшего прикрепления. Наиболее распространенными причинами изменения состояния маточных труб являются:
- Спайки. Возникают после перенесенного воспаления.
- Наличие патологической жидкости в полости маточных труб.
- Деформация структуры труб, вызывающая полную или частичную непроходимость.
- Увеличение проницаемости стенок маточных труб.
Диагностическая лапароскопия поможет выявить данные состояния. Параллельно с исследованием проводится оценка способности женщины зачать и выносить ребенка. При определении спаечного процесса в полости маточных труб, назначается оперативное вмешательство, целью которого является восстановление их проходимости. После проведенного лечения требуется время для восстановления организма перед выполнением ЭКО. В среднем оно занимает 3-4 месяца.
Эндометриоз
Патологическое разрастание эндометриоидной ткани достаточно часто выявляется у женщин репродуктивного возраста. Существует мнение, что проведенная терапия эндометриоза не повышает успех протокола ЭКО. Однако, при естественном зачатии лечение эндометриоза является обязательным условием для наступления беременности.
Лапароскопия позволяет установить наличие поражения эндометрия матки. Патология может длительное время существовать без каких-либо клинических проявлений.
Опасным осложнением эндометриоза является тенденция к распространению патологической ткани на близлежащие органы. Подобным образом поражаются мочевой пузырь, кишечник, а также другие органы малого таза. Организму необходимо дать время на восстановление после проведенного лечения. Спустя 3 месяца разрешается вступать в протокол экстракорпорального оплодотворения.
Удаление кисты
Кисты препятствуют возможности успешного проведения экстракорпорального оплодотворения. Лапароскопическую операцию назначают с целью удаления образования и восстановления проходимости маточных труб.
Возможно полное восстановление функции яичников. В таком случае протокол ЭКО не требуется, и беременность наступает естественным путем. Однако, при необходимости удалить кисту вместе с яичниками, единственным способом зачатия является экстракорпоральное оплодотворение.
Поликистоз яичников
Характеризуется нарушением функции яичников. Процесс овуляции отсутствует, приводя к возникновению бесплодия.
Лапароскопическим методом производят удаление части яичника или выполняют насечки на его капсуле. Подобным образом восстановляют функциональную способность органа, но на короткий промежуток времени. Проведение экстракорпорального оплодотворения показано спустя 3 месяца после лапароскопии.
Миома матки
Относится к числу доброкачественных новообразований органов малого таза. Наличие миоматозных узлов изменяет форму матки, приводя к нарушению микроциркуляции крови в органе.
Выполнение ЭКО при наличии данного заболевания нецелесообразно, так как деформированная матка не приспособлена для вынашивания ребенка. Миоматозные узлы удаляют с помощью лапароскопической операции. Восстановительный период занимает около 8 месяцев. После этого возможно проведение протокола ЭКО.
Базальная температура от А до Я
Всем добрый день! Давно собиралась с мыслями создать эту тему и вот наконец собралась. Писать видимо буду много, уж простите, для меня это очень важно! Ситуация у меня такая: с мужем активно планируем уже больше чем 1, 5 года, до этого 1, 5 года предохранялись прерванно. С первым мужем 7 лет назад не предохранялись вообще никак тоже года два, не планировали, но и не предохранялись. Циклы у меня всегда были нерегулярные, скакали от 30 до 60 дней как им вздумается. В своё время и ОК принимала по назначению врача для нормализации цикла несколько раз, крайний раз года 4 назад, цикл не нормализовался. Последние 2—2, 5 года занимаюсь планированием, нормализовали микрофлору, начали стараться вот как раз уже года 1, 5. Пила дюф, почти год, на нём М как часы, без него цикл попрыгал, но последние два по 30—32 дня, что для меня уже достижение. Прошлым летом сделала ГСГ, трубы извиты, но проходимы, по СГ у мужа патологических 86%, подвижность чуть ниже нормы, моя врач говорит, что для беременности более чем достаточно, 2 цикла стимуляции клостом, О есть, Б нет, попытка забеременеть после клоста на сохранении эффекта, тоже никак. Гормоны — завышены ЛГ и ФСГ, но по УЗИ классической картины СПКЯ нет, есть отклонения, но не классический СПКЯ, андрогены не повышены. И вот моя Г говорит, что надо сделать лапару и каутеризацию яичников… Я в принципе уже сама хотела у неё спросить уже, а тут она говорит, что раз у меня завышены ЛГ и ФСГ, немного увеличены яичники, проблемы с О и циклом и ни разу за всю жизнь не было Б, даже на стимуляции, то бывает так, что на яичниках слишком плотная оболочка и она не даёт совулировавшей яйцеклетке выйти из яичника. Увидеть это никак по-другому нельзя и это понятно… Вот она и предлагает лечебно-диагностическую лапару с каутеризацией… После этого эффект 5—6 месяцев, если не заБ, то тогда уже ЭКО. Во вторник мне стукнуло 30 лет… И вот я уже с месяц наверно вынашиваю в своей голове мысль — а может надо сразу копить на ЭКО? Цена вопроса такова — лапара с анестезией и стационаром обойдётся примерно в 50—70 тысяч, ЭКО я так понимаю в 150—200 тысяч. У нас ни те ни другие деньги просто так не лежат, в связи с ремонтом с нуля в новостройке мы итак в долгах и кредитах, накопить непросто даже на лапару. Потому меня и мучают сомнения, может не стоит размениваться на лапару. Я сейчас напишу плюсы и минусы ЭКО и лапары в нашем случае, которые сформировались в моей голове. Хотелось бы услышать Ваши мнения, дополнения, советы. А также мнения тех, кто прошёл через ЭКО или лапару или то и другое, кому что помогло, при каких диагнозах. В общем собираю.
ЛАПАРОСКОПИЯ с каутеризацией яичников: + посмотрят изнутри эндометрий, матку, трубы, разделят спайки, если есть + надрезики на яичниках, для выхода яйцеклетки + возможность забеременеть естественным путём + меньшая стоимость — это всё-таки хоть и малое, но оперативное вмешательство — вероятность образования спаек после операции — вероятность забеременеть у здоровой пары в каждом цикле 20—25%, мы не здоровая пара, судя по СГ мужа и моим циклам-гормонам, значит у нас ещё ниже — пугают мои извитые трубы, боюсь, что они могут привести к ВБ — большой процент патологических спермиков у мужа, 86% это верхняя граница нормы, боюсь, что это повышает шанс на выкидыш или ЗБ
ЭКО: + процедура направлена не на попытку преодолеть бесплодие, а на попытку именно забеременеть + шанс беременности 30—40% по статистике + шанс родить двойню (для меня это плюс, так как и хотелось бы и лет уже многовато, страшно), но он же и минус в своём роде, так как выносить сложнее + гораздо ниже вероятность ВБ + при нашей СГ это скорее всего ИКСИ, а значит спермики хоть как-то отберут и выберут наиболее здоровые, что сильно уменьшит вероятность В и ЗБ — довольно сильный гормональный удар по организму — вероятность получить СГЯ — вполне может не получиться с 1 попытки — довольно высокая стоимость — более сложная беременность
Это конечно не всё, но то, что я успела накопить. Я никак не могу решить… У меня то такая мысль, то другая. Наблюдаюсь я в Центре Акушерства и Гинекологии на Опарина платно. По обычным ЖК не хожу давно, не попадаются мне нормальные врачи там. Понятно, что я с бухты-барахты не приму это решение… В понедельник вот записана к Г в ЖК, у которой я ни разу не была. ОТнесу ей все обследования, сделанные за последние 2 года, хочу услышать её мнение. Потом муж ещё раз сдаст СГ и пойдёт к андрологу, посмотрим, что он скажет. Схожу к Г у которонй наблюдаюсь, спрошу её мнение насчёт целесообразности лапары, или может сразу ЭКО уже. Но меня уже колбасит от этой нерешённости… Поэтому очень жду Ваши мнения, советы, личный опыт, примеры из жизни… Спасибо заранее тем, кто прочитал до конца и помог советом!
Через сколько делают ЭКО после лапароскопии
Вопрос «через сколько делают ЭКО после лапароскопии» является актуальным для всех женщин, планирующих протокол экстракорпорального оплодотворения. Сроки зависят от патологии, по поводу которой проводилось вмешательство.
Организму требуется восстановиться после операции. В среднем, этот период занимает до 3 месяцев. Однако, при некоторых состояниях восстановление может занять около 6 месяцев. Лапароскопия перед ЭКО позволяет повысить шанс наступления беременности после первого переноса эмбрионов.
Когда делать повторное ЭКО
Многих пациентов интересует вопрос, а когда же можно делать повторное ЭКО после неудачи? Ведь мы знаем, что не всегда первая попытка бывает удачной, к сожалению. Строгих рекомендаций нет, но как показывает клинический опыт, то лучше пропустить не менее 2-х менструальных циклов. Для чего? После того, как закончился неудачный протокол ЭКО организму необходимо время для восстановления.
Во первых, необходимо «успокоиться» яичникам, так как их заставили интенсивно работать. Часто после ЭКО мы наблюдаем в яичниках кисты желтых тел, которые не сразу исчезают, поэтому нужно время для восстановления, ведь наличие кист в яичниках является противопоказанием для начала стимуляции.
Во вторых, организм после ЭКО получил хорошую дозу гормональных препаратов, это тоже своеобразный стресс, поэтому ему необходима пауза, для восстановления.
Менструальный цикл должен восстановиться. Обычно, после неудачного ЭКО врач может назначить более углубленное обследование, выходящее за рамки обследования приказа по ВРТ и на обследование и коррекцию лечения тоже необходимо время. О количестве попыток читайте в статье сколько попыток может быть при ЭКО
Виды лапароскопии
В зависимости от цели, с которой проводится лапароскопия, выделяют несколько видов вмешательства. К ним относятся:
- Диагностическая. Назначается с целью уточнения диагноза, если не получилось определить его другими способами. Преимуществами диагностической лапароскопии является возможность перевести ее в хирургическую.
- Хирургическая. Является предпочтительным способом лечения многих патологических состояний. С помощью лапароскопа удаляют кисты, новообразования, спайки маточных труб, миоматозные узлы. Оперативная лапароскопия позволяет произвести забор материала для биопсии.
- Контрольная. Осуществляется для оценки результатов после ранее проведенной лапароскопии.
- Мини-лапароскопия. Метод выбора перед планируемым экстракорпоральным оплодотворением. Во время мини-лапароскопии производят разрезы, после которых не остается шрамов. Подобным образом выполняют диагностическое исследование или лечение патологических состояний.
Возможные осложнения после проведения
Надежда на благополучное ЭКО после лапароскопии может не реализоваться в течение нескольких месяцев после проведения малоинвазивного вмешательства. Несмотря на то, что у большей части пациенток вероятность забеременеть после вмешательства повышается в 1,5-2 раза, часть женщин все так же испытывают сложности с зачатием, так как причины бесплодия были устранены не до конца. Доля таких нерезультативных операций невысока — около 1%.
К сожалению, врачи не исключают риска развития осложнений, включая те, которые возникают вследствие использования наркоза или проведенных лечебных манипуляций. Их делят на три группы:
- Возникающие в ходе вмешательства. К ним относится прободение органов, возникновение кровотечения. Эти проблемы устраняются в рамках проводимой операции или требуют более серьезных вмешательств, например, полостной операции (лапаротомии). В последнем случае искусственное зачатие отодвигается на более поздние сроки (обычно на 9-12 месяцев), пока стенки органов полностью не восстановятся.
- Возникающие в первые сутки после процедуры. К ним относятся кровотечения, инфицирование репродуктивных органов, тромбоз сосудов в операционном поле. Если врач обнаруживает наличие воспалительных процессов, женщине назначают курс антибиотиков и физиотерапию. Помимо этого у многих женщин в первые сутки после операции возникают проблемы с пищеварением, которые удается устранить соблюдением диеты и умеренной физической активности.
- Отдаленные, возникающие через несколько недель после вмешательства. К ним относятся образование сращений стенки матки и маточных труб. Такие последствия характерны для удаления обширных очагов эндометриоза внутри матки, в результате чего на ее стенках образуются крупные наросты, или происходит их сращение между собой. Подобные патологии устраняются путем повторного вмешательства.
Несмотря на обилие возможных проблем, лапароскопия перед ЭКО заканчивается ими лишь в 2-5% случаев. Снизить риск их появления помогает тщательная подготовка к операции и соблюдение всех, даже незначительных, правил во время восстановления после вмешательства.
Возможности лапароскопии
Лапароскопическое вмешательство может проводиться как с диагностической, так и лечебной целью. С помощью данного вида исследования удается выявить патологические состояния, не диагностированные другими способами.
Преимуществом лапароскопии является возможность в режиме реального времени наблюдать за изменениями органов малого таза через экран монитора. Показаниями для проведения исследования являются следующие патологии:
Бесплодие любого генеза. Лапароскопия позволяет установить причины, которые не были выявлены другими методами диагностики.
- Оценка состояния маточных труб. Исключаются заболевания, приводящие к их непроходимости.
- Онкологические образования. Лапароскопия считается обязательным методом диагностики при подозрении на онкологическое образование яичника.
- Воспалительные заболевания органов малого таза. С помощью исследования определяется наличие эндометриоза, миоматозных узлов.
- Внематочная беременность. Подозрение на неправильное развитие плода подтверждается лапароскопическим способом.
Диагностическая манипуляция может перейти в операцию при обнаружении следующих состояний:
- Нарушение проходимости маточных труб. Причиной патологии являются спайки, кисты и другие образования.
- Миома матки. Миоматозные узлы удаляются с помощью лапароскопического метода. При этом удается сохранить орган и возможность дальнейшего наступления беременности.
- Патология яичников. Чаще всего причиной бесплодия является поликистоз. Лапароскопия позволяет удалить часть яичника или проколоть капсулу органа. Помимо этого, иссекаются кисты и другие новообразования яичников.
Подготовка к операции
Чтобы женские половые клетки – ооциты – на момент извлечения из яичников были максимально здоровы и не подвергались вредному воздействию различных факторов, женщина при вступлении в программу ЭКО должна придерживаться ряда рекомендаций:
| Строгое выполнение всех предписаний врача | При гиперстимуляции яичников прием препаратов по назначенной схеме, выполнение графика сдачи крови на гормоны и контрольных УЗИ. |
| Правильное питание | Полноценное сбалансированное питание по основным питательным веществам: белкам, жирам, углеводам, витаминам, минералам. Отказ от блюд, вызывающих повышенное газообразование (бобовые, капуста, сдоба, сладости), полуфабрикатов, консервов, продуктов, содержащих большое количество консервантов, красителей, усилителей вкуса. Ограничиваются напитки, содержащие кофеин: кофе, чай. |
| Вредные привычки | Категорический запрет на табакокурение, на употребление любых видов алкогольной продукции. |
| Соблюдение питьевого режима | Прием оптимального количества жидкости – от 2 до 2,5 л в сутки. |
| Препараты | Прием любых лекарственных средств, витаминов допускается только с разрешения врача. |
| Соблюдение режима труда и отдыха | Отсутствие чрезмерных физических и эмоциональных нагрузок, здоровый сон, достаточное пребывание на свежем воздухе. |
| Солнце и водные процедуры. | Противопоказаны посещения бань, саун, соляриев, избыточное нахождение на солнце. |
| Профилактика инфекций | Проведение профилактических мер по предупреждению заражений инфекционными заболеваниями. |
Пункция яичников хотя и малоинвазивная, но операция, поэтому перед ее выполнением назначают следующие обследования и анализы:
- Клинический анализ крови с коагулограммой.
- Биохимия крови.
- Общий анализ мочи.
- Мазок на флору влагалища, цервикального канала.
- Исследование на заболевания, передающиеся половым путем.
- УЗИ органов малого таза.
- ЭКГ.
- Осмотр терапевта.
Операция выполняется натощак, последний прием пищи допускается за 12 часов до процедуры, жидкости за 4 часа.
Накануне процедуры следует очистить кишечник естественным путем или с помощью клизм и приема слабительных препаратов.
Побрить волосы налобке и в зонегениталий.
Непосредственно перед процедурой следует помочиться и тщательно обмыть область наружных половых органов.
На процедуру женщина приходит без декоративной косметики, лак на ногтях также должен отсутствовать.
Если пациентка носит контактные линзы или съемные протезы, перед операцией их необходимо снять.
С собой необходимо захватить сменную обувь, рубашку (хлопок), халат.
Преимущества лапароскопии
Лапароскопия за несколько лет стала одним из самых популярных видов диагностики и оперативного вмешательства. Это связано с большим количеством преимуществ метода. К основным из них относятся:
- Возможность провести оперативное вмешательство во время выполнения диагностики. Удаляются кисты, новообразования, спайки и другие патологические состояния, препятствующие выполнению ЭКО.
- Снижение объема оперативного доступа. Отличием лапароскопии от полостной операции является выполнение минимального количества разрезов для осуществления доступа к пораженному органу.
- Короткий восстановительный период. В связи с уменьшением количества травмированных тканей, процесс реабилитации протекает значительно быстрее.
- Уменьшение количества послеоперационных осложнений.
- Косметический эффект. Данное преимущество особенно важно для женщин. Маленькие разрезы заживают с образованием незаметных рубцов.
- Сохранение органа. Лапароскопия проводится под постоянным контролем за ходом операции через видеомонитор. Таким образом достигается точный доступ к патологическому очагу и возможность провести его удаление с сохранением органа.
Перечисленные преимущества позволяют считать лапароскопию методом выбора при необходимости выполнения хирургического вмешательства перед экстракорпоральным оплодотворением.
Процедура
Лапароскопия перед ЭКО является хирургической процедурой, но швов она не оставляет и длительной реабилитации не требует. Все манипуляции врач проводит через несколько маленьких разрезов, в которые вводит лапароскоп и другие необходимые инструменты.
Процедура проводится под местным обезболиванием и общим наркозом, поэтому никаких неудобств пациентке не приносит. Длительность лапароскопии составляет от 30 минут до 1,5-2 часов, в зависимости от необходимости проведения лечения.
После операции пациентке рекомендуют находиться в клинике еще двое суток, назначаются антибиотики для предупреждения инфекции. Если были обнаружены заболевания, то врач назначает препараты для его лечения.
Главным преимуществом лапароскопии перед ЭКО является высокая информативность. Врачам удается детально рассмотреть все органы малого таза и обнаружить нарушения. Недостаток процедуры — необходимость проведения общего наркоза.
Как протекает беременность после лапароскопии?
При соблюдении всех сроков, отведенных на восстановительный период после лапароскопии, ЭКО проходит без осложнений. В случае отрицательного результата протокола, лапароскопическое вмешательство не рассматривается как основная причина неудачи. Отсутствие беременности может возникать в связи с другими хроническими заболеваниями органов малого таза.
Повторное экстракорпоральное оплодотворение повышает шанс успешного завершения протокола. Специалисты отмечают, что течение беременности после лапароскопии не имеет отличий от естественного вынашивания.
Разновидности
Перед экстракорпоральным оплодотворением лапароскопия назначается для различных целей. Ее виды по предназначению:
- диагностическая – выявление причин отсутствия естественной беременности,
- терапевтическая – лечение патологий матки, ее труб и яичников,
- контрольная – проверка состояния половых органов после предыдущего вмешательства,
- мини-операция – отличается минимальным размером проколов и тонкостью инструментов для выполнения манипуляций.
Наиболее распространенными считаются диагностическая и терапевтическая типы лапароскопии. Контрольное вмешательство перед ЭКО проводится после устранения хронических заболеваний или патологий с высоким риском рецидива.
Есть ли отличия от процедуры без патологии
Наличие или отсутствие маточных труб не оказывает существенного влияния на ведение протокола ЭКО. Некоторые репродуктологи отмечают увеличение шансов наступления беременности после проведенной лапароскопии.
Это связано со следующими обстоятельствами:
- Удаление очага инфекции. Хронические заболевания являются распространенной причиной бесплодия. К ним относятся эндометриоз, спаечная болезнь маточных труб, наличие миоматозных узлов и другие гинекологические патологии. Иссечение этиологического фактора повышает шансы получения положительного результата после ЭКО.
- Исключение возможности развития внематочной беременности. Процент данного осложнения не высок. Однако, при наличии патологии маточных труб шанс возрастает. Оплодотворенная яйцеклетка не попадает в полость матки и прикрепляется к маточным трубам. Внематочная беременность является показанием для проведения экстренного оперативного вмешательства.
Протокол экстракорпорального оплодотворения после удаления маточных труб и при их наличии будет состоять из следующих этапов:
- Диагностическое исследование. Проводится для своевременного выявления хронических заболеваний и назначения соответствующего лечения.
- Стимуляция яичников. Для получения большего количества зрелых яйцеклеток выполняют гормональную стимуляцию.
- Определение времени увеличения фолликулов с помощью ультразвуковой диагностики.
- Пункция фолликулов. Во время манипуляции производят забор зрелых ооцитов для их дальнейшего оплодотворения.
- Оплодотворение яйцеклетки с помощью спермы партнера или донора. В результате образуется эмбрион. Полученные зародыши исследуются для выявления наиболее жизнеспособных.
- Пересадка эмбрионов в полость матки. Завершающий этап протокола ЭКО. Спустя 14 дней после имплантации рекомендуется проводить тест на беременность для определения результата процедуры.
Возможности метода
Кроме диагностики лапароскопия перед ЭКО позволяет избавиться:
- От хронических инфекционных очагов в полости малого таза.
Любые очаги воспаления в малом тазу мешают имплантации эмбрионов, способствуют их отторжению. Это подтвержденный, неопровержимый факт.
Чаще всего причиной воспаления являются необратимые изменения в маточных трубах. Если такие изменения есть, то обязательно становится вопрос об их удалении (одной или обеих). Спайки в трубе способствуют скоплению жидкости внутри органа – нарушается отток или вовсе прекращается. Это состояние называется гидросальпинкс и сопровождается подострым воспалением. Патогенная флора, продукты ее жизнедеятельности пагубно влияют на внедрение эмбриона в стенку матки, способствуют его отторжению или наступлению внематочной беременности. Для избавления от хронической инфекции требуется удаление очага оперативным путем с дальнейшим назначением противомикробной терапии.
Кто-то скажет, что время не терпит и овариальный резерв снижается. Но, согласитесь, что отказ от лапароскопии при спровоцированных маточных трубах – не лучший вариант подготовки к протоколу.
Одной из возможностей лапароскопии является выполнение реконструкции маточных труб и создание условий для дренирования путем разделения спаек.
- От спаек.
Отдаленными последствиями полостных операций (любых) на органах брюшной полости и малого таза, перитонита является спаечный процесс. В интересующем нас случае довольно часто возникает такая степень распространения спаечного процесса, при котором органы малого таза (кишечник, матка, мочевой пузырь, яичники, обе трубы) превращаются в склеенный спайками конгломерат и находятся в футляре из рубцовой ткани. Для ЭКО это крайне неблагоприятное состояние, так как пункция фолликулов затруднена и часто просто невыполнима. Лапароскопия перед ЭКО позволяет «освободить» яичники и сделать их доступными для пункции.
- От очагов эндометриоза.
Эндометриоидные образования – очень частая причина бесплодия, протекающая порой бессимптомно. При этом эндометриоидные кисты мешают полноценному созреванию яйцеклеток, имплантации из-за продукции веществ, тормозящих эти процессы. Проведение перед ЭКО лапароскопии позволяет провести удаление эндометриоидных образований хирургическим путем, тем самым способствует восстановлению репродуктивного здоровья, избавлению от болевого синдрома. Часты случаи, когда после удаления патологических очагов наступает естественная беременность, а женщины порой даже не подозревают о существовании эндометриоза и идут на искусственное оплодотворение.
Целесообразность удаления эндометриоидных кист перед протоколом на сегодняшний день остается спорным вопросом. Ведущие практические специалисты склоняются к тому, что лапароскопия перед ЭКО необходима для избавления от эндометриоидных очагов. Главное – выполнять операцию должны профессионалы с достаточным опытом хирургического лечения эндометриом.
- От миоматозных узлов.
Доброкачественные опухолевые образования, сформированные в мышечном слое матки, деформируют ее полость. Научно доказана прямая связь деформации матки с нарушением имплантации. Так происходит по ряду причин.
Среди них:
- повреждение эндометрия;
- атрофия участков слизистой матки;
- воспаление;
- нарушение кровообращения.
Перечисленные симптомы являются следствием деформации матки миоматозными узлами. Но само присутствие узлов на положительный исход ЭКО не влияет. Пациенткам с такой патологией лапароскопия перед ЭКО крайне желательна. Так, частота имплантации при «правильной» форме матки составляет 30%, а при деформированной маточной полости – чуть меньше 9%. Эти цифры красноречиво отвечают – «нужна ли лапароскопия перед ЭКО пациенткам с миоматозными узлами?».
Подготовка мужчины к процедуреЭКО
Как известно, экстракорпоральноеоплодотворение применяется в тех случаях, когда из-за проблем со здоровьем уженщины, мужчины или обоих партнеров пара не может зачать ребенка естественнымпутем.
При экстракорпоральномоплодотворении мужчина выполняет ту же роль, что и при естественном зачатии. Деньдля зачатия определяется менструальным циклом женщины, поэтому и сбор спермыпроизводится в строго определенный день. Как правило, для извлечения семеннойжидкости мужчина попросту мастурбирует, но, если есть необходимость, могутбыть использованы различные хирургические методы: биопсия яичка, аспирациясодержимого эпидидимиса и пр. Единственным противопоказанием для проведения ЭКОявляется наличие гепатита В, ВИЧ и других наследственных заболеваний, которыеспособны навредить жизни и здоровью малыша.
Сколь бы несерьезным это неказалось, но правильный психологический настрой не менее важен, чем состояниездоровья. Если мужчина спокойно и без предубеждения относится к процедуре ЭКО,то он столкнется в процессе лишь с минимальными проблемами. Важно понять: анасколько серьезны намерения мужчины завести ребенка? Сможет ли мужчинаподдерживать свою супругу на протяжении всего периода? Не идет ли процедура экстракорпоральногооплодотворения вразрез с мировоззрением и религией мужчины? Потянет ли мужчинапроцедуру ЭКО материально и эмоционально? Процесс стоит начинать лишь в томслучае, если на все вопросы мужчина может с уверенностью ответить положительно.
Подготовка к ЭКО для мужчин
Для мужчин подготовка к процедуреЭКО мало чем отличается от подготовки к естественному зачатию. Стоит лишьследовать указанным рекомендациям, а это совсем не сложно:
- Забудьте про алкоголь, сигареты и прочие вредные привычки. Теперь для этого у вас есть веская мотивация, ведь на кону – жизнь и здоровье вашего ребенка. В период до зачатия неприемлемо употреблять наркотические вещества, спиртные напитки, курить.
- Старайтесь не перегреваться. Нормальные жизнеспособные сперматозоиды развиваются при температуре не выше 34°С. Следовательно, забудьте о саунах, банях и даже горячих ваннах. ЭКО – крайне дорогое удовольствие, поэтому не стоит пренебрегать подобными советами, которые повысят ваши шансы стать родителями с первой попытки. Кроме того, следует меньше времени проводить за рулем.
- Придерживайтесь умеренных физических нагрузок. За 2-3 месяца до проведения процедуры откажитесь от чрезмерного физического напряжения, например, о силовых видах спорта, занятиях в спортзале, а также о тяжелой физической работе. Но при всем этом, полностью сидячий образ жизни необходимо разбавить ежедневными неспешными прогулками на несколько километров.
- Следите, чтобы белье, которое вы носите, было удобным. Для нормального созревания сперматозоидов лучше всего подходит как можно более просторное белье. С научной точки зрения такой подход, правда, пока еще не обоснован, однако на всякий случай откажитесь от неудобного и тесного белья.
- Следите за частотой половых контактов. Оптимальным вариантом будет вступать в половую связь на протяжении 2-3 месяцев до процедуры с периодичностью раз в три дня, не чаще. При таком раскладе качество сперматозоидов не будет страдать, а сами сперматозоиды