Боли во время проведения процедуры
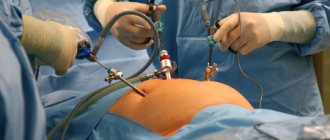
Лапароскопические операции пользуются популярностью. Их все чаще используют в гинекологии, при удалении камней в желчном или мочевом пузыре, а также при удалении органов брюшной полости. Операция проводится через несколько небольших проколов мягких тканей.
Ход выполнения оперативного вмешательства:
- Пациенту вводится наркоз.
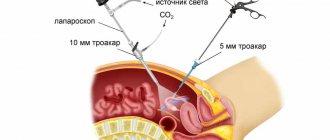
- На передней брюшной стенке делается 3-4 прокола, через которые вводится хирургический инструмент и камера.
- Полость живота наполняется аргоном или углекислым газом, чтобы расширить внутрибрюшное пространство.
- На монитор выводится изображение, хирург наблюдает за всеми своими манипуляциями.
- После окончании операции инструменты извлекаются, а на проколы накладываются швы. Если оперативное вмешательство сложное, например, удаление матки, то в ранах оставляют на 1-2 дня дренаж. Швы накладываются в таком случае на 5-6 сутки.
Перед тем, как ложиться на операционный стол пациентов беспокоит вопрос о ходе проведении лапароскопии, больно ли это. Нет. Операция проходит под местным или общим наркозом, поэтому человек не ощущает никаких манипуляций.
Чаще используется общий эндотрахеальный наркоз, при котором пациент погружается в сон. Приходит в сознание после окончания операции. Местную (эпидуральную) анестезию делают реже, только при наличии противопоказаний к общему наркозу. Анестезирующее вещество вводится в позвоночник, пациент ничего не ощущает ниже той области, куда вводилась анестезия. Очень редко возможен дискомфорт, но это единичные случаи.
В отличии от лапаротомии (полостного оперативного вмешательства) лапароскопия переносится намного легче. В некоторых случаях пациента выписывают из больницы уже на следующий день.Для купирования болевого синдрома используются анальгетики, НПВС и лидокаин.
Лапароскопические операции
Лапароскопические вмешательства характеризуются введением в брюшную полость лапароскопа и дополнительных манипуляторов через небольшие разрезы на передней стенке живота. Подобный доступ позволяет снизить травматичность манипуляции, обеспечить быструю выписку пациента из стационара, при этом эффективность лечения сохраняется на высоком уровне.
Когда может применять лапароскопия? Врачи назначают данную операцию при следующих состояниях:
- Острый аппендицит, холецистит и другая неотложная абдоминальная хирургия.
- Одиночные и множественные миомы матки.
- Спаечный процесс на маточных трубах или их непроходимость.
- Кисты яичника и т.д.
Осложнения лапароскопии – редкое событие, которое может быть часто пропущено врачами и самим пациентом в связи со слабой выраженностью симптомов.
Помимо этого, лапароскопия может использоваться в качестве диагностического метода, когда постановка диагноза с помощью стандартных процедур затруднена. В этом случае лечащий врач получает возможность визуально оценить состояние органов брюшной полости и выявить патологический процесс.
Причины появления болевых ощущений после операции
Болезненные ощущения появляются после операции, причем у всех пациентов. По сравнению с лапаротомией боли незначительные и проходят намного быстрее. Выраженность болевых ощущений во многом зависит от болевого порога пациента.
Чаще боль возникает в тех местах, где делались проколы, а также:
- в области живота;
- возле пупка (при наполнении газом происходит растяжение пупочного кольца);
- в груди, в боку, под ребрами, в области плеча;
- в горле;
- в районе половых органов.
В течении первых 12 часов наблюдаются наиболее выраженные болевые ощущения. Если в ходе операции использовалась эпидуральная анестезия, человека беспокоит боль в области поясницы.
Боли после лапароскопии возникают по таким причинам:
- Травмирование мягких тканей и внутренних органов хирургическим инструментом. В этом случае боль ощущается в области разрезов.
- Растяжение, а также раздражение брюшной полости углекислым газом, который вводился в ходе операции. В живот пациента закачивается до 3-4 л газа. После окончания действия наркоза интенсивность болевых ощущений возрастает. Пациент ощущает выраженную боль вверху живота, в спине, под ребрами, может даже болеть плечо. Некоторым людям, перенесшим лапароскопию, тяжело дышать. Это вызвано сжатием диафрагмы. Человеку может быть больно разогнуться.
- Использование трубки, через которую дышит пациент во время операции. Эта трубка вводится в горло, через нее поступает наркоз. После ее использования пациент ощущает першение и боль в горле, но особого дискомфорта не испытывает.
Интенсивность болей зависит не только от болевого порога, но также от показаний к проведению операции. Если болевые ощущения не утихают, повышается температура после лапароскопии, шов гноится, ощущается напряженность брюшной стенки, то нужно обращаться к хирургу. Это симптомы инфекционного процесса.
Также стоит обратиться за медицинской помощью в таких случаях:
- режущая боль внизу живота;
- покраснение шва;
- кровь в области разреза;
- трудности с мочеиспусканием;
- головокружение, головная боль, слабость;
- обморок.
Острая боль в первые 12 ч. не является нормой. Это признак неудачно-проведенной операции.
Основные принципы лечения пациентов с кашлем после наркоза
Сразу же, после установления причины кашля, нужно начинать делать все возможное для скорейшего выздоровления пациента.
Аэрозоль для горла поможет пациенту, если кашель вызван механическим повреждением
Основные методы и способы лечения:
- При госпитальной пневмонии проводится массивное антибактериальное лечение антибиотиками последнего поколения. Обычно, больничная бактериальная флора является нечувствительной к большинству антибиотиков, поэтому всегда проводится тест на чувствительность. Помимо антибиотиков, назначаются откашливающие препараты, и средства, разжижающие мокроту.
- Если же кашель вызван механическим повреждением слизистой оболочки дыхательных путей, пациенту назначаются антисептические аэрозоли в горло, запрещается употребление острой, горячей и твердой пищи на период заживления.
- При аспирации желудочного содержимого, необходимо делать бронхоскопию, с помощью которой врач может убрать кусочки пищи. Так же, как и при воспалении легких, назначается антибактериальная терапия. При необходимости, пациенту дается кислород для поддержки надлежащего газового состава крови.
- Если же кашель появился после введения атропина, ничего делать не нужно. На протяжении суток этот симптом уйдет самостоятельно. Если пациенту кашель очень мешает, можно посоветовать ему пить теплое молоко с маслом, если оно не запрещено ему по общему состоянию организма.
Кашель является частым осложнением операций, проводимых под общим наркозом. Он может возникать вследствие повреждения слизистой ларингоскопом при выполнении интубации, или же появиться при развитии аспирационного синдрома или пневмонии. У некоторых пациентов, кашель развивается после ввода атропина. Лечение кашля должно назначаться после установления причины его возникновения, и должно быть направлено на основную проблему. При возникновении этого симптома после введения атропина, специфическое лечение не требуется, можно смягчить слизистую горла теплым молоком.
источник
Боль в области живота
Пациенты чаще жалуются на боль в верхней части живота, даже если в ходе операции эта область не затрагивалась. Причина была описана выше. Но нужно знать, как болит живот после лапароскопии.
Болезненные ощущения появляются спустя 2 ч. после операции, когда перестает действовать наркоз. Боль выражена, иногда не обойтись без анальгетиков. Более 70% пациентов оценивали выраженность болевого синдрома в 30 баллов из 100. Исчезает боль через 12-24 ч.
Невозможно определить, где локализируются болезненные ощущения, болит кишечник, желудок или печень. Вызывать боль в животе могут резкие движения. Неприятные ощущения должны стихнуть через трое суток, а на 5-6 день исчезнуть. Если этого не произойдет, нужно обратиться к врачу.
После выполнения лапароскопии иногда болит область вокруг пупка, хотя там нет нервных окончаний. Причиной является травмирование окружающих тканей.
Боль в верхней части живота, боку и под ребрами всегда возникают при удалении внутренних органов брюшной полости. Брюшина растягивается, стенки раздражаются углекислым газом, поэтому появляются болезненные ощущения.
Соответственно боли после удаления желчного пузыря локализуются в области живота, подреберья, бока, а также в местах проколов и надрезов. После операции по удалению органа пищеварительного тракта болевые ощущения сохраняются более месяца, пока не нормализуется функционирование пищеварительной системы. Болевой синдром можно купировать анальгетиками – «Спазмалгон» или «Кетанов». Если он не проходит спустя 2-3 месяца после лапароскопии, то это свидетельствует о спайках.
Базовые характеристики лапароскопии
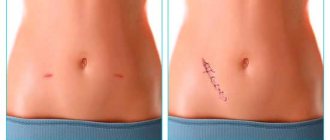
Метод лапароскопии используется достаточно часто в современной медицинской практике, так как он имеет больше преимуществ, чем классическая операция (лапаротомия). Во-первых, следы после лапароскопии не такие заметные, а процесс заживления протекает гораздо интенсивнее. Во-вторых, вмешательство не так болезненно для пациента, поэтому в период реабилитации не назначаются большие дозы анальгетиков, что заметно снижает риск возникновения побочного эффекта. После операции, в перспективе, спайке образовываются гораздо реже, поэтому и хронических болей как таковых практически нет.
Итак, операция, как правило, проходит по общим наркозом эндотрахеального характера. Иногда применяется и местная анестезия. Локальная анестезия назначается чаще всего пациентам преклонного возраста, если есть какие-либо противопоказания к другим видам анестезии. В процессе операции боль не чувствуется, даже если человек не уснул. Таковы свойства местного наркоза: нижняя часть тела полностью теряет чувствительность.
Непосредственно после введения анестетика на передней брюшной стенке производится несколько маленьких надрезов, а затем эта область расширяется при помощи троакара. После этого в открытую полость вводится хирургическое оборудование, включая специальную видеокамеру, которая выводит изображение на экран. Помимо этого, в полость внедряется нейтральный или углекислый газ, благодаря которому расширяется пространство внутри. Таким образом, каждое свое действие хирург выслеживает при помощи изображения на мониторе. После того, как все манипуляции были произведены, врач зашивает надрезы. Если в реабилитационный период возникают боли, то для их уменьшения в полость вводятся специальные препараты.
Преимущества лапароскопии
- Травматичность сведена к минимуму;
- Короткий период реабилитации;
- Стремительное восстановление;
- Отсутствие шрамов;
- Болезненных ощущений практически не наблюдается.
Боль в области швов после операции
После окончания действия наркоза, пациенты наиболее четко ощущают боль в области надрезов. Она уменьшается через 12-24 ч. Возникновение сильных болевых ощущений спустя несколько суток после операции может быть связано с развитием осложнений. В этом случае нужно обратиться к врачу.
Места проколов заживают быстро, поскольку их размер всего до 1,5 см. Они затягиваются на 7-14 день, все зависит от места прокола. Долго заживают швы в области пупка, высока вероятность нагноения.
В течении первой недели после лапароскопии шов болит. В норме появляются такие признаки:
- ноющая боль;
- болезненность брюшной полости;
- незначительное нагноение и покраснение места разреза;
- вздутие живота.
Такие неприятные ощущения должны пройти на 7-14 день, именно в этот период снимают швы. Если в ходе операции используются саморассасывающиеся нити, то они отпадают на 5-7 день. Полностью заживают проколы через 30 дней.
Больно ли снимать швы после операции
Если делать это в срок, рана не гноится, отсутствуют осложнения, а также нити не врастают в кожу, тогда болезненных ощущений не возникает. Пациент может испытывать дискомфорт от инструмента, но никак не боль.
Удалением нитей должен заниматься только врач, нельзя делать это самостоятельно. Важно обращаться в больницу в указанный срок. Если шовный материал врастет в кожу, тогда удалять его будет больно.
Восстановление после лапароскопии
Пациент восстанавливается после лапароскопии достаточно быстро. На следующий день врачи разрешают больному вставать, принимать пищу, самостоятельно обслуживать себя.
Реабилитация после лапароскопии может занять несколько недель. В течение этого времени запрещено поднимать тяжести, мыться в ванной, активно заниматься спортом.
Пока шов не заживет полностью, его нужно ежедневно обрабатывать антисептиками, а также выполнять элементарные гигиенические процедуры.
Боли в области плеча и груди
Этот вид болезненных ощущений возникает очень часто, поскольку в брюшную полость вводится углекислый газ. Он расширяет брюшину, но сжимает внутренние органы. В течение 1-2 суток после лапароскопии болит в области ключицы, грудной клетки, в левом или правом боку, под ребрами. Но боль умеренная, она легко переносится без приема обезболивающих средств. Это скорее дискомфортные ощущения.
После удаления желчного пузыря или аппендицита болят плечи, болит правый бок, спина с правой стороны, а также верхняя часть живота. Наиболее выраженные болезненные ощущения в местах проколов.
Почему же после лапароскопии болит плечо и область шеи. Шея, плечи и грудь болят практически у всех пациентов, перенесших такой вид операции. Это связано с введением углекислого газа, который выходит в течение нескольких дней после оперативного вмешательства через легкие. Именно поэтому болит шея, ключица, горло и другие части тела. Наиболее интенсивный болевой синдром первые два дня после операции, а также во время движения.
После удаление желчного пузыря болит правый бок : диагностика
Для диагностики синдрома удаленного желчного пузыря необходимо провести такой перечень обследований:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Сбор анамнеза больного.
4. Кровь на уровень билирубина.
6. Проведение эндоскопической ретроградной манометрии.
Иногда после удаления желчного болеть желудок может настолько сильно, что человек будет просто не в состоянии подняться с кровати. В таком случае его нужно срочно госпитализировать, иначе воспалительный процесс может дать серьезные осложнения в организме.
Боли в области половых органов
Делать лапароскопию часто приходится женщинам в связи с гинекологическими заболеваниями. Этот вид оперативного вмешательства применяют в следующих целях:
- диагностика заболеваний половых органов;
- удаление трубы при внематочной беременности;
- лечение эндометриоза;
- удаление кисты яичников, спаек, фибромы или миомы, а также матки;
- лечение воспалительных процессов органов малого таза.
Также лапароскопия распространена среди мужчин с заболеваниями половых органов. После лапароскопии паховой грыжи у мужчин возникают незначительные болевые ощущения, которые проходят спустя 2-3 дня. Боль отдает в низ живота, бок, поясницу или крестец.
После операции высока вероятность осложнений. Существует риск повредить лапароскопом органы, которые находятся рядом. Это кишечник, печень и желудок.
На осложнения после лапароскопии указывает резкая схваткообразная боль.
Боли внизу живота после операции на половых органах у женщин является наиболее распространенными. Другие виды болезненных ощущений после лапароскопии в гинекологии:
- болит пупок или весь живот;
- тянет низ живота;
- болит послеоперационный шов;
- боль ощущается в правом боку, ближе к ребра;
- болит грудь, плечи, поясница.
Локализация болевых ощущений зависит от заболевания.
После проведения лапароскопии по удалению кисты яичника возникает боль внизу живота и вздутие. Болезненные ощущения могут беспокоить пациентку от 7 до 30 дней. Наиболее сильные боли после лапароскопии кисты яичника ощущаются в первые сутки. Также выражена болезненность в местах проколов.
Не стоит пугаться, если болит яичник после проведения лапароскопии. Это является нормой, поскольку при удалении кисты травмируются мягкие ткани. Необходимо насторожиться в том случае, если боль приобретает режущий характер. Она острая, болезненность яичников нарастает. В таком случае нужна госпитализация.
У женщин, которые перенесли лапароскопическую операцию на половых органах повышается риск воспаления аппендикса, поэтому необходимо обращать внимание на характер болей. Болезненные ощущения внизу живота могут быть связаны с месячными, которые обычно начинаются спустя короткое время после оперативного вмешательства.
После лапароскопии маточных труб по поводу внематочной беременности будет тянуть низ живота минимум месяц. Но такая боль слабовыраженная. Она не должна доставлять дискомфорта или приводить к утрате трудоспособности. Болезненные ощущения могут усиливаться при резких движениях. После лапароскопии матки больно писать, а также испражняться.
После удаление желчного пузыря болит правый бок: лечение
Лечебная терапия при данном состоянии должна быть комплексной и направленной на устранение нарушенных функций печени, желудочно-кишечного тракта, а также самого желудка.
Медикаментозная терапия предусматривает прием таких групп препаратов:
1. Обезболивающие лекарства (Дротаверин, Меберерин).
2. Ферментосодержащие препараты для улучшения общего пищеварения (Фестал, Мезим форте, Панкреатин и т.п.).
3. Назначение антибактериальных препаратов для восстановления нарушенной микрофлоры пациента. Обычно для этого цели используются: Хилак форте, Фурозолтдон). Принимать их нужно курсами по 5-7 дней.
4. Прием противомикробных препаратов, которые способствуют восстановлению пищеварения и «строят» заново здоровую микрофлору (Линекс, Бифидумбактрин и др.).
5. Прием жаропонижающих лекарств (при высокой температуре тела).
6. Назначение анестетиков (лучше их вводить инфузорно или внутривенно, а не принимать в таблетированной форме).
В первые шесть месяцев после удаления желчного пузыря может болеть желудок и проявляться другие неприятные симптомы. Данное состояние нужно контролировать, поэтому пациент должен время от времени сдавать кровь на анализ и быть под врачебным присмотром.
Как правило, спустя 1-2 месяца после удаления желчного организм пациента адаптируется к новым условиям работы и его пищеварительная система налаживается. Желчь начинает вырабатывать печень в обычных количествах (в зависимости от того, насколько жирную пищу человек употребляет).
Несмотря на это, бывают отдельные случаи, когда медикаментозная терапия не помогла справиться с воспалением и восстановить работу печени, желудка и кишечника. Пациент в таком состоянии будет страдать от высокой температуры, рвоты и болей в боку. Единственным выходом из такой ситуации является повторная диагностика и проведение еще одной операции. Длительность восстановления после нее будет на несколько месяцев дольше, так как больному придется заново выдержать весь реабилитационный цикл.
Другие характерные болевые синдромы
Очень часто пациенты ощущают боль в спине. Болевой синдром появляется из-за эпидуральной анестезии. Боль слабовыраженная, может беспокоить пациента несколько месяцев после операции. Иногда болит спина из-за углекислого газа.
После наркоза может ломить все тело, ощущаться слабость мышц, головокружение и головная боль. Если анестезирующее вещество вводилось в вену, то могут болеть руки, а спустя пару дней и ноги. Болезненность конечностей может наблюдаться при попадании углекислого газа в сосудистое русло.
При повреждении нерва хирургическим инструментом у пациента болит кожа или вовсе отсутствует чувствительность кожного покрова. Болевой синдром должен пройти со временем. Если этого не произойдет, тогда причиной могут стать спайки.
Симптомы и диагностика госпитальной пневмонии
Если у больного в постоперационный период кашля не было, а затем он появился и сопровождается:
- повышенной температурой;
- ознобом;
- ломотой в теле;
- слабостью;
- выделением мокроты;
- отдышкой;
- болью в груди, то можно предполагать наличие госпитальной пневмонии.
При прослушивании пациента выслушивается ослабленное дыхание, хрипы, при перкуссии определяется притупление звука.
Госпитальная пневмония несет серьезную угрозу жизни пациента, поэтому лечение необходимо начинать незамедлительно.
К дополнительным методам диагностики этого опасного заболевания можно отнести:
- общий анализ крови на количество лейкоцитов и скорость оседания эритроцитов (СОЭ);
- биохимический анализ крови;
- анализ мокроты (посев на бактериальную среду);
- рентген органов грудной полости для выявления инфильтрата в легких, который появляется при воспалительном процессе.
Эти методы диагностики помогут установить точный диагноз и начать немедленное лечение.
Обезболивание в послеоперационном периоде
Лапароскопия является операцией с наименее выраженным болевым синдромом в послеоперационном периоде. Сразу после оперативного вмешательства места проколов обкалываются анальгетиком, чтобы после выхода из наркоза пациент не ощущал сильной боли.
Наркотические анальгетики (опиаты) используются редко, поскольку они вызывают ряд побочных эффектов. Также они быстро купируют болевой синдром, что мешает своевременной диагностике послеоперационных осложнений. Если возникла острая боль спустя 12 ч., то это не является нормой.
В первые дни после операции врачи могут приписывать нестероидные противовоспалительные средства. Они не только купируют болевой синдром, но и устраняют очаги воспаления. Наиболее востребованными является «Кетанов» и «Кетотифен». Чтобы снять боль после выполнения лапароскопии по удалению кисты в яичнике, применяют одновременно НПВС и ненаркотические анальгетики. Но не стоит увлекаться обезболивающими средствами, они негативно влияют на здоровье. После лапароскопии боли могут локализироваться в разных частях тела, но они не так выражены, как после полостной операции. Это преимущество особенно важно для пациентов с низким болевым порогом.
Обострение хронических заболеваний
У некоторых людей после удаления желчного пузыря может болеть желудок, а не только правое подреберье. Почему это происходит? Перестройка работы билиарного тракта не протекает бесследно для всех органов ЖКТ. Изменение состава желчи, особенностей ее оттока нередко приводит к обострению хронических болезней органов пищеварения, которые были до операции. А именно:
- Панкреатита;
- Гастрита;
- Язвенной болезни желудка и 12-перстной кишки;
- Гепатита;
- Синдрома раздраженного кишечника.
Болеть в правом боку после удаления желчного пузыря может из-за рецидивного холедохолитаза. Он обусловлен повторным образованием камней в желчных протоках. Резидуальный холедохолитиаз возникает на фоне уже имевшихся, но не обнаруженных во время операции конкрементов. Боль объясняется этой причиной в 5-20% случаев.
Во время подготовки к операции необходимо предупредить врача обо всех установленных ранее хронических заболеваниях. Это поможет вовремя скорректировать лечение и избежать как можно больше нежелательных последствий. Например, доктор должен знать о наличии сахарного диабета, потому что на его фоне хуже заживают послеоперационные швы.
Принципы лечения
Болевой синдром возникает по разным причинам, поэтому лечебная тактика строго индивидуальна. В основном прибегают к терапевтическим методам. Оперативное вмешательство рассматривают только при крайней необходимости. Назначают:
- Анальгетики. Если операция прошла без осложнений, а боль беспокоит только в области хирургических ран. Чаще используют средства на основе кеторолака (Кетопрофен, Кеторол).
- Спазмолитики. При чрезмерном сокращении желчных протоков, сфинктера Одди. Один из представителей – дротаверин (Но-Шпа).
- Гепатопротекторы. Для поддержания нормальной работы печеночных клеток.
- Ферментные препараты (Мезим, Панкреатин). Используют для снижения функциональной нагрузки на поджелудочную железу во время приема пищи.
- Антибактериальная терапия. Только при подозрении на бактериальную инфекцию. Вид препарата определяет лечащий врач.
Диета
Едва ли не главную роль в предупреждении болевого синдрома после холецистэктомии играет коррекция питания. Ее принципы:
- Уменьшение потребления холестеринсодержащих продуктов (но полностью исключать их нельзя);
- Ограничение жареной, жирной пищи;
- Частое дробное питание до 4-6 раз в сутки;
- Постепенное, но не резкое снижение массы тела при ее избытке;
- Увеличение доли растительных пищевых волокон в рационе (для стимуляции моторики ЖКТ);
- Предпочтение запеченным продуктам (включая фрукты и овощи), блюдам на пару.
В каких случаях необходима диагностика и как она проводится
Обратиться за консультацией к врачу настоятельно рекомендуется, если кашель не проходит самостоятельно через 3 дня, а также, если он сопровождается ярко выраженными болезненными симптомами. На приеме врач обязательно ознакомится с жалобами пациента, прослушает легкие пациента и оценит его внешнее состояние. Но этого бывает не достаточно для постановки точного диагноза.
Среди дополнительных методов обследования можно выделить:
- Общий анализ крови. Его результат способен подтвердить наличие или отсутствие воспалительного процесса в организме;
- Рентгенография. Знакомая всем процедура, отображающая состояние легких;
- Посев мокроты. В случае если она имеется, пациенту может быть назначено сдать ее образец на лабораторный анализ. Он способен не только выявить наличие патологических возбудителей, но и подобрать антибиотики, к которым у них будет иметься чувствительность;
- Бронхоскопия. Это достаточно серьезный метод обследования, который заключается в оценке состояния дыхательных путей, трахеи и бронхов при помощи специального оборудования.
Общий анализ крови – один из методов дополнительной диагностики
После того, как все необходимые процедуру будут проведены, врач сможет определить точный диагноз и назначить лечебную терапию.