Суть диагностики
Магнитно-резонансная томография – метод исследования внутренних органов, тканей с помощью ядерного магнитного резонанса. По сути, создается магнитная буря, в результате которой специальные приборы улавливают сигналы, передают картинку на монитор. Ответная реакция появляется благодаря атомам водорода, которые выстраиваются в определенной последовательности. Исследование желчных протоков с помощью МРТ называют холангиографией.
Для человека процедура безболезненная, но может показаться неприятной. При высокой чувствительности к магнитным колебаниям появляется головокружение, головная боль, слабость. Проходит через несколько часов после завершения обследования. МРТ используется как самостоятельная процедура либо дополнительная, с целью уточнения диагноза, получения более точных данных.
Томограф бывает открытого, закрытого типа. Стандартное оборудование – крупная труба с магнитом внутри. При обследовании человека помещают внутрь. В старых аппаратах было намного меньше места, давило на психику замкнутое пространство. В новых оборудованиях цилиндр расширен по бокам, воспринимается более легко, спокойно. Томографы открытого типа используются реже, поскольку дают недостаточно точное изображение. Для людей с клаустрофобией выступают альтернативным вариантом.
Профилактика последствий
Следует понимать, что любое хирургическое вмешательство является травматичным для организма, и ему нужно время для адаптации и восстановления. Поэтому следует соблюдать рекомендации врачей.
- Какой-либо длительной диеты после удаления желчного пузыря в отсутствие проблем со стулом и болей в животе придерживаться не стоит: необходимо разнообразное здоровое питание.
- При наличии диареи, вздутия живота следует ограничить приём жирной, острой пищи, напитков, содержащих кофеин, и употребление молочных продуктов, наравне с лечением дисфункции оттока желчи.
- Необходим контроль веса, гормонального фона при наличии соответствующих заболеваний.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина, опровергает типичное заблуждение относительно холецистэктомии.
Очень распространено мнение, что после удаления желчного пузыря нужно постоянно принимать какие-то препараты для оттока желчи. На самом деле, в этом нет никакой необходимости. Приём желчегонных препаратов совершенно не обоснован, так как пузырь удалён и желчь уже неоткуда гнать, она сама из печени по протокам попадёт в кишку. Препараты урсодезоксихолевой кислоты назначаются только если есть риск или были выявлены конкременты в желчных протоках.
Что такое постхолецистэктомический синдром
Операция по удалению желчного пузыря по-научному называется холецистэктомией. Подобное оперативное вмешательство может пройти без проблем, а может вызвать некоторые осложнения.
Если после холецистэктомии возникают проблемы с оттоком желчи, сопровождающиеся характерными симптомами, врачи называют это постхолецистэктомическим синдромом (ПХЭС). Симптомы могут возникать сразу после операции или спустя некоторое время.
Это патологическое состояние чаще всего связано с нарушением функции сфинктера Одди, который играет ключевую роль в нормальном оттоке желчи и соков поджелудочной железы. Дело в том, что нарушается сократительная способность этого сфинктера двенадцатиперстной кишки. Согласно исследованиям, заболевание диагностируется примерно у 10–15% пациентов после удаления желчного пузыря. Проявления у разных людей могут различаться, но в любом случае нужно будет обратиться к врачу и начать лечение, чтобы избежать более серьёзных осложнений.
Из-за чего может развиться ПХЭС
Развитие постхолецистэктомического синдрома связано с разными проблемами, возникающими в желудочно-кишечном тракте после удаления желчного пузыря. Одна из наиболее частых причин — нарушение нормальной работы сфинктера Одди, который находится на стенке двенадцатиперстной кишки. Этот структурный элемент пищеварительной системы является круговой мышцей, отвечающей за поставку желчи и ферментов поджелудочной железы в полость кишечника. По сигналу сфинктер Одди открывается, что сопровождается оттоком желчи и соков поджелудочной железы в кишечник, и так же по сигналу закрывается.
Патологические изменения сфинктера Одди развиваются у большинства пациентов именно после операции по удалению желчного пузыря. Как объясняют врачи, механизм возникновения недуга работает так:
- При отсутствии пузыря к сфинктеру не приходят сигналы о его наполнении, что ведёт к формированию постоянного напряжения круговой мышцы и развитию застойных явлений в панкреатической железе и печёночных протоках.
- Неравномерный отток желчи приводит к снижению её бактерицидного действия в тонкой кишке, и в ней начинают избыточно размножаться бактерии. Эти микробы условно-патогенные, то есть в небольшом количестве они даже должны присутствовать в кишечнике, но когда их много, то возникают проблемы (газообразование, боли в области пупка).
Среди наиболее частых причин появления симптомов ПХЭС также выделяют:
- наличие остаточных конкрементов (камней) в желчных протоках после операции;
- прогрессирующая киста желчновыводящих путей;
- дискинезия желчновыводящих путей;
- образование камней в результате ожирения или сахарного диабета.
Иногда причиной возникновения этого патологического симптомокомплекса может быть выраженная послеоперационная боль, которая не купируется ненаркотическими анальгезирующими средствами, и скопление выпота (жидкости) в области произведенного хирургического вмешательства.
Редко (около 5% клинических случаев) истинные причины развития изменений со стороны функциональности сфинктера Одди врачам остаются неизвестными.
Как проявляется ПХЭС
Как уже было сказано, симптомы постхолецистэктомического синдрома могут различаться. На всякий случай после операции по удалению желчного пузыря прислушивайтесь к своему организму — и при возникновении тревожных явлений обращайтесь к врачу. Нехорошие признаки могут появиться как спустя несколько дней, так и спустя несколько недель после хирургического вмешательства.
К самым распространённым проявлениям ПХЭС относятся:
- диспепсические явления, которые проявляются возникновением ощущения горечи во рту, тошнотой, метеоризмом;
- диарея или запоры;
- ноющие схваткообразные боли разной интенсивности в правом подреберье, которые отдают в правое плечо и ключицу;
- вздутие живота, избыточное газообразование;
- гиповитаминозные состояния, связанные с недостаточностью всасывания в кишечнике;
- желтуха и озноб с повышением температуры тела от 38°С и выше (если в желчных протоках остались камни после операции).
Заболевание может принимать различные клинические формы. Иногда после удаления желчного пузыря возникают следующие последствия:
- рецидивы камнеобразования в желчновыводящих путях;
- стриктуры (сужение просвета) общего желчного протока;
- папиллит (воспаление сосочка выводящего протока в двенадцатиперстной кишке;
- формирование спаек, нарушающих отток желчной жидкости их подпеченочного пространства;
- воспаление поджелудочной железы;
- изъязвление гастродуоденального отдела пищеварительного тракта.
Боли в этой области могут возникать не только после операции, но и при ещё целом органе. Читайте статью о том, как определить заболевание по характеру боли и и как лечить боли в желчном пузыре.
Случай из практики врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
Вспоминается скорее целая группа случаев, когда пациенту с бессимптомной желчнокаменной болезнью удаляли желчный пузырь, а после операции развивался постхолецистэктомический синдром или, что ещё хуже, — хологенная диарея (то есть диарея с желчью). Так что тактика должна быть в максимальном стремлении к сохранению органа.
Современная диагностика
Для подтверждения постхолецистэктомического синдрома пациент нуждается в проведении ряда обследований. В результате доктор сможет определить основные причины развития патологического состояния и степени функциональных нарушений со стороны пищеварительной системы. К сожалению, большинство пациентов обращается к специалистам не сразу.
Диагностика обычно включает в себя такие этапы:
- Беседа с пациентом, детальное обсуждение жалоб, изучение анамнеза заболевания и жизни пациента, выделение из всех жалоб ведущих патологических признаков.
- Клинический осмотр человека, позволяющий определить локализацию очага заболевания и оценить масштабы нарушений.
- Комплекс лабораторных исследований, который включает в себя общий и биохимический анализы крови с оценкой работы печени и поджелудочной железы, анализ гормонов щитовидной железы, анализы на вирусные гепатиты.
- Ультразвуковое обследование органов гепатобилиарной зоны (стандартно включает в себя печень, желчный пузырь и желчные протоки. Так как желчный пузырь уже удалён, то обследуют только протоки и печень).
- Эзофагогастродуоденоскопия.
- При необходимости проводится также эндоскопическое исследование желчных протоков (эндосонография, эндоскопическая ретроградная холангиопанкреатография), манометрия сфинктера Одди, МРТ и органов брюшной полости.
Полноценная и детальная диагностика при подозрении на ПХЭС позволяет врачу сделать выводы, из-за чего начались нарушения, насколько далеко они зашли, нет ли серьёзных осложнений, какая терапия подойдёт для лечения. О том, как вылечить послеоперационные проблемы, читайте далее.
Как лечиться
Главное в лечении ПХЭС — устранить факторы, которые спровоцировали развитие симптомов. Главными принципами подобной терапии являются:
- устранение влияния факторов, способствующих возникновению патологических проявлений;
- симптоматическое лечение нарушений функции органов гепатобилиарной области;
- предупреждение вероятных осложнений.
Как правило, кроме медикаментозного вмешательства врачи рекомендуют на первых этапах увеличение частоты приёма пищи до 5–7 раз в день для нормализации оттока желчи. Какой-либо строгой диеты обычно не требуется, это обсуждается индивидуально.
С целью устранения симптомов недуга пациенту могут быть назначены:
- анальгетики и спазмолитики, так как воспаление сопровождается болью и спазмом сфинктера Одди;
- ингибиторы протонной помпы для снижения кислотности в верхних отделах желудочно-кишечного тракта при наличии там воспаления;
- препараты для нормализации оттока желчи;
- антациды для борьбы с повышенной кислотностью;
- невсасывающиеся в кишечнике антибиотики для устранения избыточного роста бактерий в тонкой кишке.
Иногда лекарствами проблему не устранить, в таком случае показана операция. Оперативные методы лечения направлены на восстановление проходимости желчных протоков и нормализацию работы сфинктера Одди.
Как избежать осложнений после удаления желчного пузыря
Врачам хорошо известно на деле, что постхолецистэктомический синдром — нередкое явление. Однако на сегодня нет специальных мер для его профилактики. При удалении желчного пузыря вы должны помнить, что ПХЭС может настигнуть вас месяцы спустя.
Для того, чтобы снизить риск его появления, следует соблюдать принципы здорового образа жизни: рациональное питание, отказ от вредных привычек, достаточный сон и умеренная физическая нагрузка. Людям с повышенным уровнем холестерина, нарушениями работы эндокринной системы следует регулярно проходить обследование у врачей.
Прогноз излечения при ПХЭС напрямую зависит от того, насколько эффективно удалось справиться с проблемой, которая стала причиной его развития.
Показания
Диагностический метод назначают для определения новообразований, их формы, размеров, расположения, природы. МРТ осуществляют после ультразвукового исследования органов брюшной полости с целью уточнения диагноза. Показанием к применению метода является подозрение на следующие патологии:
- Склерозирующий холангит – воспаления, провоцирующие сужение желчевыводящих протоков;
- Конкременты – камни;
- Врожденные аномалии;
- Травматические повреждения печени, желчного пузыря;
- Полипы, другие новообразования.
МРТ назначают для выявления патологий, наблюдения за развитием болезни, оценки эффективности терапии.
Виды холецистэктомии
Классическая методика удаления желчного пузыря подразумевает формирование доступа через переднюю брюшную стенку. Это открытая операция, сопровождающаяся значительной травматизацией и повышенным риском осложнений инфекционно-воспалительного характера. Разрез мышц брюшной стенки продлевает реабилитационной период и вносит существенные ограничения относительно образа жизни больного.
Оптимальной для пациента считается лапароскопическая холецистэктомия. Метод подразумевает проведение операции с применением эндоскопического оборудования, которое вводят в брюшную полость через небольшие проколы. Современные техники оперирования позволяют минимизировать травмы, избежать неприятных ощущения в послеоперационном периоде и сократить сроки реабилитации до нескольких дней.
Противопоказания
Процедура имеет противопоказания, но их не так много:
- Боязнь замкнутого пространства, психические отклонения;
- Металлические пластины;
- Зубные протезы;
- Слуховые имплантанты;
- Предметы из металла, оставшиеся в теле после ранения – пули, осколки;
- Кардиостимулятор;
- Алкогольное опьянение.
Не проводят МРТ желчного пузыря при наличии инфекционных, вирусных заболеваний в стадии обострения, когда человек плохо себя чувствует, наблюдется повышение температуры. Не следует начинать исследование, если пациент пребывает в состоянии тяжелой депрессии, нервного истощения. В таком случае в процессе исследования могут возникнуть приступы панической атаки с разными последствиями, вплоть до потери сознания. Ограничения по весу – 120 кг.
Какие абсолютные противопоказания есть для МРТ брюшной полости
Метод проведения МРТ брюшной полости основан на улавливании резонансных колебаний от органов и тканей человеческого тела в магнитном поле. Хотя он считается наиболее безопасным из диагностических исследований, для его проведения есть противопоказания.
Магнитное поле, которое создается вокруг пациента, оказывает влияние на материалы, обладающие ферромагнитными или парамагнитными свойствами. Оно способно притягивать, сдвигать ферромагнитные предметы, повышать их температуру, влиять на работу электрических приборов.
Поэтому абсолютным противопоказанием для МРТ брюшной полости является наличие металлических предметов или электронных устройств внутри или на теле человека:
- электростимуляторы. Это кардиостимулятор, наружный водитель ритма, нейростимулятор, дефибриллятор;
- электронный протез внутреннего уха (кохлеарный имплант). Слуховой аппарат не является противопоказанием, если его можно снять перед процедурой;
- сосудистые клипсы. Их используют для клиппирования аневризм головного мозга, сосудов во время операции, а также накладывают на сосуды для ограничения кровотока — например, для лечения миомы матки, чтобы вызвать ее обратное развитие. Титановые клипсы на протоках и сосудах желчного пузыря после лапароскопической холецистэктомии – относительное противопоказание;
- инфузионные инсулиновые помпы;
- искусственные клапаны сердца, если они содержат ферромагнитные материалы. Биологические импланты не считаются противопоказанием;
- искусственные протезы суставов, пластины, штифты. Большая часть из них является диамагнетиками, но они могут искажать изображение. К этой же группе можно отнести и зубные импланты, коронки. В таких случаях необходим индивидуальный подход;
- аппарат Илизарова или металлоостеосинтез;
- осколочные ранения; если нет уверенности, что извлечены все осколки, предварительно нужно сделать рентген;
- стенты. Это сетчатые трубки, которые используют для восстановления стенозированных сосудов, они не мешают делать МРТ, но проводить ее можно только через 2-3 месяца после операции;
- кава-фильты, металлические сеточки в нижней полой вене, для отлова тромбов;
- пирсинг или татуировки, сделанные красками, содержащими металл.
Если вам показана МРТ брюшной полости, не забудьте предупредить врача о наличии таких включений, это может быть противопоказанием к процедуре.
Подготовка
Процедура не требует особой подготовки, но должна проводиться натощак. Последний прием пищи должен быть не менее чем за 5 часов до обследования. Для удобства назначают в утренние часы. Если человек курит, следует сутки воздерживаться от этой привычки, чтобы желчный пузырь оставить наполненным. Специалист может порекомендовать за пару дней до обследования исключить из рациона продукты, вызывающие метеоризм, повышенное газообразование.
Другие подготовительные процедуры осуществляются непосредственно перед исследованием. Снимают цепочки, заколки, кольца, ремни с металлической пряжкой, прочие предметы с его содержанием. В некоторых случаях специалисты разрешают оставить серьги, цепочку, поскольку магнитное поле будет направляться на живот, а не голову, но лучше все снять либо не надевать, отправляясь на обследование.
Проведение исследования
Аппарат находится в специальной комнате, где во время работы не должно находиться никого, кроме пациента. Человек ложится на кушетку, расслабляется, в таком положении ему требуется пребывать от 5 минут до 30. Над ним закрывается специальная крышка, прибор движется вокруг человека, исследуя нужные органы.
Во время работы томографа ощущается шум, поэтому человеку надевают наушники. Внутри такого «скафандра» свободно циркулирует воздух, светло, при необходимости можно связаться со специалистом через громкоговоритель. Двигаться запрещается, поскольку это приводит к искажению результата. Если человек не может лежать спокойно, ему вводят анестезию. Если имеется такое заболевание, как клаустрофобия, возможно проведение процедуры в открытой комнате.
Желчнокаменная болезнь
Протекает с формированием камней, кристаллических отложений в желчном пузыре, протоках. Чаще патология развивается у людей с лишним весом, при наличии хронических патологий печени, поджелудочной, желудка. Процесс камнеобразования протекает незаметно для самого человека, имеет стадию активного роста, затихания. В желчном пузыре новообразование легко выявляется с помощью УЗИ, проводить МРТ не имеет смысла.
В определенный момент камни начинают выходить в протоки, вызывая резкую, сильную, острую боль в верхней части живота, под лопаткой с правой стороны. Появляется горький привкус во рту, тошнота, рвота, диарея. В данном случае обычное ультразвуковое исследование не сможет показать новообразования в протоках, назначают МРТ. Своевременная диагностика, квалифицированное лечение помогают предотвратить механическую желтуху, панкреатит, непроходимость, рак.
Техника проведения операции
Вмешательство проводят под общим наркозом. Анестезию подбирают в индивидуальном порядке. Для обезболивания используют современные препараты, которые не оказывают неблагоприятного влияния на организм больного. Холецистэктомия может быть проведена различными техниками:
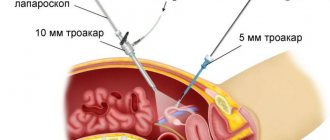
- Классическая.
Хирург формирует 3-4 прокола в брюшной стенке и области подреберья, через которые вводит троакары с эндоскопическим инструментарием. В брюшную полость нагнетают углекислый газ для улучшения визуализации. Врач рассекает питающую пузырный проток артерию, затем выделяет желчный пузырь. Орган извлекают с помощью специальной корзины через одно из отверстий. Проколы ушивают и накладывают повязку. - Минилапароскопическая.
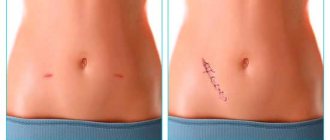
Операция проводится с применением миниатюрных инструментов (диаметром 3,5 мм), что позволяет уменьшить размер входных отверстий и обеспечить лучший косметический эффект. Техника удаления желчного пузыря соответствует классической лапароскопической холецистэктомии. - Однопрокольная.
Метод подразумевает формирование доступа к внутренним органам через один разрез в области пупка диаметром 2,5 см. Через него в брюшную полость вводят SILS-порт с эндоскопическим инструментарием. Операционный рубец в области пупка практически незаметен.
Подходящую технику проведения холецистэктомию выбирают для каждого пациента отдельно. При развитии осложнений, перфорации стенок пузыря и необходимости проведения ревизии брюшной полости, всегда прибегают к открытой (лапаротомной) методике.
Холецистит
Воспаление желчного пузыря развивается, как осложнение желчекаменной болезни либо по другим причинам. При отсутствии своевременной терапии переходит в хроническую форму. Воспалительные процессы приводят к утолщению стенок, нарушению оттока желчи, появлению камней.
МРТ осуществляют на любом этапе болезни, при первых признаках. Позволяет выявить патологию на начальной стадии, что предотвращает осложнение, переход в хроническую форму. Признаки — ноющая боль под правым ребром, тошнота, рвота, горький привкус во рту, диарея после еды, повышенное газообразование, вздутие.
При обострении холецистита назначается МРТ с введением контрастирующего вещества. Данная методика дает более четкую картину.
Показания для удаления желчного пузыря
Холецистэктомию проводят для лечения рецидивирующего холецистита и осложнений желчнокаменной болезни. Поводами для операции выступают следующие состояния:
- прогрессирующее острое воспаление пузыря;
- застой желчи в протоках печени с образованием конкрементов;
- устойчивый болевой синдром на фоне желчекаменной болезни;
- образование крупных желчных камней (2,5 см и более);
- отложение солей кальция в стенках органа;
- камни в общем протоке.
Необходимость проведения операции определяется в индивидуальном порядке с учетом анамнеза и особенностей развития заболевания.
Полипы
Новообразования появляются по причине разрастания клеток в одном либо нескольких местах под воздействием провоцирующих факторов. Образуются новообразования, выступающие внутрь желчного пузыря, нарушая его нормальное функционирование.
Полипы часто диагностируют с помощью УЗИ, однако в данном случае невозможно определить природу опухоли, структуру. Эндоскопическое исследование через тонкий кишечник дает возможность оценить структуру полипов, размер, точное место расположения. МРТ все это делает с высокой точностью за несколько минут, минуя неприятные ощущения.
Кроме этого, компьютерная диагностика оценивает состояние желчного пузыря, протоков, изучает гистологическую структуру новообразований, выявляет сопутствующие заболевания. Метод дает более четкую, многостороннюю картину. В ходе исследования определяют также сужение просвета, наличие воспалительного процесса, изменения тонуса, структуры тканей, камни, опухоль.
Дискинезия
Патологию связывают с изменением сократительной способности мышц желчного пузыря, что приводит к нарушению оттока желчи. Застойные процессы сохраняются в случае непроизвольного сокращения мышц и при полном отсутствии двигательной способности органа. Диагностировать патологию довольно сложно. Назначают комплексное обследование. МРТ проводят в случае спорного диагноза, неясной клинической картине.
Провоцирующими факторами первичной дискинезии является патологии эндокринной системы, нарушение функций потовых желез, климакс. К застойным процессам приводят болезни ЖКТ, гепатит, лямблиоз, кишечные инфекции, гормональный дисбаланс.
Особенности МРТ с контрастом
От обычного МРТ отличается только тем, что непосредственно перед процедурой через вену либо рот вводят специальное вещество. Данную процедуру назначают в случае выявления, исследования новообразований, для определения природы, структуры тканей, точного расположения, размеров.
Специальное вещество называют гадолинием. Средство редко провоцирует развитие аллергической реакции, не вызывает побочных эффектов. Дает возможность с точностью определить характер, структуру аномалий, патологий.
Изначально осуществляют МРТ обычным способом, затем вводят гадолиний. Делают это внутривенно либо капельно во время процедуры. В первом случае человеку нужно полежать около часа, после чего продолжают исследование. За один раз вводят не более 10 мл средства. Раствор попадает в измененные клетки, делает их заметными, очертания четкими.
Показания для проведения МРТ с контрастом:
- Злокачественные новообразования;
- Неизвестная инфекция;
- Подробная диагностика при сомнительном диагнозе.
Противопоказанием к применению метода является индивидуальная непереносимость гадолиния, почечная недостаточность. При затрудненном выведении активного компонента контрастного вещества из организма наблюдается токсикоз.
Показания и противопоказания для обследования
Томография необходима для определения расположения желчного пузыря, выявления в нем изменений, патологий, камней. Основные показания для МРТ желчного пузыря:
- травмы брюшной полости;
- инородные тела или паразиты в органе, протоках;
- аномальное развитие;
- подозрение на инфекционный процесс;
- боли в правом подреберье, появляющиеся по неизвестной причине;
- симптомы холецистита и холангита (воспаление пузыря и его протоков);
- гепатиты;
- плохие лабораторные анализы (высокая концентрация ферментов печени, билирубина и т.д.);
- поражение желчного пузыря или печени;
- различные новообразования (в том числе подозрение на злокачественные или метастазирование);
- камни ;
- аномальное развитие печени;
- обструкция протоков.
МРТ желчного пузыря проводится перед хирургическими операциями, в реабилитационный период для отслеживания динамики восстановления. В иных случаях томография может выполняться в качестве профилактики или для уточнения ранее поставленного диагноза посредством других методов диагностики (например, после УЗИ).
Проведение обследования
Пациент укладывает на выдвижную кушетку аппарата. Ноги, руки и голова фиксируются мягкими ремнями для исключения непроизвольных движений, которые могут исказить изображение. Если МРТ проводится с контрастом, то он вводится внутривенно, шприцом или через катетер.
Если у пациента имеются сердечно-сосудистые патологии или заболевания дыхательной системы, но на тело крепятся приборы для отслеживания ритма сердца и дыхания.
После всех приготовлений врач выходит в соседнюю комнату и включает томограф. Кушетка въезжает в тоннель и начинается сканирование. Во время него аппарат издает небольшой шум и щелчки.
В томограф встроено переговорное устройство, через которое врач общается с пациентов (может попросить задержать дыхание, сделать глубокий выдох либо вдох). Когда сканирование завершается, кушетка выезжает из тоннеля. Длительность процедуры – от 30 минут до часа (это зависит, применяется ли контрастное вещество – с ним дольше).
Преимущества МРТ
На данный момент магнитно-резонансная томография является одним из самых лучших диагностических методов. Позволяет исследовать любые ткани, органы в человеческом организме, получить трехмерное изображение, быстрый результат. На экране можно получить картинку в любой проекции, при том, что человек находится в одном и том же положении.
Процедура абсолютно безболезненная, поэтому на нее соглашаются абсолютно все. С высокой точностью дает возможность определить характер патологии, связанные аномалии, воспалительные процессы на начальной стадии. МРТ не вызывает побочных эффектов, не придется восстанавливать силы, как после эндоскопии. Результат точный, быстрый. В течение часа можно услышать вердикт. Сама процедура длится от 5 минут до 60.
5. Противопоказания к МРТ желчевыводящих путей
Врачи не рекомендуют проведение холангиопанкреатографии (МРХПГ) и холангиографии кормящим и беременным женщинам.
Люди, страдающие клаустрофобией и эпилепсией, должны принимать решение о проведении исследования исключительно после консультации со своим лечащим врачом или компетентным медицинским работником необходимой квалификации и специализации.
При острых и хронических формах почечной недостаточности, а также выявленных ранее аллергических реакциях противопоказано применение магнитно-резонансной томографии с использованием контрастного вещества.
Строго запрещено проведение МРТ-исследования при наличии в организме:
- Магнитных и электромагнитных устройств (стимуляторы секреции инсулина, кардиостимуляторы, слуховые аппараты).
- Инородных тел из металла, содержащих металлическую стружку или металлическое покрытие (дробь, пули).
- Хирургических скоб.
Рекомендуем прочесть: Защищает ли аллергия от рака?
Что лучше МРТ или КТ
Компьютерная томография проводится с помощью рентгеновских лучей. На экране монитора появляется объемное изображение, которое позволяет оценить состояние органа с разных сторон. Возможности КТ, МРТ несколько отличаются, поэтому и показания разные. Компьютерная томография более информативная при исследовании твердых тканей. С точностью выявляет камни, кисту, опухоль, полип. Для получения более точного результата применяют контрастное вещество.
Компьютерную томографию часто назначают при травмах, кровотечениях, для обследования внутренних органов. Что же касается МРТ – это, как заключительный этап диагностики с полной, всесторонней картиной. Каждый метод информативный, используется в разных случаях. Какой из них будет лучше отображать картину, может подсказать врач, ориентируясь на клиническую картину, жалобы, предварительное исследование другими методами.
КТ имеет больше противопоказаний:
- Беременность;
- Лактация;
- Сахарный диабет;
- Почечная недостаточность;
- Болезни щитовидной железы.
Детям назначают, если другие методы малоинформативны. Имеется ограничение по весу, невозможно провести диагностику человеку с массой тела более 200 кг. Процедура в среднем занимает 15 минут. Перед проведением запрещается кушать 5 часов. На обследование рекомендуется приходить в свободной одежде.
Ответить однозначно на вопрос, что лучше, невозможно. Поскольку каждый метод информативный в разных случаях. Долго можно спорить о безопасности. В целом же, и тот, и иной метод не представляет угрозы для здоровья, самочувствия. По стоимостB процедуры также мало отличаются. Средняя цена на исследование одного органа 4 тыс. руб.
КТ-исследование желчного пузыря и протоков
Аналогично магнитно-резонансной томографии, КТ не позволяет диагностировать конкременты в пузыре. Это исследование также проводят в комплексе с УЗИ для установления точного диагноза. Обследование с помощью рентгеновских лучей показано для пациентов с избыточной массой тела (но не более 150 кг), с анатомически завышенным расположением печени.
Когда показана процедура, какие есть противопоказания?
КТ-исследование проводят при обнаружении у больного нетипичной клинической картины или для отслеживания динамики уже диагностированного заболевания. Перечень показаний к данной процедуре составляют:
- холецистит;
- желчнокаменная болезнь;
- нарушение проходимости протоков;
- кровотечения неопределенной природы;
- подозрения на онкологию;
- предоперационная подготовка.
Для детального исследования желчного пузыря требуется введение контраста в организм. Использование этого вещества недопустимо при индивидуальной непереносимости йода пациентом, наличии заболеваний щитовидной железы и почек.
Этапы КТ, особенности исследования с контрастом
Рекомендовано заранее подготовиться к КТ-исследованию желчного пузыря. За несколько дней до проведения процедуры из рациона пациента исключается пища, стимулирующая чрезмерное газообразование: хлебобулочные изделия, молочные продукты, овощи с клетчаткой. За пару часов до процедуры рекомендовано выпить 2-3 стакана воды.
Перед компьютерной томографией желчного пузыря пациент снимает с себя металлические украшения и занимает неподвижную позу на столе аппарата. Компьютерная томография желчного пузыря длится несколько минут, на протяжении которых стол передвигается через кольцо. Во время процедуры пациент находится в кабинете один, но может связаться с врачом по обратной связи.
КТ желчного пузыря часто проводят с применением контраста, наполняющего ткани и улучшающего их визуализацию на снимке. Компонент не приносит вреда здоровью пациента и выводится из организма через 24 часа после приема. Чтобы препарат успел распространиться по кровеносным сосудам и наполнить органы, его употребляют вечером, перед компьютерной диагностикой.
Что показывает снимок?
Особенность исследования органа с помощью рентгеновского излучения – невозможность обнаружения конкрементов на начальной стадии. Посредством компьютерной томографии диагностируются твердые образования, требующие хирургического вмешательства. При использовании контрастного вещества новообразования могут казаться объемнее за счет одновременной визуализации газов и закупорки протоков, а потому решение об оперативном вмешательстве выносится врачом на основании комплексного исследования патологического процесса.
МРТ и КТ являются эффективными методами диагностики заболеваний желчного пузыря и протоков. Воздействие на организм магнитного поля провоцирует ответные импульсы от частиц исследуемых тканей, передающиеся на томограф для обработки и превращения в трехплоскостные изображения. Для точной постановки диагноза обследование организма проводят с помощью рентгеновского излучения и контрастного вещества.
Стоимость процедуры МРТ
Обследование можно пройти в специализированных государственных, частных клиниках, но в любом случае, процедура платная.
- МРТ желчного пузыря – 4000 – 5000 руб.;
- Исследование с контрастом – 5700 руб.;
- Запись снимка на диск – 500 руб.;
- Запись на флеш-карту – 1000 руб.
Консультация специалиста стоит около 1000 руб. Комплексное обследование всего организма – 100 000 руб., поиск онкологии – 20 000 руб. В разных клиниках цены могут несущественно отличаться. Периодически действуют скидки, акции. Отыскать адреса центров можно через интернет, записаться на прием по телефону. Или же всю информацию предоставит лечащий врач, который будет давать направление на процедуру.
Какие заболевания могут быть диагностированы посредством МРТ желчного пузыря?
МРТ желчного пузыря и протоков способна выявить различные заболевания.
Болезнь желчнокаменная
Данное заболевание является одним из самых распространенных. Чаще ему подвержены женщины от 20 до 40 лет. Причинами, приводящими к образованию камней, становятся стресс, неправильное питание, беременность. Камни могут быть как пассивными, так и активными – перемещаться по пузырю, с желчью попасть в проток, закупорить его, привести к повреждению. Желчнокаменная болезнь сопровождается болью, изжогой, потерей аппетита, в запущенных случаях – желтухой. Для детального обследования в этом случае используют МРТ желчного пузыря с контрастом. Контрастирующее вещество окрашивает желчевыводящие пути, делает их более заметными и четкими.
Холецистит
Воспалительный процесс в желчном пузыре. Может быть как острым, так и хроническим. Часто носит наследственный характер.
Полипы
Новообразования на стенках желчного пузыря. Заболевание встречается редко, по сравнению с другими. Если полипы не причиняют дискомфорта пациенту и не приводят к дисфункции пузыря, их не подвергают удалению.
Дискинезия
Нарушение сократимости желчных протоков. Сопровождается застоем или переизбытком желчи с соответствующими симптомами.