Этиология заболевания
Слизь нерастворимого типа, о которой идет речь, называется муцин. Этот секрет синтезируют вспомогательные клетки органа. Его наличие – норма для человека, на стенках желудка находится слой муцина примерно в полтора миллиметра. Он защищает прослойки пищеварительного органа, иначе из-за действия соляной кислоты и пепсинов те могли бы переварить сами себя. Особенно если имеются расстройства ЖКТ, например, гастрит или рефлюкс-гастрит (заброс содержимого кишечника в желудок). Под их действием прослойки слизистой могут разрушаться.
Так что муцин необходим. Но его количество может изменяться. Динамика напрямую зависит от влияния внешней и внутренней среды. Если их воздействие увеличивается, то и количество жидкости в желудке будет расти. Само по себе это неопасно, но данный фактор снижает кислотность и запускает процессы брожения. В итоге перевариваемая еда гниет, и это уже настоящая, серьезная опасность для организма. Пациент страдает от вздутия живота, появляется отрыжка с тухлым запахом.
Таким образом, избыток жидкости требует лечения. Это лишь начальная стадия, которая может привести к серьезным дефектам и нарушениям работы желудка.
Расшифровка результатов УЗИ
Даже если родители малыша знакомы с медицинскими терминами и умеют читать заключение врача, расшифровкой его все-таки должен заниматься непосредственно педиатр или гастроэнтеролог.
Итак, параметры, которые включены в заключение:
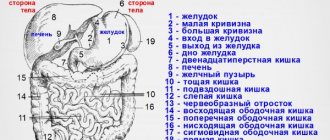
- при осмотре печени обращают внимание на ее размеры в целом и размеры долей, на края и структуру, а также на размеры вен и желчных протоков;
- то же самое и для селезенки, врач оценивает ее размер, структуры и прочие данные;
- в поджелудочной железе стараются просматривать возможное наличие новообразований (не забывая обследовать и общее ее состояние);
- желчный пузырь — здесь помимо его формы смотрят на содержимое и на толщину его стенок;
- почки — здесь смотрят на их структуру и на наличие камней.
В норме все органы имеют стандартные очертания, структуру, в них нет никаких новообразований, жидкости, кист, нет разрастания тканей. Здесь же смотрят и на сосуды, а вернее, на их размеры.
Родителям малыша не стоит сразу паниковать, если на УЗИ было обнаружено, что какие-то органы имеют размеры и формы, немного не соответствующие норме. Дело в том, что такие несоответствия не всегда говорят о болезни, ведь каждый живой организм индивидуален. Точно так же нельзя говорить об абсолютном здоровье малыша, если состояние всех его органов находится в пределах нормы, так как со временем и это может меняться.
В чем опасность избытка слизи?
Чрезмерное образование муцина провоцируют процессы, которые в будущем могут привести к изъязвлению стенок или раку. Они проникают в стенки органа очень глубоко, что вызывает дискомфорт и даже болевые ощущения. Пациенты часто жалуются на резь, может начаться рвота.
Как результат, возникает гипертрофия слизистой. Он приводит к гастритам с различной степенью кислотности или язвенным образованиям. Чем дольше этот процесс, тем выше вероятность рака желудка. Чтобы не допустить этого, рекомендуется обратиться к специалисту при первых же симптомах этого нарушения. Если данный фактор был выявлен во время обследования, врач может настоять на дальнейшем лечении.
Преимущества ультразвукового исследования в диагностике заболеваний желудка
Метод обследования является абсолютно безопасным, практически не имеет противопоказаний и, соответственно, доступен любому человеку, в том числе и детям.
необременительность
Важно то, что ультразвуковое исследование не занимает много времени, после него пациент свободно может пойти есть или заниматься своими делами.
наблюдение в динамике
Конечно, УЗИ не заменит фиброэзофагогастроскопию, так как при обнаружении новообразований нет возможности взять материал на биопсию. Важное преимущество ультразвуковой диагностики – возможность наблюдать состояние желудка в динамике, что позволяет выявлять функциональные патологии, установление диагноза при которых – зачастую очень трудная задача.
Вместе с тем, с помощью ультразвука можно находить и органические патологии: гастрит, язвенную болезнь желудка, аденомы и рак желудка, сужения просвета канала привратника и другие.
комфорт
Немаловажное значение играет комфорт пациента при проведении процедуры. В отличие от фиброэзофагогастроскопии, обследуемому не приходится проходить через весьма неприятную процедуру «глотания зонда» (если это не ультразвуковое исследование с установкой пьезоэлемента в желудок), которая после может сопровождаться неприятными ощущениями, в том числе и болью, вплоть до временного отказа от приёма пищи. Однако не следует забывать, что фиброэзофагогастроскопия очень часто является жизненно необходимой для пациента.
документальность
Важным моментом является то, что УЗИ оборудование позволяет сохранить видео материалы при обследовании, что является документом.
Почему это происходит?
Концентрация слизи может меняться в зависимости от внешних или внутренних факторов. К основным причинам появления жидкости в желудке натощак относятся:
- нарушение диеты, злоупотребление жирной, жареной, копченой пищей;
- питание всухомятку, перекусы на ходу;
- частое переедание;
- злоупотребление спиртными напитками;
- курение.
Частые нарушения режима питания могут вызвать обширный список негативных симптомов. Поэтому основной метод профилактики данного заболевания и многих других – полезное питание в одно и то же время. Также рекомендуется питаться небольшими, дробными порциями, чтобы избежать нагрузки на желудок.
Сколько жидкости может скапливаться в животе?
В тяжелых случаях в брюшной полости может скапливаться до 35 литров жидкости. В зависимости от ее объема и клинических проявлений, выделяют три степени асцита:
- Легкая степень: внешние проявления отсутствуют, жидкость можно обнаружить лишь во время ультразвукового исследования.
- Умеренная степень: асцит приводит к умеренному увеличению живота. Обычно это происходит, если в животе скапливается более 400–1000 мл жидкости.
- Тяжелая степень: возникают выраженные симптомы.
Медикаментозное лечение
По результатам обследования гастроэнтеролог составит индивидуальную схему терапии. Она включает, прежде всего, прием препаратом, нормализующих работу желудка и выделение жидкости. Кроме того, само по себе данное нарушение появляется редко. Обычно количество муцина увеличивается на фоне другого заболевания, чаще всего гастрита. Для установления этого может потребоваться эндоскопическое исследование.
Обычно назначаются:
- Белластезин, анальгетик на основе новокаина. Рекомендован при поверхностном гастрите, когда затрагиваются не столько стенки желудка, сколько защитная прослойка слизи. От этого пациент ощущает изжогу, после еды испытывает тошноту, которые снимает данный препарат;
- Маалокс, антацидный препарат, рекомендованный при атрофическом гастрите. Слизистая сильно истончается, нарушаются защитные функции слизи, и соляная кислота воздействует непосредственно на стенки. Боли и тошнота дополняются позывами к рвоте и приступами, которые проходят при приеме антацидов;
- Фестал или Гастал, аналоги Маалокса, разрешенные людям с низкой кислотностью желудка;
- антибиотики, убивающие возбудитель гастрита, микроорганизм Хеликобактер пилори. Но принимаются они исключительно по рекомендациям специалиста.
Народные рецепты против избытка муцина
Наряду с прописанными медикаментами можно использовать народные средства, приготовленные по классическим рецептам.
Хорошую действенность показывает полное голодание. Проводить его рекомендуется раз в неделю, не больше. Начинать лучше с суток, постепенно доводя сеанс голодовки до полутора суток. После голодовки важно возвращаться к полноценному питанию постепенно. Первый прием пищи должен включать фрукты и соки, которые растворяют слизистые выделения. Содержащаяся в них клетчатка способствует выводу секретов.
Чтобы компенсировать голод, можно принимать воду с лимонным соком. Разрешено до трех литров в сутки.
Активно выводят слизь и такие продукты, как:
- черный перец горошком: его употребляют по чайной ложке перед ужином, запивая водой. Разжевывать перец нельзя. Схема приема: каждые 3 суток в течение 3 недель. После чего нужно сделать перерыв на квартал. Перед приемом перца рекомендуется проконсультироваться с врачом,: при патологиях ЖКТ он может принести больше вреда, чем пользы;
- имбирь: корешок растения применяется в измельченном виде. для этого потребуются чайная ложка этого средства и пол-литра кипятка. Раствор должен остыть, запрещено принимать его в горячем виде. Добавьте в теплый напиток также мед и лимон.
Как не допустить избытка муцина?
Болезнь проще предупредить, чем вылечить. Поэтому рекомендуется придерживаться правильного питания, особенно при первых симптомах расстройства ЖКТ.
Самым действенным профилактическим средством является рациональное питание. Еда – это прежде всего способ получения энергии, поэтому она должна быть полезной, а не только вкусной. Не только больным, но и здоровым людям не рекомендуется злоупотреблять жареной едой, жирной или копченой.
Рекомендуется свести к минимуму прием алкоголя, а лучше вовсе отказаться от него. Спирт разрушает слизистую оболочку желудка, снижает естественную защиту. При язве желудка алкоголь может вызвать прободение.
Наиболее полезно едой являются нежирные супы и каши. Именно их стоит придерживаться, если ощущается дискомфорт в желудке. Лучше всего усваиваются перетертые супы-пюре.
Рекомендуется включать в рацион отварные овощи и кисломолочные продукты. А вот от цельного молока рекомендуется воздерживаться: организм взрослого человека содержит крайне мало расщепляющих его ферментов.
Если скапливается жидкость в желудке в чрезмерном количестве, это может свидетельствовать о развитии патологий органов желудочно-кишечного тракта. В нормальном количестве слизь всегда присутствует в желудочной полости, но ее объем строго ограничен. Симптомы патологии проявляются постепенно, но для успешного избавления от них необходимо устранить причину.
Подготовка
Исследование проводится только натощак. Перед УЗИ нельзя пить. За несколько дней до процедуры следует соблюдать диету, которая исключает молоко, дрожжевые изделия, свежие овощи и фрукты. Прекратить прием пищи нужно за 8 часов до исследования. Продукты, которые следует употреблять за 24 часа до процедуры:
- крупы;
- бездрожжевой хлеб;
- творог;
- кефир;
- макароны.
Важно рассказать ребенку о нюансах процедуры. Необходимо слушать врача и самостоятельно не менять положение тела. Грудничка важно принести на процедуру натощак, не следует проводить кормление, в ином случае можно получить недостоверную информацию.
Показания и противопоказания
УЗИ желудка у ребенка помогает выявить состояние стенок органа, а также его функциональную активность. Показанием к исследованию являются частые боли в животе. У грудничка УЗИ проводится при частом срыгивании, отказе от еды и нарушениях пищеварения. Состояние ЖКТ и первые отклонения от нормы покажет ультразвуковая диагностика при правильной подготовке.
Дополнительные показания:
- тошнота;
- рвота;
- повышенное газообразование;
- ухудшение аппетита.
Процедура помогает контролировать течение хронического гастрита, язвы и других заболеваний. На экране компьютера во время исследования можно заподозрить наличие непроходимости желудка, а также сужения его просвета. Подобный способ помогает диагностировать присутствие злокачественных опухолей.
Противопоказаний у процедуры минимум. Исследование нельзя проводить при неудовлетворительном состоянии ребенка. Нельзя прибегать к УЗИ, если не были выполнены все условия подготовки. В ином случае высока вероятность получения ложного результата. Если у ребенка присутствует сильная травма живота или кожа в области, где будет проводиться исследование, повреждена, то процедуру переносят на другое время.
Причины скопления жидкости
Чрезмерное количество жидкости в желудочной полости свидетельствует о том, что нарушена не только секреторная функция органа, но и работа других систем. Лишняя вода в желудке может быть разной. Патологии классифицируется по ряду признаков:
- По количеству жидкости:
- небольшое превышение нормы;
- умеренное скопление;
- значительное.
- По наличию микроорганизмов в жидкости:
- стерильный;
- инфицированный.
- По реакции на медикаменты:
- поддающийся лечению;
- устойчивый.
- рак желудка и яичников;
- цирроз печени в финальной стадии;
- общий застой крови в организме, спровоцированный сердечными патологиями;
- патологии внутренних органов у ребенка, полученные во время внутриутробного развития;
- туберкулез;
- алкогольный гепатит;
- почечная недостаточность;
- острое расширение желудка;
- неправильное питание.
Если скопление жидкости в животе происходит повторно, то оно приобретает форму устойчивого и не поддается консервативной терапии.
Причинами появления патологии служат:
Патология возникает на фоне рака желудка.
Вернуться к оглавлению
Как подготовить малыша к УЗИ?
Когда речь идет об ультразвуковом исследовании новорожденного, подготовка зависит от органов, которые будут осматриваться. Как известно, дольше 2–2,5 часов ребенок до полугода без еды обойтись не сможет. Грудничок постарше, в возрасте около года, выдерживает «голодный» промежуток в 3,5–4 часа и столько же без воды. Каши, мясные продукты и овощи перевариваются намного дольше, чем грудное молоко и молочные смеси. Поэтому молоко-то, чем стоит покормить ребенка перед походом к врачу.
Если есть необходимость посмотреть желчный пузырь или поджелудочную железу, то нужно не кормить ребенка до процедуры, хотя бы 2–4 часа. Это важно, поскольку раздутый кишечник и желудок скроют эти органы от глаз доктора. Кроме того, желчный пузырь в процессе переваривания пищи сокращается в размерах, и посмотреть его форму и просвет может быть затруднительно.
Поджелудочная железа благодаря притоку крови в процессе пищеварения может существенно увеличиться, и ее размеры могут быть интерпретированы неправильно. Если предполагается обследование органов выделительной системы, то примерно за полчаса до УЗИ необходимо дать малышу попить, чтобы его мочевой пузырь к моменту процедуры успел немного наполниться. Иначе УЗИ-диагностика будет малоинформативна, и вас пригласят прийти в другой раз. Если малыш плачет от голода, дайте ему воды. Чистая питьевая вода в небольшом количестве, без сахара и добавок не исказит картину на мониторе диагностического аппарата.
Медицинское обследование — это не прихоть современной медицины, а необходимый профилактический этап в жизни каждого ребенка. УЗИ брюшной полости — часть программы скриннинга новорожденных: предупредить заболевание намного легче, чем лечить его впоследствии. Кроме того, вовремя принятые меры обезопасят вас и вашего малыша от возможных неблагоприятных последствий.
Симптомы и стадии
Асцит при раке желудка развивается поэтапно. Выделяют три стадии прогрессирования патологии, каждая из которых характеризуется отдельной симптоматикой и методами терапии. Также в зависимости от фазы развития подбирают терапевтические методики. Правильно определить стадию прогрессирования может только врач, после проведения диагностики.
Симптомы и этапы развития асцита
| Стадия развития | Патологический процесс | Симптомокомплекс |
| Транзиторный асцит | Объем жидкости не превышает 400 мл | Болезненные ощущения в брюшной полости |
| Умеренный асцит | Появление синдрома мягкого живота | Брюшина увеличивается |
| Тяжесть в желудке | ||
| Проблемы с дефекацией | ||
| Резистентный асцит | Объем жидкости – более 20 литров | Брюшная область сильно увеличена |
| Кожа живота твердая и блестящая | ||
| Дыхательная недостаточность | ||
| Перитонит |
Асцит у детей: фото, симптомы, причины и лечение водянки брюшной полости
Асцит у детей – это серьезное патологическое состояние. На наличие асцита (водянки) указывает скопление жидкости за пределами отдельных органов. Водянка затрудняет кровообращение, сдавливает органы и может стать причиной множества заболеваний. Осложнения болезни могут привести к серьезным последствиям и даже смерти.
Как Вы считаете, увеличение живота всегда связано с асцитом?
Причины заболевания
Чаще всего водянка у детей возникает ещё во время внутриутробного развития малыша в материнском организме. Причиной становится неправильное или патологическое развитие желчевыводящих путей или естественного фильтра организма – печени.
На возникновение асцита брюшной полости у ребенка влияют:
- рубцовые изменения желчевыводящих путей;
- застой желчи;
- инфекционные поражения организма матери – герпес, вирусный гепатит, краснуха, сифилис, токсоплазмоз, листериоз;
- гипотрофия;
- сердечно-сосудистые заболевания;
- хромосомные аномалии – болезнь Гоше, синдромы Дауна и Тернера;
- гемолитическая болезнь плода;
- разлитой перитонит;
- болезни сердца;
- врожденный нефротический синдром.
Асцитическая жидкость образуется вследствие полисерозита, поражений брюшины, раковых заболеваний матери и болезней, сопровождающихся портальной гипертензией. Синдром портальной гипертензии характеризуется повышенным давлением в воротной вене печени.
Не менее весомую роль в образовании водянки играет снижение уровня белка в крови, болезни ЖКТ, характерные симптомы сердечной недостаточности, лимфостаз, микседема. Нередко, асцит возникает при заболеваниях почек.
Такие состояния сопровождаются нарушениями метаболизма, воспалительными процессами, водно-электролитными нарушениями.
Симптомы асцита у детей
В зависимости от того, что стало первопричиной асцита, симптомы заболевания могут проявляться ярко или же незаметно.
Симптомы водянки у детей:
- ощущение переполненности в животе;
- тошнота;
- увеличение живота в объеме;
- абдоминальные боли;
- отрыжка;
- выраженный метеоризм;
- изжога;
- тяжесть в животе.
По мере накопления асцитической жидкости живот увеличивается, а пупок ребенка сильно выпячивается. Появляется сильная одышка, характерные отеки, выраженное затруднение движений.
При запущенности процесса водянка вызывает грыжу, геморрой, варикоцеле, выпадение прямой кишки.
Диагностика, лечение и профилактика асцита
Диагностика этого серьезного недуга начинается с пальпации и перкуссии брюшной полости, проводится УЗИ и УЗДГ.
Обязательными в диагностике являются:
- МСКТ брюшной полости;
- лапароскопия;
- исследования асцитической жидкости;
- сцинтиграфия печени;
- рентгенография брюшной полости;
- исследование биохимический проб печени;
- анализ мочи;
- коагулограмма;
- забор жидкости на анализ при лапароцентезе.
После диагностики, оценки анализов, врач может безошибочно определить наличие болезни и приступить к лечению брюшной водянки.
На УЗИ можно увидеть асцит объемом от 100 мл
Лечение водянки включает полное устранение причины появления заболевания. В качестве лечения назначается бессолевое диетическое питание, мочегонные препараты и сокращение количества выпитой жидкости. На фоне терапии проводится коррекция водно-электролитного обмена, снижение портальной гипертензии.
Для оттока асцитической жидкости устанавливают специальный перитонеовенозный шунт. Проводятся операции по снижению давления в портальной системе. Если асцит резистентный, назначается трансплантация печени.
Если заболевание не связано с патологией печени, лечение проводится витаминами, диуретиками и гормональными препаратами.
Родители должны следить за тем, чтобы из рациона ребенка исчезло все жирное, сладкое, соленое и копченое, стоит снизить потребление специй и соли.
Чтобы предупредить появление асцита у ребенка, будущая мать должна тщательно следить за своим здоровьем и регулярно проходить скрининговые обследования.
Чтобы избежать рисков появления приобретенной водянки, матери стоит придерживаться здорового образа жизни малыша и сбалансированного питания. Стоит приучать ребенка к занятиям спортом, прогулкам на свежем воздухе и активным играм.
Осложнения асцита
Водянка у грудничков приводит к следующим болезням:
- бактериальный перитонит;
- гидроторакс;
- гепаторенальный синдром;
- кишечная непроходимость;
- сдавливание сердца;
- пупочная грыжа;
- сдавливание диафрагмы;
- дыхательная недостаточность;
- сдавливание сосудов.
Асцит у детей – это сложное и опасное состояние. Нужно внимательно следить за состоянием ребенка, питанием и правильным образом жизни малыша. Крайне важно обращать внимание на первые симптомы асцита. При корректном лечении водянки организм ребенка восстанавливается в кратчайшие сроки.
Источник: https://progepatity.ru/ascit/astsit-u-detej
Лечение патологии
Если УЗИ показало критическое скопление жидкости в организме, необходимо приступить к незамедлительному лечению отклонения. Лечебные мероприятия должны быть направлены не только на купирование симптомов заболевания, но и на устранение причины. Своевременная терапия минимизирует необходимость оперативного вмешательства. Для лечения используют комплексный подход, который включает в себя прием медикаментов, средства народной медицины и операцию на последней стадии недуга.
Лекарственные средства
Схема терапии для каждого пациента назначается на основании результатов УЗИ и лабораторных исследований. Консервативное лечение предполагает использование медикаментов, которые нормализуют работу желудка и выработку слизи. Чаще всего назначают такие препараты:
Белластезин поможет избавиться от патологии, вызванной воспалением слизистой оболочки пищеварительного органа.
- «Белластезин». Обезболивающее средство на основе анальгина. Используется для лечения чрезмерного количества жидкости на фоне гастрита.
- «Маалокс». Антацидный медикамент, который применяется с целью восстановления слизистой.
- «Фестал». Ускоряет метаболизм и нормализует уровень кислотности в организме.
- Антибиотики. Устраняют бактерии, провоцирующие воспалительные процессы в ЖКТ.
Применять лекарства при обнаружении противопоказаний запрещено.
Народные методы
Кроме приема лекарственных средств, также используют рецепты нетрадиционной медицины. Хороший эффект осуществляют такие методы:
- Лечебные голодания. Раз в неделю необходимо отказаться от еды и пить только воду. Для облегчения чувства голода в жидкость можно добавить лимонный сок.
- Черный перец горошком. Вечером необходимо съедать 1 ч. л. перед едой, запивая водой. Разжевывать нельзя.
- Имбирь. Растолченное корневище настоять в 2—2,5 л кипятка, смешать с лимоном и медом и пить натощак, сразу после сна.
Вернуться к оглавлению
Диетическое питание
Важнейшим условием успешной терапии асцита является правильное питание. Диета строится на поддержании баланса натрия в организме и обогащении организма белками. Количество соли, употребляемой в сутки должно быть не более 1 гр. Кроме того, необходимо отказаться от таких продуктов:
- свежая сдоба;
- жирное мясо;
- колбаса и копчености;
- молоко;
- острые бульоны и соусы;
- кофе и крепкий чай;
- алкоголь.
Готовить пищу лучше на пару или в духовке, в собственном соку. Вместо соли, необходимо добавлять свежую зелень. Сырые овощи лучше не есть. Питаться лучше 5—6 раз в день, небольшими порциями. Количество потребляемой жидкости не должно превышать 1 литр. Кроме того, необходимо следить за тем, чтобы температура блюд не была слишком низкой или высокой.
Возможные операции
Если жидкость пенистая, стенки воспаленные, и лекарства не помогают, пациенту проводят хирургическое вмешательство. Оперативное лечение используют для 10% пациентов. Операция предполагает перитонеовенозное шунтирование — в вены устанавливают специальные трубки, которые создают дополнительные каналы для выведения жидкости. Однако, такая методика вызывает осложнения, поэтому перед проведением необходимо проконсультироваться с врачом.
Жидкость в брюшной полости по УЗИ
Накапливание в брюшной полости свободной жидкости происходит в результате воспалительной реакции, нарушения оттока лимфы и кровообращения вследствие различных причин. Подобное состояние называется асцитом (водянкой), его появление может привести к развитию серьезных последствий для здоровья человека.
Скопившаяся в брюшине жидкость – это идеальная среда для обитания болезнетворной микрофлоры, которая является возбудителем перитонита, гепаторенального синдрома, пупочной грыжи, печеночной энцефалопатии и других не менее опасных патологий.
Для диагностирования асцита применяется один из наиболее безопасных и не инвазивных, но высокоточных методов – исследование с помощью ультразвуковых волн. Выявление наличия жидкости в брюшной полости по УЗИ проводят по назначению лечащего врача на основании существующих клинических признаков патологического процесса.
Брюшная полость представляет собой отдельную анатомически зону, которая для улучшения скольжения висцеральных листков брюшины постоянно выделяет влагу.
В норме этот выпот способен динамически всасываться и не скапливаться в удобных для него зонах.
В нашей статье мы хотим предоставить информацию о причинах аномального резервирования жидкости, диагностировании патологического состояния на УЗИ и эффективных методах его лечения.
Почему накапливается свободная жидкость в брюшной полости?
Асцит развивается вследствие различного рода патологических процессов в органах малого таза.
Изначально скопившийся транссудат не имеет воспалительного характера, его количество может колебаться от 30 мл до 10–12 литров.
Наиболее распространенные причины его развития – нарушение секреции белков, которые обеспечивают непроницаемость тканей и путей, проводящих лимфу и циркулирующую кровь.
Это состояние могут спровоцировать врожденные аномалии или развитие в организме:
- цирроза печени;
- хронической сердечной или почечной недостаточности;
- портальной гипертензии;
- белкового голодания;
- лимфостаза;
- туберкулезного или злокачественного поражения брюшины;
- сахарного диабета;
- системной красной волчанки.
Нередко водянка развивается при формировании опухолевидных образований в молочных железах, яичниках, пищеварительных органах, серозных оболочках плевры и брюшины.
Кроме того, свободная жидкость может скапливаться на фоне осложнений послеоперационного периода, псевдомиксомы брюшины (скоплении слизи, которая со временем претерпевает реорганизацию), амилоидной дистрофии (нарушения белкового обмена), гипотиреоидной комы (микседемы).
Механизм формирования водянки заключается в просачивании в брюшную полость жидкости из главных лимфатических протоков, кровеносных сосудов и тканей органов
Признаки асцита
На ранних этапах развития этого состояния пациенты не имеют никаких жалоб, скопление свободной жидкости можно обнаружить только с помощью УЗИ. Видимая симптоматика проявляется, когда количество транссудата превышает полтора литра, человек ощущает:
- увеличение брюшной части живота и массы тела;
- ухудшение общего самочувствия;
- чувство распирания в брюшной полости;
- отечность нижних конечностей и тканей мошонки (у мужчин);
- отрыжку;
- изжогу;
- тошноту;
- затруднение дыхания;
- метеоризм;
- тахикардию;
- выпячивание пупочного узла;
- дискомфорт и болезненные ощущения в животе;
- нарушения стула и мочевыделения.
При скоплении в брюшине большого количества выпота человек может слышать характерный плеск жидкости и ощущать волну.
Если ультразвуковое исследование брюшной полости показало имеющуюся избыточную влагу, лечащему врачу необходимо точно установить первопричину патологического состояния. Проведение откачивания скопившегося транссудата не является эффективным методом лечения асцита.
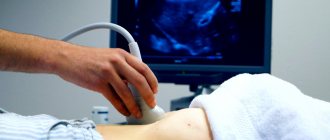
Подготовка к УЗИ и ход его проведения
Данное исследование не имеет каких-либо противопоказаний или ограничений, в экстренных случаях его проводят без предварительной подготовки пациента.
Плановая процедура требует улучшения визуализации патологических изменений в органах.
Больному рекомендуется за 3 дня до исследования исключить из рациона питания продукты, содержащие большое количество клетчатки и повышающие газообразование.
Накануне исследования выпить слабительное средство или сделать очистительную клизму. Для уменьшения скопления газов в кишечнике в день проведения УЗИ нужно принять Мезим или активированный уголь. Современные способы ультразвуковой диагностики позволяют определить в брюшной полости наиболее вероятные области скопления свободной жидкости.
Что такое абдоминальное УЗИ?
Именно поэтому квалифицированные специалисты проводят осмотр следующих анатомических зон:
- Верхнего «этажа» брюшины, который находится под диафрагмой. Особое диагностическое значение имеют пространства, расположенные под печенью и образованные основным отделом тонкого кишечника – восходящей и нисходящей частями ободочной кишки. В норме так называемых латеральных каналов не существует – покровы брюшины плотно прилегают к кишечнику.
- Малого таза, в котором при развитии патологических процессов может накапливаться выпот, перетекающий из латеральных каналов.
Физические особенности влаги, скопившейся в брюшине по любым причинам, не позволяют отражать ультразвуковую волну, это явление делает диагностическую процедуру максимально информативной. Наличие выпота в исследуемых анатомических пространствах создает на мониторе аппарата темный передвигающийся очаг. При отсутствии свободной жидкости диагностика длится не больше 5 минут.
Для выявления избыточной влаги датчик ультразвукового аппарата передвигают по передней и средней подмышечным линиям с обеих сторон тела пациента книзу живота
Если обнаружить транссудат не удается, на его наличие могут указывать косвенные признаки:
- смещение петель толстой кишки;
- изменение звука при перкуссии (простукивании) – тимпанический в верхних отделах брюшины, тупой в нижних.
Виды брюшной водянки по УЗИ
Международная квалификация болезней не выделяет в асцит в отдельное заболевание – это состояние является осложнением последних стадий других патологических процессов. По яркости клинической симптоматики различают следующие формы асцита:
- начальную – количество скопившейся внутри живота воды достигает 1,5 литра;
- с умеренным количеством жидкости – проявляется отечностью голеней, заметным увеличением размеров грудной клетки, одышкой, изжогой, запорами, чувством тяжести в животе;
- массивную (объем выпота более пяти литров) – опасное состояние, характеризующуюся напряжением стенок брюшной полости, развитием недостаточности функции сердечной и дыхательной систем, инфицированием транссудата.
При бактериологическом оценивании качества свободной жидкости, которое производят в особых лабораторных условиях, различают стерильную (отсутствие патогенных микроорганизмов) и инфицированную (наличие болезнетворных микробов) водянку.
По диагностическим прогнозам, существует асцит, который поддается медикаментозной терапии, и устойчивое патологическое состояние (повторное его возникновение либо не поддающееся лечению).
Курс лечебных мероприятий зависит от того, каким заболеванием было вызвано скопление в брюшине избыточной влаги. Для точного диагностирования патологического процесса практикующие специалисты проводят комплексное обследование пациента, включающее:
- биохимические и общеклинические анализы крови и мочи;
- исследование онкологических маркеров и показателей электролитного обмена;
- обзорную рентгенографию грудной и брюшной полостей;
- коагулограмму – оценивание параметров свертывающей системы;
- ангиографию сосудов, позволяющую оценить их состояние;
- МРТ или КТ брюшной полости;
- гепатосцинтиграфию – современную методику исследования печени при помощи гамма-камеры, позволяющую визуализировать орган;
- диагностическую лапароскопию с проведением лечебной пункции асцитической жидкости.
Для откачивания транссудата из брюшной полости применяют метод лечебного лапароцентеза – в передней стенке живота делают прокол, через который удаляют излишнюю жидкость
Пациентам с циррозом печени рекомендуется проведение внутрипеченочного портосистемного шунтирования, методика которого заключается в постановке металлического сетчатого стента, для создания искусственного сообщения между воротниковой и печеночной венами. При тяжелой форме заболевания необходима трансплантация органа.
В заключении вышеизложенной информации хочется еще раз подчеркнуть, что скопление свободной жидкости в брюшной полости считается неблагоприятным проявлением осложненного течения основного недуга. Развитие асцита может спровоцировать нарушение функциональной деятельности сердца и селезенки, внутреннее кровотечение, перитонит, отек головного мозга.
Процент смертности пациентов с массивной формой брюшной водянки достигает 50%.
Мероприятия, предупреждающие возникновение данного патологического состояния, заключаются в своевременном лечении инфекционно-воспалительных процессов, правильном питании, отказом от употребления алкоголя, умеренных занятиях спортом, профилактических осмотрах медицинских специалистов и точном выполнении их рекомендаций.
Источник: https://apkhleb.ru/uzi/zhidkost-bryushnoy-polosti
Профилактика и прогноз
Исход асцита напрямую зависит от заболевания, которое его спровоцировало. Поэтому при правильном и своевременном лечении ликвидировать патологию можно без последствий. Без срочного врачебного вмешательства заболевание приводит к летальному исходу. Однако любое заболевание лучше предотвратить, чем заниматься его терапией. В случае с асцитом необходимо следить за своим питанием и придерживаться правил использования медикаментозных средств. Кроме того, важно своевременно обращаться к врачу.
Болезни гастроэнтерологического профиля широко распространены среди населения. Пристальное внимание к этой проблеме объясняется тем, что эти заболевания склонны к хроническому, рецидивирующему течению, развиваются у лиц трудоспособного возраста.
Усовершенствование метода ультрасонографии значительно повысила диагностические возможности патологий желудка. Так, если появилась жидкость в желудке на УЗИ – что это значит, опасно ли это для пациента – специалисты будут решать в комплексе с другими методами обследования.
С водно-сифонной пробой
Желудок у человека устроен таким образом, что при отсутствии в нем содержимого его стенки спадаются. При этом состоянии его нельзя нормально рассмотреть на УЗИ, невозможно оценить слизистую и определить границы.
Поэтому для повышения качества диагностики проводится сканирование с водно-сифонной пробой:
- ребенок пьет воду медленными глотками – на этом этапе можно оценить степень проходимости пищевода;
- когда желудок заполняется водой, его стенки расправляются – это позволяет детально рассмотреть слизистую и определить границы органа.
Об этом и другим видах УЗИ с нагрузкой можно прочитать в этой статье.
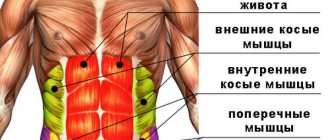
Чем опасна слизь в желудке
В желудочной стенке на слизистой расположены добавочные клетки железистого эпителия, которые вырабатывают нерастворимую слизь – муцин. Прикрывая слизистую, эта слизь играет протективную роль – защищает ее от агрессивного действия желудочного сока, состоящего из соляной кислоты и протеолитических ферментов. В норме на стенках слизь лежит слоем до 1,5 мм.
Объем продуцируемой слизи регулируется в зависимости от повышения или понижения кислотности желудочного сока. Если слизи в избытке, снижается кислотность, которая является активатором ферментной деятельности, нарушается переваривание белков, пища застаивается, начинают преобладать процессы брожения. Недостаточно обработанный кислотой и протеолитическими ферментами пищевой комок попадает в двенадцатиперстную кишку. В тонком кишечнике нарушается пристеночное пищеварение, многие вещества, микроэлементы, витамины не усваиваются – организм испытывает дефицит в питательных веществах, необходимых для его нормальной жизнедеятельности.
Симптомы, которые сопровождают повышенное образование желудочной слизи:
- вздутие живота;
- отрыжка тухлым;
- тошнота, периодически рвота;
- схваткообразные боли в животе;
- постоянные запоры;
- плохая переносимость мясной пищи;
- снижение аппетита;
- нарушения в психоэмоциональной сфере: раздражительность, склонность к апатии;
- слабость, утомляемость, пониженная работоспособность.
Гиперпродукция муцина, стойкое снижение кислотности желудочного сока может привести к развитию атрофического гастрита, который относят к предраковым состояниям.
Как делают УЗИ желудка детям?
Для проведения диагностик ребенок должен находиться в положении лежа на спине. Маленькому ребенку нужно оголить живот, дети старшего возраста раздеваются самостоятельно. После нанесения геля датчик помещается доктором в надчревную область, после чего начинается диагностика. Иногда доктор просит ребенка принять положение тела «полусидя» или повернуться на бок. Во время диагностики врач оценивает толщину желудочных стенок (нормальная толщина около 4 – 8 мм), рассматривает слои и смотрит на форму бокового среза.
Причины скопления жидкости в желудке
Заболевания, влияющие на деятельность добавочных клеток:
- врожденные пороки развития пищевода, желудка;
- воспаление желчного пузыря;
- дискинезия желчевыводящих путей;
- гастроэзофагеальный рефлюкс;
- дуоденит;
- панкреатит;
- все воспалительные и деструктивные болезни желудка: язвы, эрозии, гастриты, опухоли;
- пищевые отравления;
- травма желудочной стенки;
- радиационное облучение органа при злокачественных новообразованиях.
Вещества, раздражающие и повреждающие слизистую желудка, провоцируют гиперсекрецию муцина.
- Преобладание в рационе острой, жирной, грубой пищи.
- Негативное влияние на слизистую продуктов сгорания табака, этилового спирта.
- Увлечение жесткими нефизиологичными диетами, голодание.
- Продолжительный прием медикаментов, повреждающих слизистую органа: стероиды, противовоспалительные средства, сердечные гликозиды.
- Профессиональные вредности: работа с токсическими химическими веществами и газами.
Особенно часто эта патология наблюдается у мужчин из-за большей склонности к вредным привычкам, пренебрежительным отношением к режиму питания и качеству продуктов. Все симптомы развиваются постепенно на протяжении длительного времени.
Какие симптомы указывают на неправильную работу желудка у детей?
- Плохой запах изо рта;
- Гипотрофия – недостаточный вес для определенного детского возраста;
- Постоянные срыгивания у детей младше года без выявления заболеваний неврологического характера;
- Изжога и кислая отрыжка;
- Боли под ребрами;
- Длительный понос, который не имеет отношение к инфекционным болезням.
Особенности УЗИ у ребенка: УЗИ пищевода и желудка у ребенка проводится тогда, когда доктор подозревает сужение пищевода. Кроме того, такое исследование также входит в лист плановых исследований для новорожденного. У ребенка старшего возраста показаниями к проведению ультразвуковой диагностики желудка и пищевода станут подозрение на гастрит, ГЭРБ, эзофагит и грыжу диафрагмы с одновременным выпадением нескольких органов. Еще одна ситуация, при которой производится подобное исследование – проглатывание ребенком инородного тела. УЗИ помогает в выяснении его локализации после случившегося.