Современная медицина – это максимально эффективное лечение, построенное на точных результатах высокоинформативной диагностики. Врачи ОН КЛИНИК всегда уверены в диагнозе заболевания, так как обследование здесь проходит на самом высоком уровне, доступном мировой медицине.
УЗИ с допплерографией сосудов в ОН КЛИНИК строится на принципах:
КАЧЕСТВО
. В клинике имеется собственная лаборатория, оснащенная самым современным оборудованием. Ультразвуковые исследования выполняются с помощью современных аппаратов импортного производства. Необходимые манипуляции и расшифровка результатов осуществляются профильными высококлассными специалистами.
УДОБСТВО
. Пройти УЗИ с допплерографией сосудов можно за один день, не выходя за пределы клиники. Диагностика проходит в комфортных условиях.
ДОСТУПНОСТЬ
. УЗИ с допплерографией сосудов в ОН КЛИНИК доступно пациентам с любым уровнем дохода.
Цель такого УЗИ
Главной целью УЗИ брюшной аорты является исследование аневризм. Такое нарушение заключается в расширении крупных артерий, которое может быть общим либо местным. Это патологическое явление становится следствием ослабевания сосудистой стенки и скапливания крови в некоторых отделах кровотока. Сама аорта является главным артериальным сосудом в человеческом теле, который проходит через множество участков, в том числе и через брюшную полость. Эта зона выполняет важнейшую функцию кровоснабжения ног и нижней части туловища.
Методика УЗИ
УЗИ брюшной аорты- безболезненная и безопасная процедура
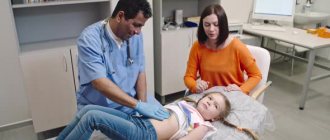
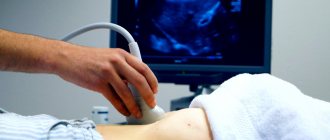
Технология проведения УЗИ сосудов мало чем отличается от диагностики внутренних органов. Это неинвазивная процедура, которая не доставляет никакого дискомфорта людям. Единственное неприятное ощущение, которое может возникнуть, — холод при контакте геля с кожей.
Перед УЗИ не рекомендуется пользоваться маслами, кремами и гелями в зоне обработки. Если кожный покров целый, можно приступать к процедуре:
- Пациент снимает верхнюю одежду, ложиться на кушетку и поднимает майку, блузку или рубашку.
- Врач смазывает датчик УЗИ гелем и прикладывает его к животу пациента.
- Проводят в разных направлениях, изучая внутреннее состояние.
- Время от времени просят пациента повернуться на бок, дышать или задержать дыхание.
Датчик улавливает отражающиеся волны и отображает их на мониторе. В ходе процедуры врач записывает диагностику на видео. Через 15-30 минут результаты на диске или флешке, передаются пациенту.
Показания к проведению исследования
Основной фактор, при котором целесообразно УЗИ аорты брюшной полости – это наличие у пациента болезненности в животе, которая часто иррадирует в область поясницы. Ощущения больного при этом схожи с почечной коликой, т. е. это ноющая и сильная боль. Что касается локализации болевого синдрома, то он чувствуется около пупка и в левой стороне туловища, однако может отдавать в паховую область и нижние конечности. Если пациент худой, пульсация аневризмы у него может прощупываться. Все подобные клинические симптомы зачастую сопровождаются жалобами на вздутие и тяжесть в животе.
Помимо очевидных признаков, при которых необходимо проведение УЗИ брюшной аорты, есть и другие показания для осуществления данной процедуры:
- головные боли и головокружение постоянного характера, пульсация в области затылка и висков;
- стойкая артериальная гипотензия или гипертензия;
- при повороте головы перед глазами могут мелькать «мушки»;
- перенесенный ранее инсульт, гипертонический криз, ишемия или травма живота;
- курение на протяжение долгого времени;
- возраст после 60 лет;
- нарушения памяти;
- эпилепсия.
Отзывы
Об ультразвуковом исследовании сосудов брюшного отдела пациенты пишут, что оно абсолютно безболезненное и занимает немного времени. Некоторые выражают недовольство по поводу большой стоимости этой процедуры.
Тем не менее, несмотря на то что стоимость этого теста устраивает не всех, люди все же довольны возможностью выявления нарушений с помощью данного исследования. К примеру, благодаря его проведению удается проследить за кровоснабжением органов брюшного района, диагностировать развитие аневризм, выявить компрессию чревного ствола, портальную гипертензию, а кроме того, оценить результат имплантации кава-фильтра.
Кроме этого рассматриваемое ультразвуковое исследование, по сообщениям пациентов, в поликлиниках используется не просто для диагностики патологий сосудов, но также для оценки эффективности проводимой терапии и в целях определения показаний к хирургической операции.
Подготовка к процедуре
Цена УЗИ аорты брюшной полости интересует многих. Об этом ниже.
Чтобы специалист беспрепятственно мог исследовать аорту и ее ветви, больному необходимо правильно подготовиться к проведению такой процедуры. Для этого необходимо придерживаться следующих простых правил:
- За 2 дня до назначенного обследования следует исключить из рациона всю пищу, прием которой может провоцировать метеоризм и усиленное газообразование. Сюда относятся: бобовые, капуста, картофель, дыня, молочные продукты, газировка и все блюда с высоким объемом углеводов.
- За два дня до исследования пациенту рекомендуется начать принимать медикаментозные препараты, способствующие нормализации работы кишечника. Наиболее эффективным из таких средств является препарат «Эспумизан». Хорошей альтернативой ему является обычный активированный уголь. Это снизит проявления газообразования в кишечнике и визуализация аорты и ее ветвей на УЗИ будет более четкой.
- Полностью отказаться от пищи и жидкости необходимо за 8 часов до проведения процедуры.
- Если у пациента наблюдаются хронические запоры, вечером перед обследованием рекомендуется сделать 2 очищающие клизмы с использованием соляного раствора.
Ход процедуры
УЗДГ сосудов брюшной полости представляет собой высокоинформативную, безболезненную и безвредную манипуляцию. Длится не более 20-30 минут.
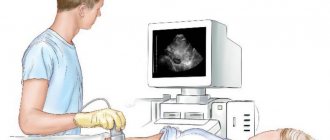
- Пациент приходит в кабинет диагностики после пройденной подготовки ко времени, назначенному врачом.
- Раздевшись по пояс, занимает удобное положение на кушетке (положение во время исследования позволяет наблюдать за происходящим на экране).
- Специалист наносит контактный гель на живот для улучшения проникновения ультраволн вглубь тканей и устранения затруднений скольжения.
- С помощью специального датчика узист изучает строение сосудов и замеряет скорость кровотока, одновременно занося полученные данные в протокол исследования.
По окончанию процедуры пациент получает готовый результат диагностики на руки, с которым должен пойти на прием к лечащему врачу для уточнения диагноза и назначения необходимого лечения.
Некоторые показатели каждый может расшифровать самостоятельно, не дожидаясь приема у специалиста.
Особенности проведения диагностики
Пациенты, которые не обладают информацией о том, как происходит процесс проведения данного исследования, часто перед процедурой испытывают страх, но это напрасно. Диагностика брюшной аорты и ее ответвлений не доставляет человеку никаких неприятных или болезненных ощущений. Сам процесс УЗИ брюшной аорты проводится за несколько основных этапов:
- Больной приходит на прием, располагается на кушетке, с правой стороны от врача. Голова пациента расположена примерно на уровне экрана, поэтому он может наблюдать за происходящим.
- Далее специалист смазывает специальный ультразвуковой датчик и живот больного прозрачным эхогенным гелем, который помогает снизить сопротивляемость тканей и способствует наиболее быстрому и беспрепятственному проникновению ультразвуковой волны внутрь.
- Затем УЗИ-специалист медленно двигает датчик по поверхности брюшной стенки и озвучивает результаты наблюдений помощнику, который фиксирует их в заключении о проведении процедуры.
Процедура УЗИ брюшной аорты и ее ветвей длится приблизительно 15-20 минут. После окончания исследования можно сразу вернуться к привычному режиму дня и особенностям питания. Ультразвуковое исследование может осуществляться следующими методами:
- дуплексное ультразвуковое сканирование (УЗДС);
- допплеровское цветное сканирование (ЦДК);
- ультразвуковая допплерография (УЗДГ).
Последняя методика УЗИ сосудов брюшной аорты основана на эффекте Доплера, который характеризуется изучением изменений, которые происходят при отражении звуковой волны от кровяных телец. Данная методика называется также УЗДГ и применяется для первичного обследования, поскольку позволяет определить только общие характеристики состояния этого сосуда в брюшном отделе и, второстепенно, параметры кровотока в нем. Специалист УЗИ получает графические изображения с высоким разрешением. Информация поступает на приборную панель специального УЗИ аппарата. По этим изображениям можно провести необходимые исследования.
Показания
УЗДГ аорты и ее ветвей назначают в следующих ситуациях:
- при сильных головных болях неясного происхождения;
- часто возникающие головокружения и случаи потери сознания;
- если пациент жалуется на чувство пульсации или распирания в затылке или висках, возникающих постоянно;
- мелькание мушек перед глазами при резкой смене положения тела или повороте головы;
- если пациент жалуется на снижение памяти и внимания;
- больным с измененным артериальным давлением: высоким или низким;
- имеющим в анамнезе случаи острого нарушения кровообращения, это может быть перенесенный инсульт, транзиторные атаки и другие проявления патологии;
- проявление эпилептических припадков впервые или в качестве оценки состояния при поставленном диагнозе.
Показанием к УЗИ сосудов брюшной полости также является пожилой возраст, особенно у людей, злоупотребляющих табачными изделиями или имеющих профессиональные вредности по группе сердечно-сосудистых заболеваний.
Норма УЗИ брюшного отдела аорты
Во время проведения исследования брюшную аорту изучают в поперечном срезе. Это дает специалисту возможность оценить числовые характеристики данного сосуда на соответствие показателям нормы. Значение берут по наибольшему внутреннему диаметру аорты в поперечном срезе. В норме у взрослых людей оно не должно быть более 3 сантиметров. Для подвздошных ветвей такой показатель несколько ниже и составляет максимально 1,5 сантиметра. Если во время проведения исследования специалист получил показатели меньше вышеуказанных, то такую патологию, как аневризма аорты, исключают. Если же значения больше норм, диагноз подтверждается.
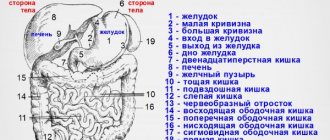
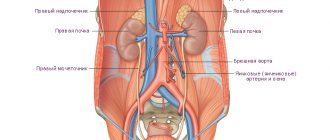
Анатомия и физиологические особенности брюшной аорты
Брюшной аортой называется полый сосуд для кровотока. Он расположен вдоль позвоночника, немного левее середины. Брюшная аорта – это продолжение грудной. Ее величина зависит от возраста, размеров тела. С другой стороны аорты находится полая вена. Это расположение кровеносных артерий обязательно учитывается при диагностике, во избежание путаницы.
Черным стволом называется верхняя ветвь аорты. Делится на печеночную и селезеночную артерии. Они хорошо просматриваются во время сканирования. От верхней ветви аорты отходит и желудочная артерия. Она на изображении не визуализируется.
От чревного ствола очень редко отходит более трех ответвлений. Иногда он начинается одновременно с брыжеечной артерией. Висцеральная аортальная часть снабжает кровью все отделы кишечника и брюшную полость. Также имеется коллатеральная сеть кровоснабжения.
Расшифровка результатов исследования
При проведении ультразвуковых исследований брюшного отдела аорты доктор изучает данный сосуд по всей длине. Главной аномалией при этом является любое увеличение его в диаметре. Результатом исследования считается расшифровка УЗИ брюшной зоны аорты. Ее качество зависит, как правило, от квалификации и опытности специалиста. На основе расшифровки определяются следующие патологии:
- атеросклероз, развитие которого является следствием поражения сосудистых стенок холестерином и его накопления на них в виде бляшек;
- стеноз чревного ствола, при котором наблюдается слишком узкий диаметр основных ветвей аорты;
- аневризма, представляющая собой патологию, основным признаком которой является увеличение диаметра сосуда;
- окклюзия – выраженное сужение просвета аорты до состояния абсолютной непроходимости;
- извилистость аортальной дуги, которая обусловлена наследственными факторами и проявляется в виде удлинений, извитости, перегибов и петлеобразованием сосуда.
Что покажет УЗДГ брюшной аорты
Дуплексное сканирование брюшной аорты и её ветвей позволяет оценить кровоток организма, а также определить очаги патологии, препятствующие нормальному питанию органов.
- Облитерирующий атеросклероз – это заболевание системного характера, при котором свойственно образование холестериновых бляшек на стенках сосудов.
- Аневризма представляет собой расширение стенок в крупных сосудах, сопровождающееся её истончением, что является угрозой для жизни больного.
- УЗИ чревного ствола определяет его стеноз, приводящий к нарушению кровоснабжения печени и желудка.
- Окклюзия – это закупорка сосуда атеросклеротической бляшкой, определяется при дуплексном сканировании аорты.
- Тромбоз на УЗИ брюшного отдела аорты определяется как частичная закупорка сосуда тромбом, которая при дальнейшем развитии приводит к окклюзии.
- Врожденные аномалии строения брюшной аорты могут выражаться в удлинении и сужении, а также патологическом разветвление сосудистой сети. Данная патология снижает уровень питания органа из-за затруднения кровотока.
- Расслоение аневризмы диагностируется при процессе, локализованном в среднем слое сосуда, без поражения наружного и внутреннего, требует оперативного лечения.
При патологии сосудистой системы повышенная нагрузка может дать толчок к разрыву аорты, что ставит жизнь больного под угрозу, малейшее подозрение на подобные нарушения служит основанием к назначению УЗДГ ветвей дуги аорты.
Дуплексное сканирование аорты и ее ветвей позволяет определить степень опасности здоровью исследуемого при недостаточности аортального клапана. Визуализация процессов, происходящих в сосудистой сети в режиме реального времени, позволяет оценить состояние не только в покое, но и при нагрузке.
Аневризма аорты
На УЗИ аорты брюшной полости аневризму обнаруживают довольно часто.
Как уже было отмечено, аневризма — это значительное расширение участка аорты в диаметре, причем в отделе, расположенном низко по направлению к тазу. Повышенные показатели могут быть такими:
- 3-3,5 см – в данном случае пациенту необходимо регулярно приходить на обследования для контроля за патологическими явлениями;
- 4-5 см – при этом диаметре сосуда возможно развитие процесса ее расслоения в течение одного года;
- 5 см и более – при аневризмах таких размеров показано срочное оперативное вмешательство, поскольку существует большой риск разрыва патологического участка сосудистой стенки, в результате чего возникает выраженное брюшное кровотечение и летальный исход.
Ультрасонография органов брюшной полости
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
- Методика исследования
- Печень
- Желчный пузырь и желчевыводящие протоки
- Поджелудочная железа
- Селезенка
- Пищевод, желудок, кишечник
- Почки и мочевой пузырь
- Сосуды брюшной полости
Методика исследования
Эхография органов брюшной полости проводится утром натощак после ночного голодания, однако в экстренных ситуациях исследование может быть выполнено в любое время. В большинстве случаев особой подготовки не требуется, хотя у тучных пациентов, больных с выраженным метеоризмом качественный осмотр может быть затруднен. Для уменьшения помех, обусловленных наличием газа в кишечнике, рекомендуется в течение 2-3 дней соблюдение диеты, бедной клетчаткой, исключение из пищи продуктов, усиливающих газообразование в кишечнике. Помимо этого показан прием карболена, ферментных препаратов (фестал, дигестал). Очистительную клизму ставить нет необходимости. При обследовании в экстренном порядке, а также после еды, необходимо помнить о возможности выявления в желудке или в кишечнике дополнительных включений, обусловленных наличием содержимого в их просвете.
Эхография проводится в положении больного лежа на спине, левом и правом боку, сидя или стоя, при этом желательно придерживаться следующей последовательности: обследование начинают с верхней части живота продольными срезами. Транcдьюсер располагают в эпигастрии по срединной линии. В этой позиции визуализируются левая доля печени и за ней брюшная аорта. Затем транедьюсер смещают влево, осматривая оставшуюся часть левой доли. После этого датчик последовательно перемещают в обратную сторону, вдоль правого подреберья до передней аксилярной линии. При этом визуализируются переход левой доли в правую, область круглой связки печени, хвостатая и квадратная доли, нижняя полая вена, правая доля печени, вены печени, портальная вена, желчный пузырь, правая почка. Затем продольные срезы повторяют, перемещая датчик вновь влево до срединной линии. После этого проводят сканирование в поперечной плоскости: транcдьюсер устанавливают на уровне мечевидного отростка и производят последовательные срезы, перемещая его до пупка и обратно. В этом случае визуализируются левая доля печени, желудок, поджелудочная железа, аорта, нижняя полая вена, чревный ствол, верхняя брыжеечная артерия, селезеночная вена.
Схема 1. Алгоритм проведения ультразвукового исследования органов брюшной полости (продольное сканирование): а) — сканирование от средней линии живота влево; б) — сканирование от левой передней аксилярной линии к правой передней аксилярной линии; в) — сканирование от правой передней аксилярной к средней линии.
Исследование осуществляют без задержки дыхания. В результате проведенного сканирования в 2-х плоскостях получают общее представление о топографии органов верхнего этажа брюшной полости и выявляют грубые отклонения от нормы (схемы 1, 2).
Схема 2.
Алгоритм проведения ультразвукового исследования органов брюшной полости (поперечное сканирование): а) — сканирование от мечевидного отростка до пупка; б) — сканирование от пупка в краниальном направлении.
Затем приступают к детальному изучению органов при задержке дыхания на высоте глубокого вдоха. Обследуя печень и желчный пузырь, трансдьюсер устанавливают параллельно правой реберной дуге и небольшими его наклонами, просматривают всю печень и желчный пузырь. При выраженном метеоризме возможно проведение исследования через межреберные промежутки справа в положениии больного на левом боку, что позволит избежать помех, обусловленных раздутыми петлями кишок. Эхографию поджелудочной железы начинают с поперечных срезов, переходя в последующем к сканированию в продольной плоскости. Селезенку осматривают в положении больного на правом боку, располагая трансдьюсер перпендикулярно реберной дуге.
Для обследования желудочно-кишечного тракта проводят вначале продольные срезы по всему животу слева направо и обратно, затем поперечные сверху вниз и обратно. И желудок, и кишечник должны быть осмотрены в поперечной и продольной плоскостях.
Ультразвуковое исследование почек осуществляют как со стороны спины (поперечные и продольные сечения), так и с передней (лежа на спине) и боковых (лежа на правом и левом боку) поверхностей живота, лучше при задержке дыхания в фазе глубокого вдоха. Для выявления подвижности или опущения почек эхографию производят в положении пациента сидя или стоя.
Предложенного алгоритма проведения ультразвукового исследования органов брюшной полости и почек необходимо придерживаться во всех случаях, поскольку лишь системный анализ получаемых эхограмм позволяет провести полноценное исследование, избежать возможных ошибок, получить необходимую информацию. Следует помнить, что качество обследования, в первую очередь, зависит от внимания врача, а поспешный осмотр недопустим.
Печень
Ультразвуковое исследование печени можно проводить в любое время без предварительной подготовки. Обследование проводится, как правило, в трех плоскостях (продольной, поперечной и косой) со стороны правого подреберья и эпигастрия. При этом необходимо оценить расположение, форму, контуры, размеры, структуру и эхогенность паренхимы, сосудистый рисунок в целом и конкретные сосуды, протоковую систему, влияние окружающих органов на состояние изображения печени. Точность диагностики выявляемых изменений возрастает при динамическом наблюдении (схема 3).
Схема 3.
Положения датчика при сканировании печени: 1-3 — субкостальное сканирование 4 — продольное сканирование 5 — поперечное сканирование 6-7 — интеркостальное.
В норме большая часть печени располагается справа от позвоночника, а меньшая — слева от него и доходит до левой парастернальной линии. Контуры печени ровные, она имеет четкое очертание, капсула хорошо просматривается в виде гиперэхогенной структуры, окружающей ее паренхиму (за исключением участков, прилежащих к диафрагме, где капсула не дифференцируется от последней). В норме нижний край печени не выступает из-под реберной дуги. Общепринятыми являются измерение косого вертикального размера правой доли (не превышает 13-15 см) и толщины левой доли (до 5 см). Структура неизмененной печени представлена мелкозернистым изображением, состоящим из множества мелких точечных и линейных структур, равномерно расположенных по всей площади полученного среза. По эхогенности паренхима нормальной печени сопоставима или несколько выше эхогенности коркового вещества почки (при отсутствии ее патологии). Эхография позволяет дифференцировать различные трубчатые структуры, находящиеся в печени.
Отличительным признаком печеночных вен является их радиальное расположение (от периферии к стенок, возможность проследить ход мелких ветвей (до 1 мм в диаметре) до периферии органа. Портальная вена образуется в результате слияния верхнебрыжеечной и селезеночной вен. Лучше всего она видна при косом сканировании через правое подреберье и визуализи-руется в виде трубчатой структуры, имеющей четкие стенки. Ее можно проследить от места образования до впадения в ворота печени, где она разделяется на левую и правую ветви. В норме диаметр воротной вены не превышает 13-15 мм. Печеночная артерия визуализируется в области ворот печени как трубчатая структура небольшого диаметра (до 4-6 мм) с высокоэхогенными стенками. Внутрипеченочные желчные протоки в норме могут быть визуализированы только начиная с долевых. Они также имеют высокоэхогенные стенки и малый диаметр (не более 1 мм).
Результаты исследований
Рис. 1.
Эхографическая картина нормальных левой и правой долей печени.
Рис. 2.
Один из вариантов эхограммы нормальной паренхимы печени.
Рис. 3.
Эхографическая картина изображения долевого печеночного протока.
Рис. 4.
Эхограмма правой доли печени при ее увеличении: Liver — печень, Kidney — почка.
Рис. 5.
Эхографическая картина жировой инфильтрации печени — повышение эхогенности паренхимы с эффектом ослабления в глубоких отделах печени.
Рис. 6.
Эхографическая картина очаговой формы жировой инфильтрации (отмечена стрелками).
Рис. 7.
Эхографическая картина одного из вариантов декомпенсированного цирроза печени: 1 — асцит, 2 — желчный пузырь, 3 — печень.
Рис. 8.
Эхографическая картина порто-кавальных анастомозов в воротах печени: 1 — печень, 2 — желчный пузырь, 3 — порто-кавальные анастомозы, 4 — киста печени.
Рис. 9.
Эхографическая картина одного из вариантов изображения капиллярной гемангиомы левой доли печени.
Рис. 10.
Эхографическая картина простой салитарной кисты правой доли печени (отмечена маркерами).
Рис. 11.
Эхографическая картина поликистоза печени.
Рис. 12.
Эхографическая картина мелког кальцината печени (отмечен стрелкой).
Рис. 13.
Эхографическая картина множественного метастатического поражения печени: M — метастазы.
Желчный пузырь и желчевыводящие протоки
Эхографию желчного пузыря и желчевыводящих протоков проводят обязательно натощак, не ранее чем через 8-12 часов после приема пищи. Это необходимо для достаточного заполнения пузыря желчью. Больного обследуют в трех позициях — в положении на спине, на левом боку, стоя, на высоте глубокого вдоха. В норме желчный пузырь расположен на дорсальной поверхности печени, в нем различают дно, тело и шейку, которая переходит в пузырный проток. При продольном сканировании желчный пузырь лоцируется как эхонегативное овальное, удлиненное или грушевидное образование, длиной от 4 до 9,5 см, шириной до 3-3,5 см, с тонкими (до 1,5-2 мм) стенками. В норме содержимое пузыря однородное, гомогенное (схема 4).
Схема 4.
Положение датчика при сканировании желчного пузыря. 1,3 — в положении на спине; 2,4 — в положении на левом боку.
Внутрипеченочные желчные протоки идут параллельно ветвям воротной вены, располагаясь вентрально от них. Мелкие желчные протоки (в норме практически не видны) соединяются в более крупные по направлению ворот печени, образуя правый и левый печеночные протоки, сливающиеся в воротах печени в общий печеночный проток (в норме диаметр его не превышает 4-5 мм).
Схема 5.
Анатомия желчного пузыря и желчевывадящих протоков.
Последний, соединяясь с пузырным протоком, образует общий желчный проток (в норме его диаметр не превышает 7 мм), который открывается в 12-перстную кишку. Протоки имеют ровные, четкие стенки, просвет свободен от эхосигналов (схема 5).
Результаты исследований
Рис. 14.
Эхографическая картина нормального желчного пузыря.
Рис. 15.
Эхографическая картина деформированного желчного пузыря.
Рис. 16.
Эхографическая картина холестероза желчного пузыря (холестериновые полипы отмечены стрелками).
Рис. 17.
Эхографическая картина замазкообразной желчи в полости желчного пузыря, напоминающая солидное образование (отмечено стрелкой).
Рис. 18.
Эхографическая картина одного из вариантов желчно-каменной болезни — множественные мелкие (1-2 мм) плавающие конкременты в полости желчного пузыря.
Рис. 19.
Эхографическая картина одного из вариантов желчно-каменной болезни (два «мягких» холестериновых конкремента отмечены стрелками).
Рис. 20.
Эхографическая картина одного из вариантов желчно-каменной болезни — конкремент размером 1,9 см, дающий за собой акустическую тень.
Рис. 21.
Эхографическая картина одного из вариантов желчно-каменной болезни — отключенный желчный пузырь. В области проекции желчного пузыря визуализируется конгломерат плотных эхо-структур (отмечен стрелкой), дающий за собой акустическую тень.
Рис. 22.
Эхографическая картина одного из вариантов изображения желчного пузыря при обострении хронического холецистита (утолщение и слоистость стенки).
Рис. 23.
Один из вариантов осложненного течения послеоперационного периода — инфильтрат (обведен курсором) в области ложа желчного пузыря после его удаления.
Рис. 24.
Один из вариантов осложнения операции холецистэктомии — в культе желчного пузыря (отмечена стрелками) визуализируется мелкий конкремент, дающий акустическую тень.
Рис. 25.
Эхографическая картина холедохолитиаза (конкремент, дающий акустическую тень, отмечен стрелкой).
Рис. 26.
Эхографическая картина расширенного холедоха (диаметр 21 мм) после операции холецистэкомии: 1 — холедох, 2 — желудок, 3 — расширенный вирсунгов проток, 4 — портальная вена, 5 — верхняя брыжеечная артерия, 6 — аорта.
Поджелудочная железа
Эхографию поджелудочной железы проводят на высоте форсированного вдоха или при надутом животе, когда левая доля печени значительно опускается в брюшную полость, являясь хорошей средой для проведения ультразвука. В некоторых случаях для лучшей визуализации железы можно рекомендовать больному выпить маленькими глотками 300-500 мл теплой дегазированной воды, создавая тем самым акустическое окно.
Исследуя поджелудочную железу, сначала проводят поперечное, а затем продольное сканирование. Поперечное сканирование осуществляют приблизительно под углом 10-20° вдоль условной линии, проведенной от ворот правой почки до ворот селезенки или верхнего полюса левой почки, путем последовательного смещения трансдьюсера от мечевидного отростка по направлению к пупку. Продольное сканирование производят, последовательно перемещая датчик от правой срединноключичной линии до левой передней аксилярной. Основные анатомические ориентиры для выявления поджелудочной железы: селезеночная вена, расположенная под нижним краем железы, верхняя брыжеечная артерия — округлое анэхогенное образование ниже вены, а еще ниже и левее — округлое анэхогенное образование — аорта, а правее и ниже — анэхогенное овальное образование — нижняя полая вена (схема 6).
Схема 6.
Положения датчика при сканировании поджелудочной железы: а) — поперечное сканирование; б) — продольное сканирование.
По своей эхогенности поджелудочная железа либо приближается к внутренней структуре печени, либо слегка превосходит ее. Паренхима железы в большинстве случаев является гомогенной, однако в некоторых случаях может быть мелкозернистой. С возрастом и у тучных людей эхогенность железы постепенно повышается. Определение размеров железы имеет первостепенное значение для диагностики ее различных заболеваний. Толщина, т.е. передне-задний размер головки составляет 2,5-3,0 см, тела -1.5-1,7 см и хвоста до 2,0 см. В норме может быть визуализирован и вирсунгов проток, его диаметр в теле железы у здоровых лиц не превышает 1 мм, а в головке — 2 мм.
Результаты исследований
Рис. 27.
Один из вариантов эхографического изображения анатомии и топографии нормальной поджелудочной железы: 1 — печень, 2 — головка, 3 — тело, 4 — хвост железы, 5 — портальная вена, 6 — селезеночная вена, 7 — верхняя брыжеечная артерия, 8 — нижняя полая вена, 9 — аорта.
Рис. 28.
Эхографическая картина псевдокисты поджелудочной железы: 1 — печень, 2 — желудок, 3 — киста.
Рис. 29.
Эхографическая картина опухоли поджелудочной железы: Hepar — печень, Pancreas — поджелудочная железа, Tumor — опухоль, V.p. — портальная вена, AMS — верхняя брыжеечная артерия, Aorta — аорта.
Селезенка
Эхографию селезенки лучше проводить на глубине высокого вдоха в положении больного на правом боку. Наружная ее поверхность слегка выпуклая, внутренняя — слегка вогнута, при этом она имеет вид полумесяца, длинная ось которого направлена сверху вниз и вперед. Иногда селезенка прикрыта легкими и не визуализируется. В этом случае предлагается исследование через межреберные промежутки слева, при котором полученное УЗ-изображение сходно с изображением органа по длинной оси. На внутренней поверхности селезенки визуализируются ее ворота — место вхождения в паренхиму артерии и вены. Паренхима селезенки имеет вид однородного образования, имеющего мелкозернистое внутреннее строение, эхогенность ее существенно ниже эхогенности печени и несколько выше паренхимы почки. В норме длина селезенки не превышает 11-12 см, толщина — 4-5 см, площадь — 50 кв.см. Диаметр селезеночной вены в области ворот составляет 5-7 мм (схема 7).
Схема 7.
Положение датчика при сканировании селезенки: 1-2 — поперечное сканирование; 3 — продольное сканирование.
Результаты исследований
Рис. 30.
Эхографическая картина нормальной селезенки.
Рис. 31.
Эхографическая картина добавочной селезенки.
Рис. 32.
Эхографическая картина увеличенной при циррозе печени селезенки (1), расширенных селезеночной (2) и желудочной (3) вен.
Рис. 33.
Эхографическая картина кисты селезенки: С — селезенка, К — киста, С.В. — селезеночная вена.
Рис. 34.
Эхографическая картина инфаркта селезенки (отмечен стрелкой).
Пищевод, желудок, кишечник
Эхографию пищевода и желудка проводят натощак, а кишечника лучше после дефекации. Положение больного может быть различным и выбирается с учетом возможной локализации патологического процесса и лучшей его визуализации. На сагиттальном сечении, проходящем через пищеводное отверстие диафрагмы (транедьюсер устанавливается в эпигастрии под мечевидным отростком) нормальный пищевод лоцируется как трубчатая структура, образованная двумя анэхогенными полосками, соответствующими передней и задней стенкам пищевода, и заключенной между ними гиперэхогенной центральной зоной, соответствующей его слизистой оболочке. Диаметр пищевода измеряется от его передней до задней стенки (наружно-наружный размер) по плоскости, перпендикулярной оси пищевода, и не превышает в норме 10,5 мм. Длина брюшного отдела пищевода составляет у здоровых лиц 15-20 мм.
Ультразвуковое исследование желудка проводят в эпигастрии в продольном и поперечном сечениях. Толщина стенки желудка в норме составляет 3-7 мм, в ряде случаев удается визуализировать 5 слоев его стенки (первый — эхогенный, соответствует слизистой; второй — анэхогенный — мышечной пластине слизистой; третий — эхогенный — подслизистой; четвертый — анэхогенный — мышечной и пятый — эхогенный — серозной оболочкам) и проследить перистальтические сокращения.
Эхографическая картина тонкого и толстого кишечника во многом схожа, толщина стенок и того и другого в норме составляет 2- 5 мм, зависит от перистальтики и степени растяжения. Основным ультразвуковым признаком поражения желудка или кишечника является утолщение их стенок, появление так называемого симптома псевдопочки (поражения полого органа).
Результаты исследований
Рис. 35.
Эхографическая картина неизмененного брюшного отдела пищевода: 1 — печень, 2 — брюшной отдел пищевода, 3 — сердце, 4 — диафрагма.
Рис. 36.
Эхографическая картина гиперсекции желудка, видны 5 слоев стенки: St. — желудок, G.B. — желчный пузырь.
Рис. 37.
Эхографическая картина одного из вариантов тела желудка и метастатического поражения печени: 1 — утолщенная до 17 мм стенка желудка, 2 — печень, 3 — метастаз.
Рис. 38.
Эхографическая картина рака толстой кишки и метастатического поражения печени: М — метастазы, ТК — утолщенная стенка кишки.
Почки и мочевой пузырь
Поскольку верхний сегмент почек закрыт ребрами, для уменьшения обусловленных ими помех эхографию осуществляют со стороны спины (передней и боковых поверхностей живота) при задержке дыхания в фазе глубокого вдоха. При высоком расположе-нии почек, а также для определения их подвижности сканирование проводят в вертикальном положении больного. Для определения положения почек первоначально производят серию поперечных сканирований (со стороны спины в положении лежа на животе), последовательно перемещая трансдьюсер от нижнего полюса к верхнему. Продольное сканирование осуществляют, смещая датчик от наружной поверхности почек к внутренней. Чтобы получить более точное представление о состоянии паренхимы, размерах лоханок и определить сосуды, исследование проводят также со стороны передней поверхности живота. На продольных сечениях почка визуализируется в виде удлиненно-овальной, а на поперечных — овоидной формы образования, четко дифференцируемого от окружающих тканей. В норме длина почки составляет 7,5-12,0 см, ширина — 4,5-6,5 см, а различие в длине обеих почек не превышает 1,5- 2,0 см (схема 8).
Схема 8.
Положение датчика при сканировании почек: 1 — продольное сканирование; 2 — поперечное сканирование.
Паренхима почки имеет очень нежную, почти анэхогенную внутреннюю структуру. Между капсулой почки и чашечно-лоханочной системой, особенно у лиц молодого и среднего возраста, можно видеть множественные почти округлой формы эхонегативные образования, представляющие собой пирамиды. Диаметр пирамид колеблется от 0,5 до 0,9 см. Чашечный комплекс выявляется как образование повышенной эхогенности, расположенное в центре почки. В норме отношение паренхимы почки к чашечному комплексу составляет приблизительно 2:1.
Исследование мочевого пузыря выполняют со стороны передней брюшной стенки. Необходимым условием является хорошее его наполнение, так как пустой мочевой пузырь эхографически не определяется. При этом чем больше жидкости в пузыре, тем более надежными будут результаты. В норме неизмененный мочевой пузырь на поперечных срезах визуализируется как эхонегативное бочковидное образование, а на продольных — как эхо-негативное образование овоидной формы, четко очерченное, с ровной и гладкой поверхностью, свободное от внутренних структур.
Результаты исследований
Рис. 39.
Эхографическая картина нормальных правой (R.K.) и левой (L.K.) почек.
Рис. 40.
Эхографическая картина простой неосложненной кисты (K) левой почки.
Рис. 41.
Эхографическая картина поликистоза почек (левая почка обведена курсором).
Рис. 42.
Эхографическая картина левой и правой почек с мелкими ангиомиолипомами в паренхиме.
Рис. 43.
Эхографическая картина почки с конкрементом в шейке чашечки с явлениями ее обструкции и гидрокаликозом (стрелка).
Рис. 44.
Эхографическая картина почки с конкрементом в лоханке: 1 — почка, 2 — конкремент, 3 — акустическая тень.
Рис. 45.
Эхографическая картина почки с дилатированной лоханкой (указана стрелками).
Рис. 46.
Эхографическая картина почки с дилатацией лоханки и проксимального отдела мочеточника: 1 — мочевой пузырь, 2 — мочеточник, 3 — почка, 4 — лоханка.
Рис. 47.
Эхографическая картина нормального мочевого пузыря (выброс струи мочи из устья левого мочеточника обозначен стрелкой).
Рис. 48.
Эхографическая картина дивертикула мочевого пузыря: 1 — мочевой пузырь, 2 — дивертикул.
Сосуды брюшной полости
Эхографию сосудов брюшной полости проводят через переднюю брюшную стенку на высоте глубокого вдоха и при свободном дыхании. Ультразвуковое исследование позволяет легко лоцировать большинство магистральных сосудов: аорту, чревный ствол, верхнюю брыжеечную, печеночную и селезеночную артерии, нижнюю полую, воротную, селезеночную, верхнюю брыжеечную и правую почечную вены. Их визуализация имеет важное значение, поскольку магистральные сосуды — это своеобразная «дорожная карта», использование которой позволяет определить местоположение органов и других анатомических образований брюшной полости, в некоторых случаях правильно оценить выраженность патологического процесса в органе, а также диагностировать различные повреждения и заболевания сосудов.
На продольных сканограммах брюшной отдел аорты имеет вид пульсирующей трубчатой структуры, расположенной чуть левее или над позвоночником, несколько сужающейся в каудальном направлении, образованной двумя эхопозитивными линейными структурами с эхонегативной центральной зоной. Диаметр аорты в норме составляет 2,0-2,5 см. Нижняя полая вена имеет вид аналогичной трубчатой структуры с четко очерченными стенками, лоцируемой несколько правее позвоночника, наибольший диаметр, изменяющийся при натуживании (!), не превышает в норме 2,5 см.
Результаты исследований
Рис. 49.
Эхографическая картина продольного сечения аорты (1), верхней брыжеечной (2) и чревной (3) артерий.
Рис. 50.
Эхографическая картина поперечного сечения аорты, чревной артерии и ее ветвей: 1 — аорта, 2 — чревная артерия, 3 — печеночная артерия, 4 — селезеночная артерия, 5 — портальная вена, 6 — нижняя полая вена, 7 — позвоночник.
Рис. 51.
Эхографическая картина брюшной аорты в области бифуркации (отмечена стрелкой).
Рис. 52.
Эхографическая картина аневризмы брюшной аорты: 1 — просвет аорты, 2 — тромботические массы заполняющие аневризму, 3 — участок реканализации.
Рис. 53.
Эхографическая картина нижней полой вены (слева — при свободном дыхании, справа при натуживании).
Все исследования проводились с использованием УЗ-сканера SonoAce-5000 (Medison, Ю. Корея), оснащенного конвексным датчиком 3,5 МГц.
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Уплотнение стенок аорты в брюшной зоне
Данный патологический процесс может развиваться на любом участке аортального столба – определенный участок, корень или вся ее длина. Кроме УЗИ, уплотнение стенок аорты обнаруживают также с помощью рентгенологических исследований. Эта патология является особенно опасной из всех. При повышенном давлении или высоких физических нагрузок существует вероятность расслоения стенок сосуда, в результате чего туда начинает затекать кровь и происходит разрыв аорты в брюшном отделе.
УЗИ при патологии чревного ствола
Часто люди испытывают в течение всей жизни боли в животе, диспепсию. Ходят на обследования ЖКТ, делают ФГДС кишечника (в том числе с контрастированием) и все это не дает результатов. Однако причина кроется в ишемических изменениях стенок пищеварительной системы из-за сдавливания чревного ствола аорты. В результате происходит недостаточное питание кровью селезенки, органов ЖКТ, поджелудочной, печени.
В них начинаются воспалительные процессы. В этом случае показано проведение УЗИ чревного ствола. Также такое же обследование показано при высоком артериальном давлении, когда из-за аневризмы рвется наружная сосудистая оболочка. Это вызывает сильное кровотечение, вплоть до летального исхода. Поэтому УЗИ чревного ствола назначается при малейшем подозрении на аневризму.
Атеросклероз аорты
При помощи УЗИ брюшной аорты выявляется характер кровотока в ней и возможные ее патологии. При повышенном уровне холестерина в организме на стенках артерий формируются бляшки, которые препятствуют правильному кровоснабжению тканей. Данный патологический процесс имеет название атеросклерозом дуги аорты. Его основная опасность заключается в том, что на ранних этапах формирования симптомы болезни практически отсутствуют. Только посредством УЗИ-диагностики можно выявить присутствие атеросклеротических бляшек, даже небольших размеров. Наряду с этим исследование при подозрении на данное заболевание назначают и другие, такие как:
- рентгенография;
- допплерография вен нижних конечностей;
- анализ крови на уровень холестерина.
Виды УЗИ брюшной аорты и ее ветвей
Способы диагностирования грудной аорты
УЗИ сосудов – это процедура, при которой звуковые волны воздействуют на движущиеся элементы, в результате чего усиливаются. УЗИ сосудов называют допплерографией в честь ученого, который открыл этот метод. УЗГД более информативно, чем УЗИ, предназначено также для изучения лимфатической системы. Существует несколько видов:
- УЗДГ. Первичная методика исследования сосудов организма, которая позволяет определить проходимость кровеносной системы по характеру кровотока. Метод дает общее представление о состоянии системы, однако не дает точные сведения о нарушении в определенных частях вен и артерий.
- УЗДС, или дуплексное сканирование. Точное исследование, которое стало результатом усовершенствования предыдущей технологии. Позволяет выявить место нарушения в сосуде, дает представление о ширине его просвета, контурах. С помощью УЗДС выявляют атеросклероз, воспаление, аневризмы брюшной аорты, тромбы, а также устанавливают скорость кровотока.
- Триплексное сканирование. Цветное дуплексное картирование – еще более современная методика, чем УЗДС. С ее помощью можно изучить все параметры сосудов, а также получить цветное изображение – красных артерий и синих вен.
Современные модели аппаратов, предназначенных для УЗИ, способны выполнять любой вид обследования. В ходе диагностики всегда можно перейти в дополнительный режим.