Мазок на флору влагалища на сегодняшний день является одним из самых распространенных анализов, который проводится прямо в гинекологическом кабинете. Любая женщина, ожидающая ребенка, сталкивалась с этим исследованием и до беременности. В новом же положении мазок на флору при беременности приобретает большее значение. В это время следует уделить этому анализу большее внимание и разобраться, что означают его результаты.
Мазок на флору у женщин
Лейкоциты – это белые кровяные клетки, основная функция которых заключается в защите организма от патогенных агентов (внутренних и внешних). При проникновении инфекции лейкоциты начинают активно размножаться, поглощая чужеродные клетки и блокируя распространение инфекции.
По тому, сколько лейкоцитов в гинекологическом мазке на флору, специалист оценивает состояние мочеполовой системы женщины.
Показания для сдачи анализа
Мазок на флору является стандартным анализом, который проводит врач-гинеколог при осмотре половых органов женщины. Процедура подразумевает взятие небольшого количества биоматериала из влагалища, уретры и шейки матки. Анализ назначают в следующих ситуациях:
- наличие жалоб на дискомфорт в области промежности, нетипичные выделения из влагалища, неприятный запах выделений;
- профилактическое обследование;
- после курса лечения мочеполовых инфекций;
- для контроля эффективности текущей терапии;
- перед проведением процедур или операции в области половых органов;
- планирование зачатия и беременность;
- смена полового партнера или выявление у него урогенитальной инфекции.
Во время беременности мазок на флору сдают в соответствии с медицинским планом обследования беременной. Однако внеочередной анализ нужно сдать при наличии:
- дискомфорта и зуда в паховой области;
- боли в нижней части живота;
- болевых ощущений при мочеиспускании;
- нехарактерного вида, запаха и консистенции выделений;
- дискомфорта во время секса.
Подготовка к анализу, частота сдачи
До беременности мазок на флору нужно сдавать в середине менструального цикла (примерно между 10 и 20-м днем). После зачатия анализ берут в любой день месяца. При подготовке к исследованию необходимо соблюдать следующие требования:
- за 48 часов до взятия биоматериала отказаться от половых контактов и не спринцеваться;
- в течение 24 часов до исследования не пользоваться вагинальными суппозиториями, таблетками, кремами и смазками;
- воздержаться от мочеиспусканий за 2-3 часа до забора биоматериала;
- в день взятия мазка гигиенические процедуры проводить без использования мыла и других средств гигиены.
Периодичность сдачи анализа до беременности зависит непосредственно от состояния здоровья женщины. Если ее ничего не беспокоит, мазок рекомендуют делать 1 раз в 6 месяцев. В период вынашивания малыша частота сдачи также зависит от медицинских показателей беременной. Здоровой женщине анализ назначают трижды: при постановке на учет, в 30 недель и после 36 недели (по решению врача).
Расшифровка и показатели нормы
Мазок оценивается по следующим показателям: количество лейкоцитов, клеток эпителия, слизи, наличие ключевых клеток, дрожжевых грибков, гонококков, трихомонад и пр. Специалист делает расшифровку на основании медицинских норм содержания каждого элемента в материале. В зависимости от установленных количественных показателей ставится предварительный диагноз.
Много лейкоцитов указывает на наличие в половых путях воспалительного процесса или инфекции. Малое содержание лейкоцитов наблюдается при сбоях гормональной системы и у женщин, которые длительное время не имели половых отношений.
Повышенное содержание слизи также говорит о воспалении или инфицировании. Дрожжи и другая патогенная микрофлора появляются при мочеполовых заболеваниях. Незначительное количество грамположительных палочек, палочек Додерлейна и лактобацилл наблюдается при нарушении внутренней флоры во влагалище. В таблице представлены нормы лейкоцитов и других показателей мазка на флору.
Когда следует проверить микрофлору?
На ранних сроках беременности женщине важно следить за сигналами организма. Обратиться за медицинской консультацией необходимо если:
- Появился зуд в области половых органов.
- Выделения из влагалища стали обильными и имеют творожистую консистенцию.
- После мочеиспускания появляется жжение.
- Выделения имеют резкий неприятный запах.
- Периодически возникают тянущие боли внизу живота.
Перечисленные симптомы говорят о развитии воспалительного процесса и необходимости срочного лечения. Мазок на флору помогает определить тип возбудителя, но в некоторых случаях инфекция может быть скрытая. В этом случае необходимо сдать дополнительные анализы.
Как при беременности уменьшить в мазке лейкоциты: лечение
Нормализация уровня лейкоцитов напрямую связана с устранением проблемы, вызвавшей подобное состояние. По результатам оценки симптоматики, а также полученным данным дополнительных обследований, врач определяет причину увеличенного количества лейкоцитов в мазке при беременности и схему необходимой терапии
Важно помнить, что самостоятельное назначение препаратов категорически недопустимо
Медикаментозное лечение лейкоцитов в мазке при беременности
Если выявлено заболевание, то одного лечения «травками» будет недостаточно. Комплексный подход к устранению недуга включает как местную, так и общую терапию.
- Антибактериальная терапия назначается, но лишь при наличии абсолютных показаний. Так, например, при обнаружении гонореи, уреаплазмы или сифилиса нередко препаратами выбора становятся Цефтриаксон, Азитромицин, Эритромицин.
- Лечение генитального герпеса назначается не всегда. Но в случаях, когда врач видит целесообразность проведения терапии, может применяться мазь Зовиракс.
- В случаях выявления кандидоза возможно лечение такими препаратами как Пимафуцин, Полижинакс, Ливарол, Клотримазол, Тержинан (последние 3 средства запрещены к использованию в первом триместре ожидания малыша)
- Для обработки половых органов могут также применяться растворы перманганата калия, мирамистина, хлоргексидина, хлорофиллипта.
Методы народной терапии от лейкоцитов при беременности
Если серьезных отклонений не обнаружено, женщина может обратиться к средствам народной медицины. Но даже в таком случае необходима предварительная консультация у доктора.
- Отвары трав помогут нормализовать влагалищную микрофлору. Для этих целей подойдут листья зверобоя, ромашка, алоэ, кора дуба или красный корень. Для проведения процедуры необходимо подготовьте теплую сидячую ванну с целебным отваром. Хорошим эффектом также обладают шалфей, мать-и-мачеха, календула.
- Свечи с облепиховым маслом. 10 г масла с мешайте с пчелиным воском. Растопите полученный состав на водяной бане, параллельно вмешивая 3 г сосновой смолы Полученную массу разлейте в формы (будущих суппозиториев) и охладите. Свечи вставлять вагинально по 1 перед сном.
- Необходимо наладить питание, насытив рацион кисломолочными и белковыми продуктами.
- До полного исцеления рекомендован воздержание от интимных отношений.
Не стоит излишне волноваться, если после проведения анализа обнаружено большое количество лейкоцитов в мазке при беременности. Дополнительные анализы и обследования помогут установить точную причину нарушений и эффективно справиться с ними.
Мазки на бак посев и ПЦР
Бак посев при беременности может браться из цервикального канала или непосредственно из шейки матки. Суть проведения процедуры бак посев мазка позволяет выявить количественный показатель бактерий, что присутствуют в половой системе женщины, и определить условно патогенную флору – виды патогенов. Результат бакпосева указывает на наличие:
- кишечной палочки и энтерококков;
- дрожжевых грибков;
- стафилококка;
- протей;
- гонококка;
- трихомонады;
- гарднелы;
- лептрикса;
- цитробактер.
Результаты мазка данного типа также задают характер дальнейшему лечению, ведь лабораторный сотрудник сразу может провести тест для определения чувствительности того или оного организма к группе лекарственных препаратов. Данный способ исследования проводят, как правило, в процессе подготовки к беременности, а не для ее диагностирования. В составе микрофлоры нет явных маркеров, что могут выделяться при оплодотворении яйцеклетки.
Количество лейкоцитов в мазке при беременности
Лейкоциты — белые клетки крови — несут ответственность за защиту организма от различных инфекций (вирусов, бактерий, патогенных микроорганизмов). В идеале любая бактерия-нарушитель сразу уничтожается клетками-защитниками. Если возбудителей инфекции слишком много, появляется необходимость в увеличении количества лейкоцитов в месте поражения. При их устранении клетки крови разрушаются. Возникает воспалительная реакция, которая проявляется отеком, покраснением, повышением температуры.
При постановке на учет женщина проходит полное диагностическое обследование организма и посещает необходимых специалистов. Поскольку новое состояние затрагивает все органы, меняет гормональный фон и снижает иммунитет, возможно обострение хронических или развитие скрытых патологических процессов. На это укажет уровень лейкоцитов в мазке и в других анализах. Степени чистоты влагалищного мазка на флору распределяются следующим образом:
1 степень содержит 0-5 лейкоцитов, что говорит об отсутствии любого возбудителя инфекции.
2 степень допускает 5-10 лейкоцитов. Это количество указывает на минимальное присутствие патогенных микроорганизмов, которые не оказывают влияния на функции тканей и органов. Все остальные показатели (лактобактерии, эпителий, уровень слизи) не превышают показатели. Поэтому эта степень считается вариантом нормы.
3 степень насчитывает свыше 10 лейкоцитов (до 50). Мазок выявляет много эпителия и слизи.
4 степень — количество лейкоцитов не поддается счету и указывается термин «сплошь». Явно определяется патогенная микрофлора (трихомонады, гонококки), лактобактерии не выявляются.
При 3 и 4 степени определяют причину инфекции и при необходимости проводят лечение. Если не устранить воспалительный процесс, возможно проникновение бактерий в полость матки и заражение околоплодных вод и плода, что неминуемо приведет к выкидышу или к преждевременным родам.
Во время беременности организм активирует защитные механизмы, поэтому небольшое повышение количества лейкоцитов в мазке является допустимым (10-15 единиц в поле зрения). Но это не значит, что произошло какое-либо заражение. Под действием эстрогенов повышается кислотность влагалища, которая блокирует развитие патогенной флоры, привлекая небольшое количество лейкоцитов.
Инфекционный скрининг при беременности – показания к проведению
В норме, при беременности показано проведение:
- двукратного бак. посева из цервикального канала;
- трехкратного мазка при беременности;
- трехкратного анализа на сифилис (при постановке на учет, на тридцатой неделе и перед родами – за две-три недели);
- двукратного анализа на ВИЧ (при постановке на учет и на тридцатой неделе);
- анализа на ТОRCH при постановке на учет, а также анализы на гепатиты В и С (двукратно: при постановке на учет и в третьем триместре).
По показаниям, при предыдущем невынашивании беременности показано проведение:
- бактериологических, бактериоскопических мазков каждые 2-3 недели;
- вирусологического исследования мазков каждые 2-3 недели;
- ПЦР на микоплазмы, хламидии, уреаплазмы при наличии симптомов воспалительного процесса.
Норма белых телец в мазке у беременных
Количество лейкоцитов в мазке при беременности может варьироваться от 0 до 30 единиц (под микроскопом в поле зрения).
При этом допустимая норма белых клеток в мазке, взятом из влагалищного прохода, уретры и шейки матки, между собою отличается.
Таким образом, в анализе материала, взятого из вагины, число лейкоцитов не должно превышать 15 Ед, в мазке из уретры – 5 Ед. В анализе, взятом из цервикального канала, показатель уровня лейкоцитов может достигать 30 Ед.
Первый анализ на лейкоциты в мазке при беременности женщина должна сдать в 12 недель, повторный мазок назначают примерно в 30 недель.
Если у беременной пациентки есть жалобы на дискомфорт во влагалище, то мазок берут при обращении к врачу. Плановый завершающий мазок на лейкоциты назначается перед родами после 36 недель.
Таблица норм лейкоцитов по неделям беременности:
На основании приведенных показателей можно судить о состоянии здоровья беременной лишь поверхностно – установить точные причины повышения лейкоцитов в мазке врач может только по результатам дополнительных исследований.
Как уже упоминалось выше, у женщин, вынашивающих ребенка, происходит изменение влагалищной флоры и ослабляется иммунитет, что облегчает проникновение инфекций внутрь организма. По этой причине беременным следует более тщательно ухаживать за интимным местом.
Результат анализа мазка на влагалищную флору очень важен в период вынашивания ребенка, так как именно вагинальные инфекции провоцируют преждевременные роды и могут стать причиной планового прерывания беременности на позднем сроке.
Поэтому если беременную постоянно тревожит неясная боль внизу живота, зуд во влагалищном проходе, дискомфорт при мочеиспускании и нестандартные выделения, то с целью сохранения ребенка ей необходимо пройти ряд обследований, после которого будет выбрано направление лечения.
В третьем триместре беременности возрастает риск инфицирования влагалища, что равняется угрозе выкидыша.
По этой причине мазок на флору беременной женщине перед родами желательно сдавать дважды (в 30 и 36 недель).
Если в ходе обследования обнаружено значительное повышение лейкоцитов в мазке, то женщине назначают дополнительные анализы, ведь лейкоцитурия может быть признаком воспаления мочеполовой системы, которое на ранней стадии нередко протекает бессимптомно.
Виды мазков
При постановке на учет в женскую консультацию будущих мам интересует, какие мазки берут при беременности и действительно ли это необходимо. Следует сразу отметить, что обследование состояния здоровья женщины на раннем сроке беременности представляет особую важность для врача. Только диагностика покажет истинную картину и исключит угрозу прерывания беременности.
В гинекологической практике существует несколько типов мазков, показывающих состояние женского здоровья. Классифицируют их следующим образом:
- Мазок на флору – позволяет выявить дисбаланс хорошей и плохой влагалищной микрофлоры. Анализ показывает количество эритроцитов, лейкоцитов и отмершие клетки эпителия. По результатам оценивают степень чистоты мазка;
- Мазок на цитологию – необходим для диагностики изменения клеток шейки матки;
- Мазок на стерильность – назначается для определения состава микрофлоры влагалища, помогает увидеть отклонения в гормональном фоне;
- Мазок на скрытые инфекции – ПЦР-диагностика крайне важна в период беременности. Метод позволяет обнаружить инфекции, которые не определяет мазок на микрофлору.
Урогенитальные инфекции представляют серьезную опасность для жизни и нормального развития плода. Поэтому, получив от лечащего врача направление на диагностику скрытых инфекций, будущая мама не должна затягивать с прохождением обследования.
Лейкоциты в мазке — норма у женщин, таблица
В зависимости от того, сколько лейкоцитов обнаружено в вашем мазке, врач назначает лечение. В таблице приведены данные о том, какое их количество является нормой у женщин. Если же присутствуют отклонения, необходимо следовать всем рекомендациям врача для того, чтобы стабилизировать состояние микрофлоры.
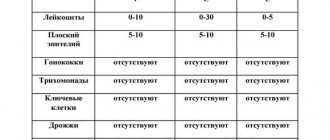
| Место сбора посева | Норма | Идеальный показатель |
| Влагалище | 0-10 | 10 |
| Уретра | 0-5 | 5 |
| Шейка матки | 0-30 | 15 |
class=”table-bordered”>
Однако в данной таблице не указана норма лейкоцитов в мазке у женщин по возрасту, а она может отличаться. Например, после 40-50 лет идеальный показатель уровня этих клеток во влагалище и уретре может измениться на две единицы, а в шейке матки — на одну. Такие отклонения возможны из-за того, что приближается менопауза, также с возрастом у женщин более вероятным становится наличие заболеваний половых органов в стадии ремиссии.
В данной таблице указана норма лейкоцитов в мазке у женщин после 40 лет:
| Место сбора посева | Норма |
| Влагалище | до 12 единиц |
| Уретра | до 7 единиц |
| Шейка матки | до 16 единиц |
class=”table-bordered”>
Норма лейкоцитов при беременности
Формирование в организме зародыша стимулирует запуск ряда процессов, которые должны протекать слаженно
Для этого важно, чтобы все эндокринные органы, которые и продуцируют гормоны, работали сбалансировано
Изменения в гормональном балансе провоцируют перемены в работе органов и систем женского организма, усиливается нагрузка на почки, изменяется микрофлора влагалища и, соответственно, количество лейкоцитов. Так, в количестве лейкоцитов в мазке у женщин возможны отклонения от нормы не только по возрасту, но и во время вынашивания ребенка (на 1-3 единицы).
Норма лейкоцитов в мазке перед месячными
Зачастую значительное изменение количества белых кровяных клеток перед менструацией (в 40 % случаев) связано с наличием в организме скрытых ИППП. Однако, у 1 % обследуемых такие перемены могут иметь естественный характер и не указывать на неполадки с половыми органами. В следующей таблице показана норма лейкоцитов в мазке у женщин перед месячными.
| Место сбора посева | Норма |
| Влагалище | 35-40 |
| Уретра | до 10 |
| Шейка матки | до 30 |
class=”table-bordered”>
Норма лейкоцитов в мазке после месячных
Если сдавать мазок на флору сразу же после месячных, можно заметить существенное отклонение в численности белых кровяных клеток от стандарта на 1-3 единицы, поскольку в первые 48-72 часа после менструации матка еще может не очиститься до конца.
Если во время ежемесячного кровотечения не придерживаться правил гигиены или неграмотно пользоваться тампонами, количество лейкоцитов может существенно увеличиться, однако эти показатели, как правило, нормализуются по истечении нескольких дней, если гигиену наладить.
Важно! Частое использование тампонов и пренебрежение правилами подмывания во время менструации могут послужить причиной развития серьезного воспаления в женской половой системе
Норма лейкоцитов в мазке у девственниц
Допустимое количество лейкоцитов у девушек, не имевших ранее половых отношений, соответствует норме для женщин, живущих половой жизнью. Причины лейкоцитоза у девственниц:
- несоблюдение правил гигиены;
- мастурбация;
- петтинг;
- переохлаждение;
- использование чужого белья;
- ношение только приобретенного белья без стирки;
- походы в общественный бассейн/сауну.
Причины и проявления
Если у женщины был выявлен «плохой» мазок при беременности, то необходимо сначала разобраться, с чем это связано. Для этого нужно учесть все показатели анализа. Когда повышаются только лейкоциты, а все остальные клетки находятся в пределах нормы, то, скорее всего, волноваться не стоит. Известно, что при беременности изменяются иммунные реакции женского организма, что может отразиться на составе влагалищной среды. А когда видны выраженные нарушения, следует бить тревогу. Они могут свидетельствовать о таких заболеваниях:
- Дисбиоз влагалища (бактериальный вагиноз или гарднереллез).
- Кандидоз (молочница).
- Неспецифический кольпит.
- Воспаление шейки (цервицит).
- Гонорея.
- Трихомониаз.
В свою очередь, указанные заболевания характеризуются определенными признаками. Чаще всего они имеют локальный характер, то есть отражают развитие микробов на слизистой оболочке влагалища. К таким симптомам относят:
- Патологические выделения: жидкие или густые, белые, желто-зеленые, коричневатые, обильные или скудные, с неприятным запахом.
- Ощущение жжения и зуда в интимной зоне.
- Дискомфорт и болезненность при половых контактах.
Слизистая оболочка влагалища или шейки (при цервиците) гиперемирована, отечна, покрыта налетом. Она легко ранима и характеризуется контактной кровоточивостью. При бактериальном вагинозе признаки воспаления отсутствуют, поэтому ничего, кроме выделений, женщину не беспокоит.
Если во влагалище развивается инфекция, то есть высокий риск для течения беременности и здоровья будущего ребенка. Известно, что воспалительная патология нижних половых путей повышает вероятность следующих состояний:
- Самопроизвольные аборты.
- Преждевременные роды.
- Внутриутробное инфицирование.
- Слабость родовой деятельности.
- Послеродовые кровотечения.
Поэтому в интересах женщины вовремя сдавать мазки на флору, чтобы не допустить опасных явлений во время беременности. А если в анализе выявлены изменения, то необходимо выполнять все рекомендации врача.
Причины «плохого» мазка связаны с дисбиозом или инфекционно-воспалительным процессом во влагалище. Это дает соответствующие симптомы и осложнения.
Что такое микрофлора?
Влагалищная микрофлора — совокупность микроскопических данных организмов, которые ее населяют. Она характеризуется строгой индивидуальностью, по причине чего использование чужих гигиенических средств категорически запрещается.
В нормальном состоянии микрофлора влагалища состоит из лактобактерий, предназначением которых является продуцирование молочной кислоты. В свою очередь, именно за счет кислой среды создаются негативные условия для жизнедеятельности и последующего распространения болезнетворных возбудителей, которая выступает в качестве защитного барьера от патологических факторов. Другое название лактобактерий — палочки Дедерлейна или лактоморфотипы.
Однако условно влагалище также населяет патологическая среда, состоящая из микроорганизмов, представляющих потенциальную опасность. Их активации способствует ряд определенных факторов:
- стрессовые состояния;
- снижение иммунитета;
- применение лекарств мощного действия;
- перемены в гормональном фоне.
Патогенную среду населяют:
- разнообразные кокковые инфекции;
- гарднереллы, провоцирующие бактериальную форму вагиноза;
- кандидозные грибы, выступающие причиной развития молочницы.
Однако во время беременности особую опасность представляют болезнетворные возбудителей, проникающие во влагалище из внешней среды, что наиболее часто происходит вследствие инфицирования во время незащищенной интимной близости. Такие бактерии характеризуются стремительным размножением, что становится причиной возникновения тяжелых гинекологических болезней венерического характера.
Когда берется мазок на флору при беременности, представленные возбудители выявляются в самом начале. Такой анализ позволяет выявить видовые и количественные характеристики возбудителей, что выступает определяющим фактором в терапии. Надо сказать, что он не выявляет гинекологических болезней, являясь исключительно подготовительным исследовательским методом, после которого при условии обнаружения патогенной микрофлоры возникает необходимость в сдаче посева.
Какие изменения происходят в микрофлоре влагалища при беременности?
Чтобы понять, почему этот анализ играет такую роль, рассмотрим, что происходит в организме беременной женщины и, что такое мазок на флору при беременности. Гормональные изменения заставляют увеличиваться число эпителиальных клеток во влагалище будущей матери. Кроме того эти клетки начинают запасать гликоген.
Выделения служат субстратом для лактобактерий, которые производят молочную кислоту. Благодаря этому процессу во влагалище сохраняется кислая среда pH 3,8 – 4,5, оптимальная для здоровой микрофлоры и губительная для вредных микроорганизмов.
Постепенно в ходе беременности растет количество лактобактерий, оно увеличивается в десять раз. По сравнению с небеременными женщинами у будущих мам уменьшается численность бактерий в канале шейки матки. Это важное условие для защиты плода от инфицирования болезнетворными микроорганизмами во время продвижения по родовым путям матери в процессе родов.
В здоровом организме постоянно присутствует большое количество разнообразных микроорганизмов, в том числе бактерий и бактериальных тел. Около 95-98% микрофлоры приходится на палочки Дедерлейна. Это бактериальные структуры, состоящие из нескольких видов лактобактерий – Lactobacillus Casei, L. acidophilus, L. Cellobiosus, L.Fermentum. Они выглядят как неподвижные изогнутые или прямые черточки или палочки. Эти палочки производят молочную кислоту и перекись водорода, поддерживая кислую среду влагалища, мешают прикрепляться к его стенкам другим микробам, а также активизируют иммунную систему будущей матери.
Помимо палочек Дедерлейна во влагалище присутствуют бифидобактерии. Часто даже при отсутствии симптомов воспаления в мазке обнаруживаются грибы Candida в небольшом количестве.
При стрессе или вследствие приема антибиотиков иммунная защита женщины может ослабеть. Тогда количество лактобактерий снизится, а колонизация слизистых оболочек грибками возрастет. Такое состояние называется вагинальным кандидозом и сопровождается зудом, жжением, появлением творожистых выделений из влагалища.
Процедура мазка на флору
Мазок – самый безболезненный и быстрый способ взять биоматериал для исследования. Пока женщина лежит в гинекологическом кресле, врач проводит стерильным одноразовым шпателем по мочеиспускательному каналу, стенке влагалища и цервикальному каналу. Всего получается три образца, которые наносятся на предметное стекло и отправляются в лабораторию. Здесь биоматериал окрашивается по методике Грама и рассматривается под микроскопом. Кроме микробного состава образцов, содержания в них кровяных телец (лейкоцитов и эритроцитов), ключевых клеток (фрагменты эпителия, покрытые бактериями) лаборант оценивает цвет, запах и количество выделений.
Иногда женщины задают вопрос «Показывает ли мазок на флору беременность?». Нет, он дает только информацию о ее протекании. На основе этого анализа оценивают степень чистоты влагалища, отражающую его состояние. Всего выделяют четыре степени:
- Первая степень характеризует здоровую микрофлору влагалища. Условно-патогенных организмов и лейкоцитов либо не присутствует вообще, либо обнаружено незначительное количество. Выявлена кислая среда влагалища, много лактобацилл.
- Вторую степень чистоты ставят, если показатели флоры немного увеличены, но остаются в пределах нормы. Например, число лейкоцитов во влагалище выросло до 20. Это допустимо при беременности, при отсутствии других признаков воспалительного процесса.
- Третья степень или дисбиоз – преобладание патогенной микрофлоры над естественной. Лактобацилл обнаруживается мало, среда влагалища становится щелочной, наблюдаются симптомы воспаления. Данные показатели сигнализируют о развитии бактериального вагиноза.
- Четвертая степень или вагинит – состояние, когда в мазке на флору норма лейкоцитов превышена, выявлено большое количество болезнетворных микроорганизмов, много эритроцитов. Влагалищная среда щелочная. Все это говорит об остром воспалении, протекающем в организме женщины.
Понятно, что в идеале в справке об анализах мазка у будущей матери должна стоять первая или вторая степень чистоты половых органов. Однако, если установлено другое состояние, то это повод уточнить заболевание и начать лечение.
«Степень чистоты»
При проведении исследования в лаборатории оценивают такие показатели, как запах и вязкость диагностируемого материала. В зависимости от показателей патогенной микрофлоры, которые могут содержать мазки во время беременности, специалист оценивает степень чистоты. Всего различают четыре таких степени:
- Первая степень говорит об идеальном мазке на микрофлору. Количество лактобактерий достигает 95%, что свидетельствует о правильном кислотно-щелочном балансе и хорошей защите от развития патологии.
- Вторая степень ставится в том случае, если в мазке было обнаружено малое количество условно-патогенной микрофлоры, но эти значения находятся в пределах нормы. Количество лактобактерий, как и при первой степени, должно преобладать над остальными и быть на уровне 90%.
- Третья степень говорит о развитии дисбиоза (бактериального вагиноза). Палочек Додерлейна в таком мазке меньше, чем необходимо для нормального состояния флоры. Увеличивается количество грамотрицательных бактерий.
- Четвертая степень характерна для вагинита. В таком мазке преобладает щелочная среда, наблюдается увеличенное количество лейкоцитов, эпителия. Плохие мазки при беременности являются поводом для прохождения повторного исследования.
Взятие мазка: норма и отклонения
Если по итогам анализа на флору в мазке у беременных будет обнаружено много лейкоцитов — это значит, что развивается воспалительная реакция. Бактериоскопический анализ мазка дает возможность обследовать болезнетворную микрофлору, обнаружить скопления патогенных организмов и найти причины нарушения гормонального фона.
Подготовка к анализу
Чтобы результаты исследования получились максимально подлинными и отображали действительную картину, нужно правильно подготовиться к визиту в клинику. Общие рекомендации гинекологов заключаются в следующих простых правилах:
- За сутки или за два дня до проведения анализа откажитесь от процедуры спринцевания и удерживайтесь от сексуальных отношений.
- Накануне похода в клинику не применяйте никаких интимных средств, включая мыло для личной гигиены.
- За несколько часов до проведения анализа постарайтесь воздержаться от мочеиспускания.
Показатели нормы и расшифровка анализа
Количество лейкоцитов в мазке — один из базовых параметров анализа на флору при беременности. Показатели нормы концентрации белых кровяных клеток в мазке колеблются в пределах от 0 до 30 единиц. Если количество единиц превышает цифру «30» — это должно мотивировать женщину в положении и ее близких к скорейшему принятию мер.
Соскобы осуществляют последовательно. В каждой подгруппе показатели нормы несколько варьируются. Ниже приводится таблица расшифровки анализа:
- U-uretra (при соскобе мазка у входа в мочеиспускательный канал). Число лейкоцитов — от 0 до 5 единиц в поле зрения.
- V-vagina (при соскобе мазка со стенок влагалища). Число лейкоцитов — от 0 до 15 единиц.
- C-cervix (при соскобе мазка из цервикального канала шейки матки). Число лейкоцитов — от 0 до 30 единиц.
Как часто беременная женщина должна сдавать мазок
Женщина в положении должна сдавать мазок при следующих обстоятельствах: когда она впервые встает на учет, на седьмом месяце беременности, а также непосредственно перед родами. Внеплановое обследование может потребоваться, если пациентка жалуется на плохое самочувствие, в случае многоводия, при угрозе выкидыша, а также при заражении плода.
Если при беременности во 2 триместре в мазке обнаружено много лейкоцитов — это значит, что в организме прогрессирует воспалительная реакция. Однако угроза развития инфекционных недугов во 2 триместре минимальна, поэтому в это время беременную редко отправляют на обследования. Если концентрация кровяных телец в этот период немного превышает норму — это еще не повод для паники. Незначительное отступление от стандартных показателей может происходить при общем увеличении выработки кровяных телец, которые устраивают дополнительную защиту организму матери и ребенка от вирусов.
Анализ на флору в 3 триместре назначается дважды: на сроке в 7,5 и 9 месяцев. При беременности в 3 триместре у будущей матери высок риск развития вагинальных инфекций, посему необходимо следить, чтобы показатели лейкоцитов в мазке были в норме. В данный срок вынашивания возрастает угроза выкидыша в случае инфицирования плода. Поэтому беременной пациентке нужно пристально наблюдать за своим самочувствием и не отвергать рекомендации врача.
Коррекция
Выявление патологических симптомов со стороны влагалища при беременности – как лабораторных, так и клинических – является показанием для лечебной коррекции. При этом вид терапевтических мероприятий определяется характером нарушений и их причиной. В большинстве случаев используют медикаментозные средства. Однако их применение ограничено в силу вероятного негативного влияния некоторых препаратов на плод. Чтобы это предотвратить, врач назначает местные средства: мази, крема, вагинальные свечи и таблетки, спринцевания. А если есть необходимость в системной терапии, то ее проводят во втором триместре беременности. Среди лекарственных препаратов используют такие:
- Антисептики (Гексикон, Мирамистин, Бетадин).
- Противогрибковые (Пимафуцин, Дифлюкан).
- Антипротозойные (Трихопол).
- Пробиотики (Линекс, Хилак Форте, Бифиформ).
Применение антибиотиков ограничено, но при необходимости используют наиболее безопасные средства (из группы пенициллинов, цефалоспоринов). Во время лечения женщина должна соблюдать все рекомендации врача, а после его проведения необходимо сдать контрольный мазок из влагалища для определения эффективности.
Мазок из влагалища показан каждой женщине в положении. Его делают неоднократно за весь период вынашивания ребенка, но это необходимо для раннего выявления изменений в составе влагалищной среды. Если же мазок оказался «плохим», то, скорее всего, придется пройти курс терапии, направленной на ликвидацию воспаления и инфекции, восстановление вагинальной микрофлоры. Своевременная коррекция патологии позволит избежать неблагоприятных последствий, особенно тех, которые опасны для плода.
Сроки взятия мазка при беременности
При нормально протекающей беременности мазок для бактериологического исследования берётся при постановке женщины на учёт, в 30 недель и перед родами. Однако, если в анамнезе были самопроизвольные выкидыши, угроза прерывания беременности, многоводие, внутриутробное инфицирование плода, хориоамнионит, то исследования проводятся в динамике по усмотрению врача и применяются дополнительные методы диагностики для верификации возбудителя.
Мазок берётся при обычном гинекологическом осмотре на кресле, забор материала производят стерильным или одноразовым инструментом из уретры (мочеиспускательного канала), боковой стенки влагалища и шейки матки, а затем намазывается на промаркированное предметное стекло и направляется в лабораторию. Оценивается количество, цвет и запах слизистых выделений, и состояние стенок влагалища и шейки матки. В лаборатории мазок окрашивают по Грамму и изучают его микробный состав, наличие эритроцитов, лейкоцитов и ключевых клеток (эпителиальные клетки облепленные бактериями). Различают следующие степени чистоты влагалища:
- Первая степень частоты (нормоценоз)
характеризуется кислой реакцией среды, большим количеством палочек Дедерлейна, незначительным содержанием факультативной флоры. Эритроциты и лейкоциты единичны в поле зрения. - Вторая степень (промежуточный тип мазка)
. Реакция среды кислая, количество лактобацил преобладает над другими микробными клетками, количество лейкоцитов увеличивается до 15 в поле зрения (во время беременности допускается до 20 при отсутствии признаков воспаления). - Третья степень (дисбиоз)
наблюдается при бактериальном вагинозе. Лактобактерии почти отсутствуют, в мазке большое количество грамположительных кокков, грамотрицательных палочек, облигатно-анаэробных бактерий. - Четвёртая степень (вагинит)
. Лактобактерии отсутствуют, щелочная реакция среды, большое количество эритроцитов и лейкоцитов, присутствуют ключевые клетки и патогенные микроорганизмы.
Дополнительно В норме должен быть первый или второй тип мазка.
За 1 – 2 дня до взятия мазка не рекомендуется половой контакт, необходимо исключить спринцевание, применение вагинальных свечей и таблеток, а также местных дезинфицирующих средств. В день похода к врачу, гигиена половых органов проводится без использования мыла.
Результаты
После сдачи влагалищных мазков ждать результата придется не более суток. Затем врач расскажет пациентке, какие изменения были выявлены. Как было указано ранее, материал берется из трех разных мест, поэтому и анализируется отдельно. Для влагалища, цервикального канала и уретры определяют такие основные показатели:
- Лейкоциты.
- Плоский эпителий.
- Микрофлора.
- Гонококки.
- Трихомонады.
- Ключевые клетки.
- Грибки.
- Слизь.
Каждый из указанных компонентов важен для врача. Но сначала необходимо разобраться, что является нормой для женщины в положении, ведь в ее организме происходят серьезные изменения, способные оказать влияние на показания влагалищного мазка. Как ни странно, все показатели у нее должны совпадать с таковыми для небеременных. А именно: лейкоцитов не более 10 единиц (30 и 5 единиц соответственно для шейки и уретры), от 5 до 10 клеток эпителия, преобладающее число лактобактерий, умеренное количество слизи. Все остальные клетки не должны присутствовать в мазке.
На основании содержания в микрофлоре основных ее компонентов – лактобактерий или, как их еще называют, палочек Додерлейна, врач делает заключение о степени чистоты влагалища. Это крайне важное понятие, позволяющее установить выраженность нарушений в естественном биоценозе и риск воспалительных процессов. Согласно существующей классификации, у влагалища есть такие степени чистоты:
- I – лактобактерий много, среда кислая, мало лейкоцитов и эпителия.
- II – число лактобацилл уменьшается, развивается кокковая флора, среда слабокислая, повышаются лейкоциты.
- III – единичные палочки Додерлейна, много кокков, лейкоциты до 40 в поле зрения, среда нейтральная или слабощелочная.
- IV – лактобактерий совсем нет, обнаруживаются патогенные микробы, лейкоцитов много, среда щелочная.
Первая степень считается абсолютной нормой, т. е. влагалище «чистое». Вторая для беременности вполне допустима и не должна вызывать особой обеспокоенности. Третья степень свидетельствует о выраженном дисбиозе, а четвертая говорит о вагините – воспалительном процессе во влагалище. Поэтому последние как раз и являются тем «плохим» мазком, которого все остерегаются при беременности.
Результаты мазка описывают клеточный состав влагалища и степень его чистоты при беременности.
Как правильно подготовиться к анализу?
Мазок на лейкоциты проводится обычно два-три раза в течение беременности
Он позволяет выявить нарушения микрофлоры влагалища у женщины во время беременности, поэтому важно сдавать его после проведения основных гигиенических процедур, чтобы снизить вероятность загрязнения мазка
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Только чистый мазок позволит точно выявить возможные патологии в организме будущей матери. Кроме того, перед сдачей мазка женщине нужно воздержаться от занятий сексом за 2 дня до анализа.
Также за несколько дней до прохождения врача не следует использовать различные щелочные средства для интимной гигиены, а также применять свечи, таблетки, мази, крема для области влагалища. Также непосредственно перед процедурой лучше не посещать уборную за два часа. Но, и с наполненным мочевым пузырем не стоит идти на анализ.
При обнаружении значительного количества лейкоцитов в вагинальном мазке, необходимо срочное лечение. Допускается использование некоторых антибиотиков. Перед назначением лечения врач назначает проведение дополнительных анализов и бак посева. Также проводятся тесты на определение индивидуальной чувствительности к разного рода препаратам.
Разумеется, лечение не всегда назначается агрессивное. Оно зависит от типа инфекционного заболевания, а также стадии его развития. В любом случае пройти анализ на мазок из влагалища необходимо, чтобы избежать проблем со здоровьем у ребенка, таки у самой женщины.
Автор статьи
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Рейтинг: Нет рейтинга
Лейкоциты отвечают за состояние иммунитета, и в период беременности очень важно следить за их количеством. Что они из себя представляют? Какова норма количества лейкоцитов? Каковы причины возможных отклонений, и как их лечить?
«Хорошая флора» — что это значит?
Микрофлора представляет собой совокупность различных бактерий, которые постоянно населяют влагалище. При идеальном состоянии здоровья там преимущественно находятся лактобактерии – палочки Додерлейна, вырабатывающие полезную молочную кислоту. При достаточном их количестве у болезнетворных микроорганизмов не остается шанса выжить в кислотной среде влагалища.
В период беременности показатели анализов несколько меняются. Количество клеток влагалищного эпителия значительно увеличивается, что способствует накоплению гликогена, необходимого для выработки молочной кислоты палочками Додерлейна. Поддержание необходимого кислотно-щелочного баланса (pH 3,3-4,5) на протяжении всей беременности, благодаря хорошей микрофлоре, помогает блокировать развитие патогенных бактерий и предотвратить инфицирование эмбриона (или плода).
Когда появляются лейкоциты в мазке у женщин?
При обычном состоянии женского организма (без развивающейся беременности) лейкоциты в мазке могут появиться и достигнуть высокой концентрации в следующих случаях:
- воспаления цервикального канала – цервицита;
- воспаления влагалищной слизистой – кольпита;
- воспаления маточной слизистой – эндометрита;
- воспаления уретры (канала мочеиспускания) – уретрита;
- воспаления маточных труб, придатков и яичников – аднексита;
- дисбактериоз влагалища;
- заболевания, вызванные инфекциями, передающимися половым путем;
- онкологические заболевания органов половой системы;
- дисбактериоз кишечника.
Многие полагают, что воспалительные процессы мочеполовой и репродуктивной системы могут появиться у женщин, живущих половой жизнью. Это не так. Заболевания инфекционной природы, как и многие другие недуги могут быть обнаружены и у молодых девушек – девственниц.
Объясняется это тем, что многие виды инфекционных возбудителей могут передаваться обычным контактным и бытовым способом, например, при пользовании общими вещами, несоблюдении правил личной интимной гигиены.
Забор мазка у девственниц проводится обычным способом, но вместо гинекологического зеркала врач использует специальный тонкий зонд, вводимый в отверстие девственной плевы.
При обнаружении в мазке высокого числа лейкоцитов обязательно проводятся дополнительные обследования и забор специальных анализов, поскольку установить заболевание по результатам мазка в большинстве случаев невозможно, так как анализ имеет ограниченную диагностическую ценность.
Оценка состояния беременной по разным признакам
Новые ощущения после полового контакта, задержка, аптечный тест, две полоски, что делать? Ничего необычного. Штатная ситуация в жизни женщины, вступившей в половую жизнь, начинаются вопросы на форумах типа «по мазку можно определить беременность или нет?» Сколько ни откладывай, но пришло время собираться к «любимому доктору», влезать на ненавистное кресло и проходить полное гинекологическое обследование.
Многим женщинам не нравится сам факт посещения женской консультации. Нужно сдавать материал на лабораторные анализы – мазок из влагалища, кровь, мочу, а также становится в очередь на УЗИ. Врачебные кабинеты и лаборатории отнимают массу времени и несут не самые позитивные эмоции, даже если будущий малыш такой желанный. Но определяет ли мазок беременность, подобно «заполосатившимся» тестам? У него другая цель, и одного анализа недостаточно.
Опытный гинеколог по едва уловимым признакам определить не только «интересное положение», но и срок беременности у большинства женщин. У них свои методы, даже если пациентка пришла без апробированной тест-полоски и точного указания дня задержки.
У врача есть предположительные методы проявления беременности на раннем сроке. Не стоит спрашивать у него том, «можно ли по мазкам определить беременность?» Придется сдавать все анализы, даже если они отслеживают микрофлору влагалища, а не факт оплодотворения яйцеклетки.
У каждого специалиста в арсенале целый набор вероятных и точных признаков зачатия, к примеру:
- без мазка сможет судить о зачатии при пальпации матки;
- по болезненности мазка из уретры определит наличие венерических заболеваний;
- по форме шейки матки скажет, были роды или это ваша первая беременность.
По одним только мазкам определить беременность сложно, но когда берут пробу, есть доступ к визуальным признакам зачатия. Беременность – это тоже диагноз, и до УЗИ и анализа крови на ХГЧ есть ставят предварительно.
Внимание: Дальше плод будет развиваться, по его сердцебиению у врачей есть возможность следить, чтобы плод не замер, анализы покажут уровень гемоглобина в крови беременной, чтобы правильно питаться. Мазок поможет определить, в норме ли микрофлора.
Поэтому для доктора не так важно, решилась ли беременная избавиться от зародыша или будет терпеливо выполнять все предписания по сохранению беременности. Специалист должен выполнять свои врачебные обязанности, назначая анализы для отслеживания изменений в женском организме. Без этого никак не обойтись.
Лейкоциты в мазке при беременности
Кровь не зря называют ценнейшей жидкостью, которая наравне со всеми остальными составляющими обеспечивает нормальное функционирование человеческого организма. Да и состоит кровь также из множества элементов, каждый из которых выполняет свою архиважную для жизни и здоровья функцию. Один из таких элементов – это лейкоциты, или белые кровяные тельца, – один их форпостов иммунной системы человека. Именно лейкоциты ответственны за способность и активность организма противостоять болезнетворным микроорганизмам, помогают человеку справляться со всеми вызовами, которые бросают ему враждебные вирусы и инфекции.
Так, лейкоциты вырабатывают специальные ферменты, которые разрушают чужеродные и опасные для организма микроорганизмы. А некоторые из форм лейкоцитов даже вырабатываю специальные антитела – они поражают все инородные формы жизни, которые попадают на слизистые оболочки, органы и ткани человека. Тем самым лейкоциты выполняют ответственнейшую функцию: являются индикатором в случае возникновения в организме воспалительного процесса, сигнализируют о заболевании и дают возможность вовремя начать адекватное лечение – после установления причины, вызвавшей увеличение лейкоцитов в крови.
Сдавая соответствующие анализы, позволяющие установить уровень лейкоцитов, человек получает возможность определить наличие заболевания уже на начальном его этапе. И особо важным это становится для женщины в период беременности: анализы на уровень лейкоцитов в этот период сдаются неоднократно. Один из таких анализов – это отбор влагалищного мазка, в котором затем высчитываются количество лейкоцитов. Первый такой анализ показано провести уже сразу при взятии беременной на учет.
Во влагалищном мазке некоторое количество лейкоцитов уже в принципе присутствует изначально. Определяется их наличие посредством микроскопа, при большом увеличении. В норме лейкоциты в мазке при беременности должны присутствовать в количестве 10-20 единиц. Если же по изучению мазка уровень лейкоцитов наблюдается повышенный, это однозначно свидетельствует о протекании в организме какого-либо воспалительного или инфекционного процесса. И чем выше уровень лейкоцитов, тем этот процесс сильнее выражен и тем острей он протекает. Определение количества лейкоцитов в мазке при беременности – это только первый этап: он позволяет лишь выявить наличие в организме болезненного процесса. А вот чем именно он вызван, придется устанавливать в ходе дополнительных анализов, которыми могут быть бактериологический посев, иммунологические исследования, ПЦР (полимеразная цепная реакция).
Мазок на скрытые инфекции методом ПЦР при беременности
- Такой анализ позволяет выявить бактерии, которые не позволяет обнаружить исследование на микрофлору. Данная методика позволяет точно определить бактерию или вирус даже при малом их количестве.
- ПЦР-диагностика отличается высокой точностью результатов. Она позволяет установить и вид, и род бактерий. Благодаря полученным результатам можно назначить максимально эффективное лечение.
- Очень часто ПЦР-анализ применяется для выявления инфекций, передающихся половым путем. К примеру, большинство венерических патологий (хламидиоз, гарднереллез, гонорея, микоплазмоз, уреаплазмоз) никак не проявляют себя на ранних стадиях развития.
- Первые симптомы возникают только при серьезном прогрессировании патологического состояния. Но показатели мазка благодаря ПЦР-анализу показывают их наличие даже на самых ранних этапах и, соответственно, вовремя их устранить.
- Анализ позволяет обнаружить и такие вирусные инфекции, как папиллома и гепатит. При этом другие методы диагностики выявляют не сами вирусы, а лишь продукты их жизнедеятельности или антитела к ним.
Исследование ПЦР может обнаружить инфекцию в любой среде:
- слюне;
- моче;
- крови;
- на слизистых оболочках.
Также его используют для выделения вирусов в воде и почве.
Преимущества ПЦР-анализа:
- Высокая точность определения инфекции;
- Для исследования необходимо минимум материала;
- Возможность выделить вирус, а не антитела к нему или продукты его распада;
- Скорость проведения исследования;
- Инфекция определяется в любой среде;
- Единственный действенный метод для выделения ряд инфекций.
Таблица нормы по неделям беременности
На основании таблицы, приведенной ниже можно примерно оценить вероятность заболевания на основании результатов мазка.
| Недели беременности | Количество лейкоцитов во влагалище | Количество лейкоцитов в шейке матки | Количество лейкоцитов в уретре |
| 1–13 | до 10 в поле зрения | до 25 в поле зрения | до 3 в поле зрения |
| 14–26 | до 10 в поле зрения | до 25 в поле зрения | до 3 в поле зрения |
| 27–39 | до 15 в поле зрения | до 30 в поле зрения | до 5 в поле зрения |
Результаты анализов можно получить в течение трех дней, некоторые лаборатории предлагают выдачу результатов уже в день осуществления мазка.
У здоровой женщины концентрация кровяных телец в мазке небольшая. В идеале — их не должно быть вовсе, но это наблюдается редко. Чаще всего в мазке можно обнаружить до 5–10 лейкоцитов, если показатель выше 15 — это повод для серьезного беспокойства.
Расшифровка анализа
В результатах анализа на микрофлору влагалища можно обнаружить следующие показатели:
- Лейкоциты – повышение нормы говорит о развитии воспаления. Во влагалище их должно быть 10-15 в поле зрения, в мочеиспускательном канале — не более 5, а в цервикальном – до 5.
- Эпителий – в норме это значение не должно быть более 10 в поле зрения.
- Грамположительные бактерии – основная часть (примерно 90%) состоит из лактобактерий.
- Грамотрицательные бактерии – патогенная микрофлора в норме полностью отсутствует.
- Слизь – мазки при беременности допускают отсутствие или умеренное количество слизи во влагалище и шейке матки.
- Грибы рода Кандида – допустимо небольшое количество во влагалище, но в уретре и цервикальном канале они в норме полностью отсутствуют.
- Кокки – в норме могут присутствовать стрептококки, стафилококки и энтерококки в малом количестве. Наличие гонококков свидетельствует о развитии гонореи.
- Трихомонады – в хорошем мазке они отсутствуют.
Норма, почему могут быть повышены показатели
Увеличение лейкоцитов в мазке у женщин — признак воспалительного процесса в организме.
Выяснить их уровень можно путем сдачи анализов:
- мазок на флору;
- анализ крови;
- анализ мочи.
Женщинам чаще всего назначается сдача мазка на флору.
Такое исследование позволяет выявить заболевания мочевыделительной канала, почек или мочевого пузыря; распознать воспалительный процесс в урогенитальной области.
Материал для исследования берется:
- со стенки влагалища;
- со слизистой поверхности шейки матки;
- со слизистой мочеиспускательного канала.
Нормальные показатели уровня иммунных клеток в мазке:
- из влагалища — не более 10;
- из мочеиспускательного канала — не более 5;
- из маточной шейки — не более 15.
Таблица нормы лейкоцитов в мазке у женщин и другие показатели анализа:
Во время исследования необходимо учитывать особенности:
- Число белых кровяных клеток (лейкоцитов) увеличивается после полового контакта; повышенные показатели держатся в течение 24 часов после акта.
- Повышенный уровень наблюдается во время установки внутриматочной противозачаточной спирали.
- Микротравмы стенок влагалища также увеличивают показатели.
Основными причинами повышения количества лейкоцитов в мазке у женщин являются:
- Половые инфекции, передающиеся непосредственно во время половых актов (ИППП):
- Гонорея.
- Хламидиоз.
- Уреаплазма.
- Сифилис.
- Трихомониаз.
- Микоплазма.
- Папилломавирусы.
- ВИЧ.
- Кандидоз.
- Цитомегаловирус.
- Актиномицеты.
- Генитальный герпес.
- Бактериальный вагиноз. Такое заболевание более известно, как дисбактериоз влагалища. Возникает, когда увеличивается число патогенных микроорганизмов в вагинальной флоре. Предпосылки к развитию заболевания — гормональные нарушения, снижения местного иммунитета или использование вагинальных свеч.
- Аллергическая реакция на гели и смазки для интимной гигиены или средства для спринцевания.
- Онкологические болезни репродуктивной системы.
Повышенное содержание белых иммунных клеток в мазке указывает на наличие следующих заболеваний:
- Кольпит — воспалительный процесс слизистых тканей влагалища.
- Цервицит – воспалительный процесс цервикального канала.
- Эндометрит – воспалительный процесс слизистой поверхности матки.
- Аднексит – воспалительный процесс яичников и маточных труб.
- Уретрит – воспалительный процесс мочеиспускательного канала.
- Дисбактериоз кишечника или влагалища.
- Онкология органов половой системы.
Отклонения от нормы
Отсутствие в мазке плоского эпителия
указывает на снижение эстрогенной насыщенности организма, а увеличение его содержания наблюдается при сильном воспалении.
Информация Увеличение количества лейкоцитов
всегда указывает на воспалительный процесс.
Гонококки, трихомонады, дрожжеподобные грибки
(в концентрации более 104 КОЕ/мл) и
ключевые клетки
наблюдаются при соответствующем заболевании.
Обильное выделение слизи
также указывает на воспаление.
При любых отклонениях от нормальных показателей проводят дополнительные исследования. Проводят бактериологическое исследование влагалищного отделяемого для уточнения возбудителя и определения устойчивости к антибиотикам. Необходимо провести анализ на ИППП (инфекции передаваемые половым путём). И по результатам анализов назначается соответствующее лечение.
Во время беременности предпочтение отдаётся местным средствам (свечи, кремы) не содержащим антибиотики, но, при необходимости системной терапии возможен приём антибактериальных препаратов начиная со второго триместра беременности. Некоторые инфекции могут протекать скрыто, но они представляют опасность для нормального развития плода, поэтому при планировании беременности всем женщинам рекомендуется сдавать анализ на инфекции передаваемые половым путём.
Половые инфекции
Мазки при беременности на инфекции – заболевания, передающиеся половым путем – следует сдавать в обязательном порядке. Такие заболевания, как уреплазмоз, герпес, хламидиоз, токсоплазмоз, цитомегаловирус далеко не всегда дают о себе знать, но это совершенно не означает, что они не представляют опасности.
Скрытые инфекции можно обнаружить с помощью ПЦР-диагностики, посева и метода окрашивания мазка по Грамму. Еще одним популярным методом является иммуноферментный анализ сыворотки крови.
Как проходит процедура
Поход к гинекологу – не самая приятная процедура. Врач при помощи стерильного одноразового инструмента делает мазок с задней стенки влагалища, шейки матки и мочеиспускательного канала, наносит его на стекло и отправляет в лабораторию. В течение нескольких дней после взятия анализов могут появиться более сильные выделения. Это связано с тем, что стенки влагалища во время беременности становятся более уязвимыми. Но через 1-2 дня все снова придет в норму.
Не все гинекологи расшифровывают для нас подробности лабораторных исследований. А так хочется самостоятельно разобраться, что обозначают эти непонятные термины. Рассказываем, как читать выписку анализов.
Так выглядит анализ здоровой женщины:
Наиболее важными показателями, которые позволяют судить о здоровье беременной, являются эритроциты, лейкоциты и бактерии. В норме анализ должен показать присутствие лактобактерий и некоторого количества лейкоцитов.
Эритроциты оказываются в мазке в том случае, если во влагалище происходит воспалительный процесс или есть травмы слизистой оболочки. В норме их может быть несколько (до пяти).
Лейкоциты в мазке присутствуют всегда и защищают организм от болезнетворных бактерий. Чем больше лейкоцитов, тем сильнее развит воспалительный процесс. О норме говорят следующие цифры: до 20 в шейке матки, до 10 во влагалище и до 5 в уретре.
Полезные микроорганизмы
Под действием гормонов у беременных женщин десятикратно увеличивается количество лактобактерий (палочек Дедерлейна), которые создают во влагалище кислую среду и защищают ребёнка от патогенных микроорганизмов. Здоровая флора на 95% представлена лактобактериями.
Условно-патогенные
Кокки (стафилококки, стрептококки, энтерококки), энтеробактерии, гарднереллы (вызывают вагиноз), грибы кандиды (кандидоз, или молочница).
Чем опасно нарушение микрофлоры?
Довольно часто женщины сталкиваются с ситуацией, когда, сдав мазки при беременности, узнают, что у них — нарушение влагалищной микрофлоры. Уменьшение количества лактобактерий крайне нежелательно в этот ответственный период и поэтому необходимо установить причину патогенного состояния. Условно-патогенные микроорганизмы, конечно, присутствуют во влагалище каждой здоровой женщины, но их количество должно быть небольшим. Если же число плохих бактерий увеличивается, значит, начинает развиваться дисбактериоз, вызывающий чаще всего вагинальный кандидоз (молочницу).
Для постановки точного диагноза необходимо сдать мазки. При беременности, на ранних сроках, такое нарушение может развиться на фоне сниженного иммунитета. Любое отклонение от нормальных показателей опасно, прежде всего, для малыша и дальнейшего развития беременности.
Питание в 3 триместре беременности
В этот период идет активный набор веса ребенка, поэтому мама должна контролировать свою прибавку в весе и соблюдать правила рационального питания:
- следует исключить все вредные блюда, и все, что не разрешено есть детям (полуфабрикаты, газировку, жирную и жареную пищу, фастфуд, колбасы, копчености, слишком соленую и острую еду, грибы, шоколад, цитрусовые, выпечку из муки высшего сорта, сладости);
- исключить не прошедшие термической обработки продукты: сырые яйца и приготовленные с жидким желтком, мягкие сорта сыров, сыры с плесенью;
- сладости лучше заменить фруктами или орехами с небольшим добавлением меда; можно делать творожные запеканки домашнего приготовления;
- исключить кофе – кофеин сужает сосуды и ухудшает кровообращение плаценты;
- кушать маленькими порциями по 5-6 раз за день;
- питаться разнообразно;
- употреблять молочные продукты, чтобы около половины белка из пищи поступало из них;
- отдавать предпочтение паровым и запеченным блюдам.