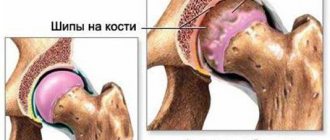
Каждый человек за свою длинную жизнь сталкиваться с различными заболеваниями, победить которые иногда бывает не так-то и просто. Если вы почувствуете какие-либо признаки недомогания или даже серьезные боли, то необходимо максимально быстро обратиться к соответствующему врачу, выбор должен зависеть от того, с чем связана ваша проблема. Таким образом, вам смогут максимально быстро назначить необходимую диагностику, а она уже позволит грамотно поставить диагноз и назначить лекарственные препараты. При болезни под названием остеомиелит рентген является одним из наиболее частотных диагностических обследований. Дело в том, что он позволяет получить достаточно информативные снимки при отличной доступности, то есть такая процедура довольно распространена, а оборудование позволяет проводить её в большинстве медицинских клиник. Давайте подробнее рассмотрим то, как при остеомиелите челюсти рентген проводят специалисты, также не будут опущены и другие части организма, которые могут быть поражены этим недугом.
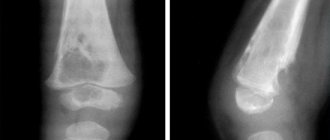
Острый гематогенный остеомиелит уже на начальных стадиях виден на рентгене.
Когда назначают обследование?
Для начала следует рассмотреть основные признаки того, что у вас развивается хронический остеомиелит или же острый остеомиелит. Сразу упомянем, что его можно разделить на три категории:
- Инфекционный. Данная форма считается наиболее опасной, ведь недуг полностью развивается всего за два дня. За это время признаки болезни постепенно нарастает, но вначале они обычно почти незаметны, поэтому в большинстве ситуаций они просто игнорируются.
- Токсический. Такой форме течения заболевания характерно то, что у пациентов сразу начинает падать артериальное давление, иногда они ощущают боли в области сердца и даже теряют сознание. Как несложно догадаться, помогать человеку самостоятельно не стоит, важно максимально быстро доставить его к врачу.
- Травматический. Такая разновидность всегда сопровождается резкими симптомами, практически сразу повышается температура и начинает сильно болеть голова. Если не доставить человека к врачу, то, скорее всего, наступит заражение крови.
Обратите внимание! Врачи отмечают, что иногда остеомиелит на начальных этапах протекает совершенно без симптомов, это очень опасно, ведь в большинстве подобных ситуаций лечения и диагностики не наблюдается, поэтому болезнь иногда сразу переходит в генерализованную форму, а иногда даже в хроническую стадию. Внимательно следите за своим здоровьем и за проявлениями организма!
Вот основные общие симптомы, которые появляются чаще всего при локальном течение заболевания (направленность рентгенографии не имеет особого значения):
- чрезмерное повышение температуры тела при отсутствии явных причин (вплоть до 38,5 градуса);
- появление на теле неких припухлостей, возникающих только в области пораженного участка;
- болевые ощущения или даже ломота, что всегда сопровождается распиранием;
- увеличение температуры кожи в пораженной зоне, а также значительное её покраснение;
- образование абсцессов;
- проблемы, связанные с некоторыми движениями, а именно — их ограниченность и появление болевых ощущений;
- постоянные выделения гноя, происходящие прямо через кожу.
На рентгеновском снимке заметны секвестры — очаги, в которых наблюдается некроз кости или мышечной структуры.
А вот основные признаки, встречающиеся при генерализованной форме остеомиелита позвоночника, бедренной кости, зубов или чего-либо ещё:
- повышение температуры тела до опасного состояния (до 40 градусов);
- постепенное усиление боли, которая становится постоянной;
- бледность кожи, причём в большинстве ситуаций это наблюдается по всему кожному покрову;
- различные поражения неврологического характера, например, бред или судороги, реже наступает потеря сознания;
- интоксикация организма, выражающаяся в ужасном самочувствии;
- проблемы, связанные с работой почек;
- одышка, чрезмерное потоотделение и озноб.
Новые технологии восстановительного лечения больных с остеомиелитом пяточной кости
1 Юркевич В.В., Баширов Р.С, Подгорнов В.В., Пекшев А.В., Колесникова И.В., Лузгин В.Ю.
Актуальность проблемы обусловлена увеличением частоты повреждений стопы при применении боеприпасов взрывного действия в локальных войнах, осложненных остеомиелитом пяточной кости, и неудовлетворительными результатами традиционного хирургического лечения в 68,3% случаях с последующей инвалидизацией в 72%.
Проанализированы результаты 56 аутотрансплантаций кровоснабжаемых комплексов тканей при хроническом остеомиелите пяточной кости. Хорошие и отличные результаты получены у 53 пациентов (94,6%).
Предлагаемые микрохирургические технологии лечения остеомиелита пяточной кости позволили отойти от практики многоэтапных традиционных операций, сократить сроки стационарного лечения и восстановить бое-трудоспособность у 44,5% и 37% раненых и больных соответственно.
Хронический остеомиелит пяточной кости по отношению к остеомиелиту всех локализаций костей скелета в мирное время наблюдается до 14,8%, в военное время – 19,4%, а по отношению к костям стопы составляет 51% [1, 2, 3, 5].
Сложившаяся система традиционного лечения хронического остеомиелита пяточной кости требует длительных многоэтапных реконструктивно-пластических операций и в 68,3% случаях сопровождается неудовлетворительными результатами с рецидивом остеомиелитического процесса и высокой последующей инвалидизацией лиц трудоспособного (боеспособного) возраста (до 72 %) [4, 7, 9].
Причинами неудач хирургического лечения является неадекватный подбор материала для ликвидации костной полости и применяемых традиционных методов закрытия дефектов покровных тканей в пяточной области [8,10].
Значительный прогресс реконструктивно-пластической микрохирургии при лечении последствий травм военного и мирного времени является надежным, хорошо зарекомендовавшим методом медицинской и социальной реабилитации больных с гнойной патологией стопы.
Цель исследования состояла в разработке технологий хирургического лечения больных с остеомиелитом пяточной кости с использованием кровоснабжаемых аутотрансплантатов с применением микрохирургической техники для замещения дефектов тканей стопы и улучшения функциональной возможности конечности [6].
Материал и методы исследования. За период с 1995 по 2003 годы было оперировано 56 больных с хроническим остеомиелитом пяточной кости в сочетании дефектами костной и покровных тканей. Площадь последних у 38 (68 %) пациентов была до 50 см2 и у 18 (32 %) – более 50 см2 .
Хирургическое лечение остеомиелита пяточной кости заключалось в традиционной секвестрнекрэктомии гнойного очага и местной миопластике образовавшихся костных полостей и мягкотканных дефектов в сочетании либо с транспозицией лоскутов стопы, либо с трансплантацией кровоснабжаемых комплексов тканей из отдаленных участков человеческого тела.
Таблица 1. Виды лоскутов примененных при лечении остеомиелита пяточной кости
| Виды лоскутов | Абс. | % |
| А) медиальный подошвенный кожно-фасциальный лоскут | 8 | 23,5 |
| Б) медиальный подошвенный кожно-фасциально-мышечный лоскут | 5 | 14,7 |
| в) медиальный подошвенный кожно-фасциальный лоскут в сочетании с длинной малоберцовой мышцей | 2 | 5,9 |
| Г) медиальный подошвенный кожно-мышечно-костный лоскут | 8 | 23,5 |
| Д) тыльный лоскут стопы | 5 | 14,7 |
| Е) наружный пяточный лоскут | 6 | 17,7 |
| Итого: | 34 | 100 |
Из таблицы № 1 видно, что наиболее часто (67,6 %) в качестве пластического материала использовался медиальный подошвенный лоскут в том или ином вариантах.
Это связано с тем, что структура кожи вышеназванного комплекса тканей соответствует текстуре кожи опорной поверхности пятки и пяточного бугра, и что еще не менее важно – он чувствителен, поэтому устойчив к значительной механической нагрузке.
Эти факторы являлись определяющими при планировании закрытия дефекта покровных тканей на подошвенной поверхности стопы в пяточной области.
Артериализированные лоскуты стопы в качестве пластического материала для ликвидации костного и мягкотканного дефектов в пяточной области применяли при сохранности подошвенной артериальной дуги и магистральных сосудистых пучков голени.
Показаниями к операциям с применением лоскутов стопы были:
- остеомиелитические язвы и свищевые ходы в мягких тканях пяточной области с поверхностным очагом деструкции пяточной кости (кортикальный остеомиелит);
- пристеночное и центральное расположение гнойного очага в пяточной кости в сочетании с дефектом покровных тканей площадью до 50 см ;
- сквозное (туннелеобразное) расположение остеомиелитического очага в пяточной кости с дефектом покровных тканей над ним площадью до 50 см ;
По данной хирургической технологии оперировано 34 пациента. Длительность оперативного вмешательства составляла в среднем 5 часов.
Трансплантаты из отдаленных участков человеческого тела в качестве пластического материала, представлены в таблице № 2. Их применяли с целью ликвидации костного и мягкотканных дефектов в пяточной области при повреждении одного из магистральных сосудистых пучков голени и (или) подошвенной артериальной дуги.
Таблица 2. Виды кровоснабжаемых трансплантатов примененных при лечении остеомиелита пяточной кости
| Виды трансплантатов | Абс. | % |
| А) лучевой кожно-фасциальный трансплантат | 3 | 13,6 |
| Б) лучевой кожно-фасциально-мышечный трансплантат | 2 | 9,1 |
| в) лучевой кожно-фасциальный арансилантат в сочетании с икроножной мышцей | 13,6 | |
| г) лучевой кожно-фасциальный трансплантат в сочетании с камбаловидной мышцей | 2 | 9,1 |
| Д) локтевой кожно-фасциальный трансплантат | 5 | 22,8 |
| Е) торакодорсальный трансплантат | 4 | 18,2 |
| Ж) паховый трансплантат | 3 | 13,6 |
| Итого: | 22 | 100 |
Из таблицы № 2 видно, что у большинства больных наиболее часто (68,2%) в качестве пластического материала использовали комплексы тканей предплечья в том или ином вариантах.
Это связано с тем, что забор вышеназванных комплексов тканей менее сложен и травматичен по отношению к другим; диаметр сосудов сосудистых пучков, как трансплантатов предплечья, так и реципиентной зоны голени, как правило, соответствуют друг другу, что значительно облегчает выполнение микрососудистых анастомозов.
Кроме того, в последующем не было необходимости выполнять коррегиругощие операции, как это часто бывает при пересадках широчайшей мышцы спины на стопу.
Эти факторы были определяющими при планировании закрытия дефекта покровных тканей на стопе свободными кровоснабжаемыми комплексами тканей.
Показаниями к операциям с применением кровоснабжаемых комплексов тканей из отдаленных участков тела были:
- центральное расположение гнойного очага в пяточной кости с субтотальным или тотальным ее поражением в сочетании с дефектом покровных тканей над ними площадью более 50 см2;
- пристеночное расположение гнойного очага в пяточной кости и остеомиелитические язвы и свищевые ходы в сочетании с дефектом покровных тканей над ними площадью более 50 см ;
- сквозное (туннелеобразное) расположение остеомиелитического очага в пяточной кости с субтотальным ее поражением с дефектом покровных тканей над ним площадью более 50 см2;
- обширные дефекты покровных тканей с повреждением анатомических структур нескольких зон артериального кровоснабжения (проксимальной, срединной и латеральной подошвенной) стопы с остеомиелитом ее костей, в том числе пяточной.
По данной хирургической технологии оперировано 22 пациента. Длительность оперативного вмешательства составляла от 8 до 25 часов.
Результаты лечения. Положительный результат хирургического лечения получен у 53 больных (94,6 %). Возникновение острых нарушений кровообращения в пересаженных комплексах тканей наблюдалось у трех пациентов (5,4 %) при трансплантации из отдаленных участков тела.
Средние сроки лечения хронического остеомиелита пяточной кости в стационаре у этого контингента больных составили от 24 до 30 суток. При динамическом наблюдении после выписки их из стационара в сроки от 1 года до 8 лет не отмечено обострения остеомиелитического процесса.
Продолжили службу в Российской армии без изменения категории годности 44,5% военнослужащих, проходящих службу по контракту, и восстановлена трудоспособность у 37,1% гражданских лиц.
Заключение.
Предлагаемые микрохирургические технологии лечения хронического остеомиелита пяточной кости позволяют сократить количество калечащих и отойти от практики традиционных многоэтапных реконструктивно-восстановительных операций, дают хороший анатомический и функциональный результат при незначительном количестве осложнений, а также уменьшают сроки стационарного лечения.
Литература
- Эпштейн Г.Я. Осложнения при огнестрельных повреждениях стопы. Опыт Советской военной медицины в ВОВ 1941-1945 г. Москва: Медгиз, 1950. – Том 18. – С. 316-320.
- Нечаев Э.А. Минно-взрывная травма / Э.А. Нечаев, А.И. Грицанов, Н.Ф. Фомин, ИЛ. Миннуллин. – СПб.: АОЗТ «Альд», 1994. – 487 с.
- Гуманенко Е.К. Боевая хирургическая травма: Учебное пособие. – СПб., 1997. -72 с.
- Никитин Г.Д. Хирургическое лечение остеомиелита / Г. Д. Никитин, А.В. Рак, С. А. Линник и соавторы – СПб.: Русская графика, 2000. – 288 с.
- Шаповалов В.М., Овденко А.Г. Огнестрельный остеомиелит. – СПб.: Морсар АВ. -2000. -144 с.
- Патент Российской Федерации на изобретение «Способ хирургического лечения остеомиелита костей стопы» № 2161447 с приоритетом от 02.06.1998 г., зарегистрированный в государственном реестре изобретений РФ 10 января 2001 г. // Официальный бюллетень Российского агентства по патентам и товарным знакам. – № 9. -2001. – С. 128. (Юркевич В.В., Поляков А.А., Подгорнов В.В., Колесникова И.В.)
- Шевцов В.И. Реабилитация пострадавших с последствиями огнестрельных ранений стопы / В.И. Шевцов, Г.Р. Исмаилов, Д.В. Самусенко, А.И. Кузовков // Актуальные проблемы травматологии и ортопедии. Материалы научной конференции. – Нижний Новгород, 2001. – Часть 1. -С. 210-211.
- Ефименко Н.А. Хирургическое лечение заболеваний и повреждений стопы / Н.А. Ефименко, А.А. Грицюк, СМ. Рыбаков, А.Л. Рябов // Военно- медицинский журнал. – 2002. – Том СССХХШ. – № 4. – С. 12 – 18.
- Нечаев Э.А. Взрывные поражения: Руководство для врачей и студентов / Э.А. Нечаев, А.И. Грицанов, И.П. Миннуллин и др. – СПб.: ИКФ «Фолиант», 2002. – 656 с.
- Никитин Г.Д. Костная и мышечно-костная пластика при лечении хронического остеомиелита и гнойных ложных суставов / Г.Д. Никитин, А.В. Рак, С.А. Линник и соавторы. – СПб.: “ЛИГ”, 2002. -192 с.
Библиографическая ссылка
Юркевич В.В., Баширов Р.С, Подгорнов В.В., Пекшев А.В., Колесникова И.В., Лузгин В.Ю. Новые технологии восстановительного лечения больных с остеомиелитом пяточной кости // Фундаментальные исследования. – 2004. – № 2. – С. 35-37; URL: https://fundamental-research.ru/ru/article/view?id=2918 (дата обращения: 20.03.2020).
Источник: https://fundamental-research.ru/ru/article/view?id=2918
Причины остеомиелита
Стоит также знать основные причины появления, ведь он не сразу начинает прогрессировать и поражать даже части межпозвоночной области, если речь идет про эту часть тела. Если знать то, как начинает развиваться заболевание, то клиническая картина не сможет застать вас врасплох, а диагностические процедуры будут проведены тогда, когда они нужны. Специалисты отмечают, что основными возбудителями острой формы этой болезни являются такие бактерии, как стафилококки, но иногда проблема заключается и в других бактериях. Но из-за одного золотистого стафилококка недуг обычно не начинается, воспалительный процесс проявляется при наличии предполагающих факторов, а также основных причин, вызывающих непосредственно сам остеомиелит, вот основные из них:
- ОРВИ;
- травмы различного характера;
- ожоги различной степени тяжести;
- серьезные обморожения;
- нарушения, связанные с психоэмоциональным состоянием (сюда можно отнести стрессовые ситуации, но чаще всего это возникает из-за продолжительного нервного истощения);
- физические нагрузки, являющиеся чрезмерными для организма.
А вот основные предрасполагающие факторы:
- наличие таких заболеваний, как туберкулез и сахарный диабет;
- серьезное физическое истощение;
- получение каких-либо травм, особенно если они происходят постоянно;
- повреждения, связанные с последствиями термического ожога;
- аллергические реакции и заболевания, которые они вызывают;
- серьёзное ослабление иммунной системы;
- инфекционные поражения;
- наличие онкологии, а также негативное влияние на организм химиотерапии, используемой при её терапии;
- голодание на протяжении длительного времени, а также недостаток питательных веществ у человека по каким-либо другим причинам;
- оперативные вмешательства и ошибки совершенные в их процессе;
- нарушения, связанные с процессом кровообращения;
- язвы.
Важно! Постарайтесь максимально снизить риск развития данного недуга у вас. Чтобы сделать это, старайтесь не допускать каких-либо предрасполагающих факторов, а особенно механизмов, которые запускают саму болезнь!
Методики лечения
Лечебные мероприятия для всех видов остеомиелита проводятся по единому принципу. После микробиологического исследования, тестирующего чувствительность микроорганизмов, врач определяет схему лечения (как лечить и какие антибактериальные препараты подходят в конкретном случае). На протяжении месяца терапевтическую стратегию меняют, пробуя новые средства и комбинации. Для предотвращения интоксикации и улучшения работы кровеносной системы пациент получает внутривенные капельницы с плазмой, гемодезом, 10% раствором альбумина.
Кислотно-основное состояние восстанавливают с помощью гидрокарбоната натрия. В качестве поддерживающей терапии используют иммуномодулирующие препараты, витаминные комплексы. При стафилококковой инфекции практикуют введение стафилококковой вакцины и гамма-глобулина. Эффективна гипербарическая оксигенация – лечение кислородом в специальных барокамерах. На период лечения показана полная иммобилизация конечности.
При наличии сепсиса выполняют экстракорпоральную гемокоррекцию. Метод позволяет улучшить реологические свойства крови и избирательно устранить патогенные факторы. Суть процедуры – создание временного контура кровообращения для очищения и модификации кровяных компонентов.
При остром остеомиелите в обязательном порядке осуществляется дренирование области нагноения. Для этой цели в костной ткани проделывают трепанационные просветы, через которые патологический очаг промывается антибактериальными растворами. В роли биоантисептиков также используют протеолитические ферменты. Если мягкие ткани подвергаются заселению гноеродной микрофлоры места скопления гноя вскрывают и подвергают открытому промыванию.
Для полной санации гнойно-некротического очага проводят:
- секвестрэктомию – иссечение свищевых ходов и свободных секвестров;
- некрэктомию – полная резекция некротических тканей до здоровых слоев.
Полный доступ к секвестрам, находящимся в костномозговом канале обеспечивается за счет трепанации длинной кости. При деструкции костной ткани показана краевая, концевая, либо сегментарная резекция кости. Длительность патологического процесса и укорочение конечности являются основанием для использования компрессионно-дистракционного остеосинтеза с применением аппарата Илизарова.
В комплекс с медикаментозной и хирургической помощью вводят физиотерапевтические процедуры: лазерную терапию, УВЧ, УФО, диадинамические токи.
Финальный этап оперативных вмешательств проводится в отдаленном периоде. Устранение образовавших полостей – костная пластика, выполняется после полной ликвидации инфекции.
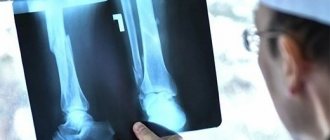
Рентген на начальных стадиях
Как уже было сказано ранее, рентгенологическим исследованием лучше заняться после того, как вы заметите, что начала проявляться клиническая картина недуга. На этом этапе при помощи рентгеновского излучения уже можно выявить заболевание, а его лечение будет довольно простым. Чаще всего врачи применяют полипроекционный рентген. Что же касается более поздних этапов, то на них поможет только рентген, использующий жесткое излучение.
Сам выбор жесткости может производиться только квалифицированным специалистом, а повлиять на него могут такие факторы, как темп развития болезни, особенности течения и фаза. Стоит упомянуть, что некоторые формы вы сможете диагностировать, сделав снимки даже с минимальной жёсткостью, но прочие будет заметить достаточно сложно.
Особенности процедуры
Как уже было упомянуто ранее в процессе описания ключевых действий при остеомиелите, диагностические процедуры, связанные с рентгеном, применяется наиболее часто, но это информативно не во всех ситуациях, ведь иногда недуг распространяется и на мягкие ткани (например, на жир, а также на мышцы и на сухожилия). Конечно, в некоторых случаях даже рентген поможет увидеть проблему, если его жесткость будет низка, но лучше в подобных случаях применять магнитно-резонансную томографию. Таким образом, специалисту удастся создать полную клиническую картину, что позволит максимально грамотно подойти к лечению. Без магнитно-резонансной томографии диагностика не будет успешной в тех ситуациях, когда поражение связано с областью таза или позвоночника.
Специалисты всегда обращают внимание, на то, как выглядит остеомиелит на рентгене, ведь это позволяет узнать много о нём. Современные диагностические методы позволяют не только установить наличие заболевания, но и дать о нём некоторую информацию. К сожалению, рентген относится не к самым информативным обследованиям, а в его процессе внимание обращается на секвестры и остеонекроз. Ещё раз упомянем, что подобная диагностика при помощи рентгена будет по силам только опытному специалисту, причём иногда даже ему требуется изучить снимки с повторного рентгена или с МРТ.
Кость отчётливо утолщена в местах развития воспалительного процесса.
Методы диагностики
Установить правильный диагноз бывает сложно, особенно при септической и адинамической форме заболевания. Нередко пациентов лечат от ревматизма, пневмонии, артритов, неврологических расстройств.
При осмотре больного врач проводит пальпацию пораженной конечности, отмечает усиление болей, мышечные контрактуры при попытке совершить какие-либо движения. Важное значение имеет рентгенография. На начальных стадиях остеомиелита (14–21 день) снимки фиксируют утолщение и деформацию мягких тканей, позже выявляются абсцессы, межмышечные флегмоны, полости в костях, окруженные склерозированными структурами, сужение мозгового канала.
Рентген не всегда позволяет получить достоверную клиническую картину заболевания, поэтому дополнительно проводят компьютерную томографию. Данный метод диагностики помогает выявить и оценить степень распространенности воспаления, определить наличие и локализацию секвестров.
Для распознавания возбудителя инфекционного процесса делают бактериологический посев гнойного отделяемого. По результатам анализа подбирают наиболее эффективные антибиотики, к которым чувствительны болезнетворные микроорганизмы.
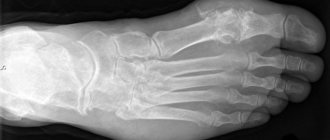
Что можно увидеть на снимках?
Вот основные признаки остеомиелита, которые можно заметить при изучении рентгеновского снимка (речь идет про наиболее ранние стадии, когда поражения еще не так велики):
- Присутствуют существенные утолщения костей, в тех местах, где происходит воспалительный процесс.
- На рентгенограмме можно заметить очаги некроза, имеющие название «секвестры». Стоит понимать, что они могут иметь отношения и к костной и к мышечной структурам, а их внешний вид будет напоминать темные круги, расположенные прямо на кости человека (как несложно догадаться, на мышечной ткани круги будут светлыми). Стоит также понимать, что секвестры всегда имеют неправильную форму.
- На снимках при данном заболевании никогда не обнаруживается костномозговой канал.
Каждый специалист за долгие годы своей работы находит свою методику изучения снимков, которой и следует в большинстве ситуаций.
Абсцесс Броди.
Классификация
Клиническая классификация остеомиелита проводится по многим признакам. Чем точнее формулировка диагноза, тем яснее становится тактика лечения.
Виды заболевания в зависимости от возбудителя:
- вызванный неспецифической микрофлорой (грам-положительной или грам-отрицательной): стафилококк, пневмококк, стрептококк, протей, кишечная и синегнойная палочка, реже анаэробы:
- вызванный одним видом микробов (монокультурой);
- связанный с ассоциацией 2 или 3 разных видов микроорганизмов.
- специфический при инфекционной патологии:
- сифилитический;
- лепрозный;
- туберкулезный;
- бруцеллезный;
- другие.
- возбудитель не обнаружен.
Бактерицидное поражение слоев кости.
Существуют клинические формы болезни:
- гематогенная:
- после перенесенной инфекции другого органа;
- поствакцинальный;
- другое.
- посттравматическая:
- после переломов;
- после операции;
- при использовании спицевых аппаратов.
- огнестрельная;
- радиационная;
- атипичная (первично-хроническая):
- абсцесс Броди;
- остеомиелиты Олье и Гарре;
- опухолевидный.
Варианты течения:
- генерализованный:
- септикотоксический;
- септикопиемический;
- изолированный токсический.
- очаговый:
- свищевой;
- бессвищевой.
Характер течения:
- острое (в частности, молниеносное);
- подострое;
- первично-хроническое;
- хроническое.
Выделяют такие стадии остеомиелитического процесса:
- острая;
- подострая;
- продолжающееся воспаление;
- ремиссия;
- обострение;
- выздоровление;
- реконвалесценция.
Фазы поражения:
- интрамедуллярный (страдает только костный мозг);
- экстрамедуллярный.
По локализации различают остеомиелит трубчатых и плоских костей. В длинных трубчатых костях могут поражаться разные отделы: эпифиз, диафиз, метафиз. Среди плоских костей страдают череп, позвонки, лопатки, седалищные кости и ребра.
Местные осложнения остеомиелита:
- секвестрообразование;
- перелом;
- костная, параоссальная или мягкотканная флегмона;
- патологический вывих;
- образование ложного сустава;
- анкилозы;
- суставные контрактуры;
- нарушение формы и развития кости;
- кровотечение;
- свищи;
- сосудистые осложнения;
- неврологические осложнения;
- нарушения мышц и кожи;
- гангрена;
- озлокачествление.
Варианты заболевания с общими осложнениями:
- амилоидное поражение почек и сердца;
- тяжелая пневмония с распадом легкого;
- воспаление перикарда;
- сепсис;
- другие.
Самые частые варианты болезни – острый гематогенный (в детском возрасте) и хронический посттравматический (у взрослых больных).
Заболевание чаще затрагивает определенные кости человеческого организма.
Остеомиелит бедра
Симптомы остеомиелита бедра.
Наблюдается у людей в любом возрасте, имеет чаще гематогенное происхождение, но нередко развивается после оперативного вмешательства на кости. Сопровождается отеком бедра, лихорадкой и нарушением подвижности соседних суставов. На коже образуется крупный свищ, через который отделяется гной.
Остеомиелит костей голени
Признаки остеомиелита кости голени.
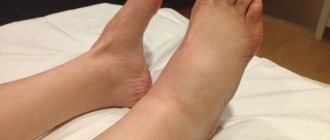
Наблюдается чаще у подростков и взрослых людей, нередко осложняет течение переломов голени. Сопровождается покраснением и отеком голени, сильной болью, формированием свищевых ходов с гнойным отделяемым. Сначала поражается большеберцовая кость, но затем всегда воспаляется и малоберцовая. Больной не может наступать на ногу.
Остеомиелит пяточной кости
Признаки остеомиелита пяточной кости.
В отличие от описанных выше форм обычно имеет длительное течение и нередко осложняет инфекционные заболевания стопы, например, при диабете. Основные признаки –болезненность и отечность в пятке, краснота кожи, образование язвы с выделением гнойного содержимого. Больной может с трудом передвигаться, опираясь на переднюю часть стопы.
Остеомиелит плеча
Нередко встречается в детском возрасте, имеет острое течение, сопровождается лихорадкой, отеком, болями в руке. При прогрессировании болезни возможны патологические переломы.
Остеомиелит плюсневой кости
Признаки остеомиелита плюсневой кости.
Развивается при недостаточно тщательной хирургическое обработке раны, возникшей в результате ранения стопы. Также может осложнять течение диабета. Сопровождается болезненностью и отечностью стопы, затруднениями при ходьбе.
Остеомиелит позвонков
Развивается преимущественно у взрослых на фоне иммунодефицита или септического состояния. Сопровождается болями в спине, головной болью, сердцебиением, слабостью, лихорадкой.
Обследование при хроническом остеомиелите
Важно кратко разобрать и процесс исследования, наблюдающийся при хронической форме остеомиелита. Вот его зависимость от вида:
- Гематогенный хронический остеомиелит. Данная разновидность недуга всегда сопровождается некоторыми признаками, проявляющимися костным мозгом, а также надкостницей. На рентгене в этом случае можно будет заметить просветления очагового характера.
- Рецидивирующий мультифокальный остеомиелит в хронической форме. Данная разновидность диагностируется локализовано только в том случае, если специалист правильно выбрал проекцию снимка. Особенностью болезни в этом случае будет перестраивание трубчатой кости в губчатую. В таком случае на снимке вы заметите значительное утоньшение надкостницы, а также замещение костномозгового канала губчатым веществом. Проявиться также и некоторые участки просветления, которых раньше не было.
Хроническая форма сопровождается и массой других особенностей, но обычно пациентам про это знать не следует. Ни в коем случае не пытайтесь расшифровать снимки самостоятельно с целью сэкономить деньги на посещении специалиста, ведь это чревато ужасными последствиями!
Профилактика
Если пациент имеет факторы риска остеомиелита, он должен о них знать. Необходимо принимать все меры по предупреждению различных инфекций, избегать порезов, царапин, вовремя обрабатывать повреждения кожи. Людям с диабетом необходимо постоянно следить за состоянием ступней, чтобы не допустить появления кожных язв.
Следует вовремя лечить кариес зубов, хронический тонзиллит, холецистит, пиелонефрит. Чтобы повысить неспецифическую защиту организма, необходимо следить за питанием и физической активностью, вести здоровый образ жизни.
Остеомиелит верней конечности.
Остеомиелит – воспалительный процесс в костном мозге, распространяющийся на окружающее костное вещество. Он может иметь острое или хроническое течение и проявляется болями в кости, лихорадкой, интоксикацией, образованием полостей и свищей с гнойным отделяемым. Лечение включает операцию и массивную антибактериальную терапию.
2
Мне нравитсяКлассНравитсяТвитнуть