Как выглядит плодное яйцо
Узнав о своей беременности, многие любопытные будущие мамы начинают задавать врачу вопросы, как и на каком сроке видно плодное яйцо и как оно выглядит. Постараемся ответить на них.
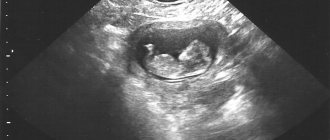
Плодное яйцо, диаметр которого в первые дни беременности весьма мал, можно разглядеть уже через две-три недели после задержки менструации. Сформированная структура в большинстве случаев располагается в верхней части полости матки, имеет темный (серый) оттенок и круглую или оваловидную форму. Эмбрион в это время имеет еще микроскопические размеры, поэтому при ультразвуке он не выявляется.
Когда делать УЗИ на беременность
В идеале беременность на ранних сроках подтверждается с помощью положительного теста, осмотра врача-гинеколога и высокого уровня хорионического гонадотропина в периферической крови. При этом первое УЗИ для определения беременности, вернее, для уточнения ее срока и диагностики состояния плода, проводится лишь на 11-13-й неделе (первый скрининг).
Распространенные показания к раннему ультрасонографическому исследованию:
- Тест показывает беременность при условии в анамнезе эктопической локализации эмбриона. Увидеть внематочную беременность с помощью трансвагинального метода УЗ-диагностики можно лишь на пятой неделе, а при использовании трансабдоминального способа – не ранее 7-8-й недели.
- Наличие длительной задержки менструации и отрицательного теста на беременность.
- Когда врач во время осмотра и с помощью уровня ХГЧ подтверждает беременность, а у женщины в анамнезе заболеваний есть фибромиома матки, киста яичника или другая серьезная патология репродуктивной системы. В таком случае диагностика проводится не только с целью подтверждения наличия плодного яйца, но и для определения степени тяжести заболевания.
- Также на ранних сроках проводится УЗИ для подтверждения беременности после ЭКО. Обычно процедура назначается на 21-й день после подсаживания эмбрионов.
Развитие и строение
Рост плодного яйца начинается с момента зачатия. Оплодотворенная яйцеклетка начинает движение по маточной трубе, во время которого происходит дробление клеток. Проделывая путь до матки, оплодотворенному дробящемуся яйцу необходимы питательные вещества и кислород, поэтому спустя неделю сверху начинает образовываться хорион, который впоследствии трансформируется в плаценту.
Поверхность хориона имеет ворсинки, которые помогают формированию прикрепиться к матке. В дальнейшем эти ворсинки содержаться только в месте имплантации образования в стенку матки. Остальная часть структуры теряет ворсинки и остается гладкой. Хорион обеспечивает плод всеми жизненно важными функциями, одна из которых — защита от инфекций.
Спустя двадцать дней после менструации на аппаратном обследовании можно разглядеть желточный мешок, который призван обеспечить плод питательными элементами. Наличие желточного мешка в плодном яйце не гарантирует нормальную беременность, однако если его нет, то это указывает на патологию. Внутри оболочки, окружающей зародыш, имеется амнион – полый мешок, вырабатывающий оптимальную среду и околоплодные воды для развития ребенка.
Нередко во время обследования врач-узист может обнаружить второе плодное яйцо. В этом случае женщину можно поздравить, так как у нее будет рождение двойни. Такая беременность развивается, когда происходит одновременное оплодотворение двух яйцеклеток или развитие двух зигот из одного и того же яйца.
Если женщина ожидает двойню, то плодное яйцо в момент деления может сформировать одну или две плаценты.
Если момент прикрепления яйца к матке происходит после 8-13 суток от дня оплодотворения, то формируются 2 плода и одна плацента на двоих. Это значит, что оба плода будут развиваться в одном плодном пузыре. Если же деление происходит ранее этого срока, то каждый эмбрион будет развиваться в своем плодном яйце.
Как проводится УЗИ
При такой беременности ультразвуковое сканирование может проводиться также двумя основными способами:
- трансабдоминальным;
- трансвагинальным.
Оба метода разрешены при ЭКО, поскольку не несут в себе никакой опасности для плода и будущей матери.
Трансабдоминальный способ
Исследование заключается в том, что датчик, преобразующий УЗ-волны, устанавливается на кожу живота в нижних его отделах. Следовательно, процедура совершенно неинвазивна и безболезненна.
Подготовка к обследованию заключается в соблюдении некоторой диеты с целью уменьшения газообразования в кишечнике и наполнении мочевого пузыря для лучшей визуализации матки. Примерно за 2-3 дня до исследования женщина не должна употреблять продукты, которые потенциально могут вызвать метеоризм.
К ним относят:
- все бобовые культуры;
- свежие овощи;
- кондитерские и хлебобулочные изделия;
- газированные напитки и продукты быстрого приготовления.
Для наполнения полости мочевого пузыря следует за час-полтора до назначенного времени выпить около литра чистой негазированной воды. Как только появятся позывы в туалет – процедуру можно начинать.
Врач делает исследование в нескольких плоскостях, после чего все результаты и свои выводы заносит в протокол.
Трансвагинальный способ
В данном случае ультразвуковой датчик непосредственно вводится в полость влагалища, за счет чего достигается максимальная близость к матке и яичникам. Такая методика дает более точную и достоверную картину по сравнению с предыдущим способом.
- Из подготовки необходимо позаботиться только о том, чтобы кишечник не был заполнен газами, поэтому на протяжении пары дней рекомендуется не принимать в пищу продукты, способствующие метеоризму.
- Если женщина страдает повышенным газообразованием, то за час до обследования необходимо выпить несколько капсул Эспумизана или пакетик Смекты.
Врач УЗД надевает на датчик специальный одноразовый презерватив и вводит его аккуратными движениями во влагалищную полость примерно на 5-6 см. Как правило, процедура безболезненна, а женщина может почувствовать лишь некий дискомфорт. Такая близость преобразователя к исследуемым органам позволяет увидеть даже маленький эмбрион. Поэтому первое УЗИ при беременности от ЭКО должно быть выполнено трансвагинальным способом.
Размеры плодного яйца по неделям
Узнать размеры плодного яйца по неделям беременности поможет таблица,по которой врач акушер-гинеколог сверяет размеры плода с нормами для предполагаемого срока. Указанные в данной таблице параметры являются важнейшими показателями формирования беременности, поэтому, когда уже видно плодное яйцо, врач обязан определить их.
УЗИ плодного яйца на 4 неделе определяет размер всего-навсего 1 мм. Женщина в это время может вовсе и не знать о зарождении новой жизни, но аппаратное исследование уже выявит и даже покажет, как выглядит плодное яйцо в 4 недели. В это время формируются клетки всех будущих органов малыша.
Размер плодного яйца увеличивается ежедневно примерно на 1 мм. Когда яйцо достигает величины в 3 мм, в нем уже имеется желточный мешок, обеспечивающий кроветворную функцию и питание эмбриона. Все элементы плодного яйца в рамках четвертой недели позволяют с уверенностью установить наличие беременности. Рассмотреть зародыш в этот период уже можно. Бывает так, что при данных размерах структуры эмбриона не видно. Паниковать не нужно, так как в индивидуальных случаях зародыш в это время может еще только формироваться.
Вопрос, когда появляется эмбрион в плодном яйце, интересует многих будущих мам. В норме, примерно в период пятой недели вынашивания на мониторе УЗИ уже визуализируется эмбрион и даже регистрируется сердцебиение. Для уточнения прогрессирования беременности дополнительно осуществляется контроль уровня ХГЧ.
Величина меньше 7 мм указывает на наступление середины пятой недели. Это один из важнейших периодов, когда происходит активное формирование сосудов, сердца и нервной системы. Размеры зародыша обычно составляют 2 мм.
Когда на УЗИ видно плодное яйцо величиной 10 мм – это свидетельствует о том, что сердечко и сосуды уже полностью сформированы и у зародыша имеется нервная трубка с небольшим утолщением на конце (будущий мозг).
6 акушерская неделя визуализирует величину 12 мм. На 6 акушерской неделе плодное яйцо размером 12 мм, обладает сферической формой, эмбрион выглядит как белая полоска длиной около 5-6 мм. К этому моменту частота ударов сердца составляет 110-130 в минуту. При выявлении какого-либо отклонения во время шестой недели рекомендуется повторное исследование через неделю.
Во время первых двух дней 7-й недели определяется величина 19-20 мм. В данный период у малыша формируется мозг, половые органы, на мониторе УЗИ можно увидеть ручки, ножки, ротик и ноздри.
Размеры структуры 21-22 мм указывает на середину седьмой недели. В это время продолжается развитие головного мозга, лица. С этого периода ребенка нельзя считать зародышем, так как это уже полноценный плод размером около 10-13 мм.
Местоположение
Оплодотворенная и прикреплённая к полости матки яйцеклетка может располагаться в различных частях репродуктивного органа:
- Если плод находится на дне матки, то это свидетельствует о том, что он принял максимально удобное положение. Располагаясь на дне, кроха будет спокойно расти и развиваться, ему ничего не помещает. Такое расположение считается правильным и не свидетельствует об угрозе выкидыша или повышенном тонусе органа. Если плодное яйцо в дне матки располагается с момента начала беременности, то по мере развития и роста малыш может изменить положение, но это уже не будет считаться патологией или ее признаком.
- Если располагается плодное яйцо в углу матки, то это говорит о том, что оно прикрепилось близко к маточной трубе, из которой вышла оплодотворенная яйцеклетка. В гинекологии такое расположение не считается патологией, поскольку вернуться в маточную трубу плод уже не сможет. Находясь в углу, он имеет возможность изменить местоположение, при этом такого рода «миграция» нередко сопровождается появлением кровянистых выделений, они носят необильный характер и не способны стать причиной выкидыша.
- Если плодное яйцо в нижней трети матки, есть вероятность выкидыша. Оно находится слишком близко к зеву, что чревато последствиями. Если плодное яйцо располагается в нижней трети полости матки, то при неблагоприятном стечении обстоятельств: в случае стресса или нервного перенапряжения может начаться самопроизвольный выкидыш. При этом у женщины появятся боли в нижней части живота, начнутся выделения кровянистого характера.
Нарушения и патологии
Если плодное яйцо развивается неправильно, на УЗИ специалист заметит отклонения от норм.
Отклонения от параметров
Рост и размеры плодного яйца и эмбриона должны соответствовать сроку беременности. Если плод имеет размер менее 2 мм при сроке 5 недель, можно утверждать об отклонении в развитии. Размер плода менее 4 мм при сроке семь недель так
же указывает на нарушение. При таких параметрах необходимо убедиться, что установленный срок верный.
Большое по размерам плодное яйцо с маленьким эмбрионом часто говорит о замершей беременности. Но для подтверждения необходимо повторное обследование. На замерзшую беременность также может указать слишком маленькое плодное яйцо. Однако опять же нужно наблюдать динамику развития.
Неправильная форма
О нарушении можно говорить и тогда, когда структура, окружающая зародыш, имеет нестандартную форму. Если углы у оболочки неровные, тогда специалист может заподозрить повышенный тонус матки. Во многих случаях данное состояние безобидное, однако, если имеются боли, темные выделения из влагалища, раскрытие шейки матки, тогда есть вероятность выкидыша.
Для исправления ситуации врачи снимают тонус матки, после чего яйцо принимает правильную форму. Как выглядит плодное яйцо при выкидыше, зависит от срока вынашивания. На сроке 1-2 недель выкидыш может выглядеть, как кровяное выделение менструации. На более поздних сроках формирование выглядит как сгусток крови. Если выкидыш происходит на сроке 7-9 недель, то женщина может обнаружить кусочки тканей плода.
Если структура имеет овальную и в то же время плоскую форму – это также может указывать на замершую беременность. Однако при отсутствии боли и других недомоганий имеет смысл продолжать наблюдать за беременностью. Повторное обследование позволит врачу сделать правильный вывод.
Неправильное расположение
Низкое плодное яйцо не говорит о серьезной патологии, но требует более внимательного наблюдения в течение всей беременности. Если образование находится очень близко к шейке матки, тогда может наступить шеечная беременность, что чревато удалением матки.
Пустое плодное яйцо
При внематочной беременности можно обнаружить пустое плодное яйцо, когда внутри полости содержится только жидкость или сгусток крови.
Почему УЗИ не показывает беременность
Многих женщин волнует, может ли УЗИ не показать беременность. Существует ряд причин «отсутствия» плодного яйца в матке:
- Слишком маленький эмбрион. Большое количество женщин имеют нерегулярный менструальный цикл, поэтому точно не знают день овуляции. В таком случае сложно подсчитать срок предполагаемой беременности.
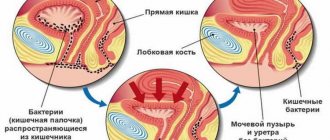
- Также УЗИ не показывает беременность в том случае, если плодное яйцо закрепилось в фаллопиевой трубе, в шейке матки или на мочевом пузыре. Сама матка будет увеличена, однако толщина эндометрия останется практически неизменной, что и будет указывать на отсутствие эмбриона в положенном месте.
- Немаловажную роль играет фирма и чувствительность УЗ-аппарата, так как не каждый из них способен увидеть плодное яйцо маленьких размеров. Не стоит забывать и об опыте врача, который может поспособствовать «пропуску» беременности на ранней ее стадии.
- Иногда на УЗИ-диагностике не видно плодного яйца из-за аномалий строения матки либо вследствие расположения эмбриона на ее задней стенке. Возможны погрешности в диагностике из-за воспаления эндометрия.
Виды УЗИ. Что такое СВД и КТР?
Для определения параметров плодного яйца проводятся различные виды УЗИ:
- Трансабдоминальное – обследование происходит через наружную брюшную стенку.
- Трансвагинальное – обследование осуществляется через влагалище.
При ТА-обследовании отчетливое выявление формирования возможно начиная с 5 акушерской недели. В это время плодное яйцо имеет размер 5-8 мм. Применяя второй метод исследования, определить размер плодного яйца можно на 3-6 день задержки менструации, а это 4-5 неделя вынашивания.
Подробнее о первом УЗИ при беременности →
Эмбрион визуализируется начиная с 5-й недели беременности при ТВ-обследовании, а при ТА – с 6-й недели в виде линейного образования.
Для оценки размеров и роста образования и эмбриона используются такие показатели, как:
- СВД – средний внутренний диаметр плодного яйца.
- КТР – копчико-теменной размер зародыша/плода.
СВД показывает размеры плодного яйца по неделям и измеряется в миллиметрах. Так показатель размера плодного яйца по неделям беременности постоянно варьируется, более точным для определения достоверного срока вынашивания является показатель КТР.
При данном исследовании ошибка может составить три дня в большую или меньшую сторону. В основном исследование проводится до 12 недель вынашивания плода.
Величина плодного яйца помогает быстро определить, на каком сроке находится беременность и как развивается плод в утробе.
Первые три месяца развития являются самыми важными, ведь именно в это время активно закладываются все органы и системы будущего малыша. Соответственно, важно вовремя проходить плановое УЗИ, которое помогает выявить возможные отклонения и провести оптимальную коррекцию сложившейся ситуации.
Автор: Людмила Морозова, специально для Mama66.ru
Двенадцатая неделя
Заключение самого важного и опасного периода формирования плода. Уже можно сделать полную оценку состояния будущего малыша и правильно ли были сформированы важные органы, развивающиеся на этом сроке. На этом этапе можно с точностью до дня определить, какая неделя беременности. Опытный специалист уже может назвать пол малыша.
При прохождении процедуры желательно выбирать проверенного специалиста с качественной аппаратурой. Важно уже на этом этапе не просмотреть начало развития возможных патологий.
Причины выкидыша
Причин прерывания беременности множество, начиная от банальных стрессов и заканчивая серьезными эндокринными нарушениями. В некоторых случаях причину выкидыша так и не удается установить.
К основным причинам выкидышей, относят:
Генетические (хромосомные) аномалии развития плода, несовместимые с жизнью. В результате нежизнеспособный плод погибает и происходит выкидыш; — гормональные нарушения: недостаток гормона прогестерона, гиперандрогения, гиперпролактинемия, заболевания щитовидной железы и сахарный диабет; — инфекции, передающиеся половым путем (хламидиоз, трихомониаз, уреаплазмоз, микоплазмоз, ВПЧ, ВПГ, ЦМВ) и ТОРЧ-инфекции (краснуха, герпес, токсоплазмоз, цитомегаловирусная инфекция); — анатомические аномалии: пороки развития матки (однорогая, двурогая и седловитная матка, наличие внутриматочной перегородки); миома матки с субмукозной локализацией узла, внутриматочные синехии; — истмико-цервикальная недостаточность (недостаточность мышечного слоя шейки матки, приводящая к ее раскрытию); — резус-конфликт между матерью и плодом.
К другим факторам, которые также могут спровоцировать выкидыш, относят: аборты в прошлом, курение, прием алкоголя, употребление наркотиков, стрессы, острые респираторные заболевания, прием анальгетиков и гормональных контрацептивов.
Зачем делать УЗИ после ЭКО
Повышающийся уровень ХГЧ в крови беременной говорит о наступившей беременности, но все равно результат требует подтверждения. К тому же этот анализ выявляет далеко не все патологии.
Уже на третьей неделе вынашивания с помощью УЗИ врачи могут:
- подтвердить факт наступления беременности;
- узнать, насколько плод жизнеспособен;
- выявить патологии плода;
- исключить вероятность выкидыша;
- посмотреть, в какой области репродуктивных органов женщины расположился плод (матка, яичники или маточные трубы);
- посчитать количество зародышей;
- определить состояние яичников.
Иногда для подтверждения полученной при первом обследовании информации требуется сделать второе УЗИ, которым подтверждается закрепление эмбриона, если при первом скрининге этого еще не было заметно. А также выявляется характер протекания беременности, в особенности многоплодной. На повторном обследовании уже можно будет определить сердцебиение зародыша. По сердечному ритму плода судят о его полноценном развитии.
На первое УЗИ обязательно следует идти, чтобы исключить такие заболевания, как:
- Синдром Дауна.
- Синдром Эдвардса.
- Синдром Патау.
Дети с такими патологиями уже на начальной стадии имеют нарушения сердечного ритма, что приводит к отставанию их в развитии. Еще одним показателем таких заболеваний, которое можно выявить с точностью только УЗИ скринингом, считается плоское лицо.
Ультразвуковое исследование после неудачного ЭКО поможет специалисту выявить причину этой неудачи, и определить дальнейшие действия для успешного повторного зачатия. Поэтому, даже после отрицательного оплодотворения необходимо проходить ультразвуковой скрининг.
Что делать дома
После переноса домой из клиники следует добираться на такси или собственном авто (не пешком, не на общественном транспорте, не за рулем). Не нужно по дороге куда-то заходить и находиться среди людей. Остаток суток лучше провести в лежачем положении, но строгий постельный режим необязателен. В домашних условиях рекомендовано:
- избегать стрессов, негативных эмоций. Испуг или стрессовая реакция вызывает значительные сокращения миометрия, что может быть причиной неудачного прикрепления эмбриона;
- ограничить физические нагрузки, активные занятия спортом. Разрешено и даже полезно плавание, неспешные прогулки, легкий труд, несложные упражнения фитнеса под наблюдением тренера. Не стоит постоянно лежать в кровати или сидеть, чтобы не застаивалась кровь в половых органах, но и перегружаться нельзя;
- не принимать горячие ванны, не ходить в сауну, баню.
Последующие 2 недели после переноса эмбрионов рекомендуется чередовать физическую активность и отдых, не поднимать тяжести (больше двух кг), резко не наклоняться вперед. Можно заниматься привычными домашними делами, но днем лучше прилечь на час-два. Следует настроиться на любой результат, так как завышенные ожидания в случае неудачи могут привести к депрессивному расстройству. Нестабильный психоэмоциональный фон может негативно повлиять на следующие попытки ЭКО.
Строгих правил поведения по окончании переноса эмбрионов нет. Но выполнение врачебных советов позволят повысить шансы на успешную имплантацию, минимизировать риски, связанные с эмбриотрансфером, избежать нанесения вреда организму.
Не следует без разрешения гинеколога заранее делать тесты. Если поторопиться, то можно получить ложноотрицательный ответ, что плохо скажется на эмоциональном состоянии. А если женщина окажется беременной, то негативные реакции могут повредить имплантационным процессам. Работающим женщинам выдается больничный лист после процедуры переноса эмбрионов.