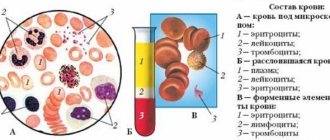
В онлайн-лаборатории Lab4U мы хотим, чтобы каждый из вас мог заботиться о своем здоровье. Для этого мы просто и понятно рассказываем вам о показателях здоровья!
Как правило, самый распространенный вопрос на этапе диагностики болезни, который возникает у педиатра или терапевта — бактериальная или вирусная инфекция у пациента? Оказывается, при вирусных и бактериальных инфекциях в организме происходят два разных процесса. Поэтому от ответа на этот вопрос зависит стратегия дальнейшего лечения.
Бактерии — ядовитые приспособленцы
Бактерии являют собой микроорганизмы, способные иметь различную форму:
- круг («кокки» — пневмококк, стафилококк и другие);
- продолговатая палочка (дизентерия и прочие заболевания со схожей клинической картиной);
- овальные и другие встречаются гораздо реже.
- Бактерии, в отличие от вирусов, могут развиваться самостоятельно.
- В организме человека они находят подходящее место для питания и размножения.
Внутри тела человека и на его поверхности живёт несметное число бактерий, но при нормальной работе иммунной системы они не представляют опасности. Однако, при малейшем ослаблении иммунитета могут стать причиной развития заболевания.
- Сама бактерия не наносит организму большого ущерба, опасны ядовитые продукты ее жизнедеятельности – токсины, (экзотоксины).
- Самые опасные экзотоксины из всех известных, которые вызывают такие болезни, как столбняк, ботулизм, сибирская язва, дифтерия, газовая гангрена.
- У большинства бактерий токсины вырабатываются в процессе их гибели и называются эндотоксинами.
- Именно специфическим воздействием экзотоксинов и эндотоксинов на наш организм и объясняются симптомы каждой конкретной болезни.
Что покажет анализ?
В расшифровке будет видно, что действие бактерий вызывает увеличение количества лейкоцитов в крови при норме 4,0-9,0. Это вызвано работой нейтрофилов по борьбе с инфекцией, которые первые бросаются на борьбу с бактериями. Погибая, они информируют организм об опасности и запускают иммунную систему. Отмершие нейтрофилы можно обнаружить в анализе крови. При заражении микроорганизмами назначают общий или биохимический анализ крови.
Девушки, для меня тема сейчас не актуальна, но просто увидела в вконтакте и вспомнила, что здесь обсуждалось. Там я подписана на страничку педиатра Дмитрия Изякова, полезно бывает его почитать (ссылка https://vk.com/pediatr_izyakov). Вот его сообщение (правда, там не по анализам, а по течению болезни, как в табличке выше).
Как отличить бактериальную инфекцию от вирусной?
Долгое время считалось это умение очень ценным для назначения антибиотика.
Изучение вопроса показало, что факт бактериальной инфекции не означает автоматически антибактериальное лечение. Нужно чтобы была бактериальная болезнь угрожающая осложнениями или смертью без лечения.
Тем не менее, для прогноза болезни важно знать различия и врачам и пациентам. Как и всегда десятка отличий :
Как и всегда десятка отличий :
1) Лихорадка, изнуряющая больного
При вирусной лихорадке на фоне снижения температуры больной чувствует себя вполне сносно. А вот при бактериальной ещё хуже. Это связано с производством бактерими токсинов и ферментов, отравляющих организм. И чем реже повышается температура, тем сильнее отравление. С вирусами все наоборот — чем реже лихорадка, тем всё легче.
2) Нарастающая боль
Размножение бактерий, увеличение очага воспаления и образование гноя постепенно распирает ткани, давит на болевые рецепторы. Разрушение тканей тоже вызывает боль. Прорыв гноя часто облегчает боль. Вирусы такое не умеют.
3) Гнойные выделения
из глаз, носа, ушей, в мокроте, кале или в ране. Неоспоримый признак бактерий, кроме аденовируса.
4) Нарастающее затруднение вдоха
Самый надёжный признак бактериальной пневмонии и плеврита. При вирусных нарастания нет. Трудно вдыхать становится и при бактериальном очаге в животе тоже.
5) Нарастающая слабость
Всё то же отравление организма токсинами бактерий и собственным трупным ядом разрушающихся тканей.
6) Нейтрофилы в анализах жидкостей
Анализ крови, мочи, носового мазка, ликвора с высоким содержанием нейтрофилов при обычной микроскопии.
7) Повышение СРБ крови.
Не очень надёжно, поэтому самостоятельного значения не имеет. Но часто помогает при сомнении.
 Повышение ПКТ крови.
Повышение ПКТ крови.
Абсолютный признак бактериальной инфекции.
9) Выявление бактерий микроскопией или ПЦР.
Коррелирует с нейтрофилами при микроскопии жидкостей. Их сочетание — надёжно подтверждает бактериальную инфекцию. Быстрый ответ, но не на 100% надёжный.
10) Высев бактерий
Абсолютный критерий бакинфекции при совпадении с клинической картиной. Но совсем небыстрый.
Вирусы — невидимые захватчики человеческой клетки
Вирусы – это микроскопические частицы, пограничные между живыми и неживыми организмами.
- Они содержат только один тип нуклеиновой кислоты, ДНК или РНК, и существуют только внутри человеческих клеток.
- Клетка хозяина обрабатывает вирусную генетическую информацию, как свою собственную.
- Вирусы не размножаются самостоятельно, они с огромной скоростью создают свои копии в живых клетках – хозяина.
- Таким образом, в каждой зараженной клетке оказывается их несколько тысяч.
- В результате чего клетки хозяина погибают или становятся неспособными выполнять свои функции, что и вызывает у человека определенные симптомы болезни.
Следует отметить избирательность вирусов: они захватывают только те клетки, которые смогут заставить работать на себя.
- Например, вирус гепатита может размножаться только в клетках печени,
- вирус гриппа выбирает слизистую оболочку бронхов или трахеи,
- коронавирус выбирает легкие и кровеносные сосуды,
- вирус энцефалита размножается в клетках головного мозга.
- Не всегда вирусы проявляют себя сразу, иногда они активируются при ослабленном иммунитете.
- Некоторым видам вирусов (ярким примером служит ВИЧ) иммунная система не может оказывать сопротивление.
Тематическая статья
Ежедневно организм человека сталкивается с различными вредными микроорганизмами, такими как грибки, бактерии, вирусы. Благодаря мощной круглосуточной защите иммунной системы, патогенные колонии не допускаются в организм. А если все же случилось вредоносному агенту проникнуть в тело человека, то его ожидает во всеоружии верные стражи здоровья ? клетки иммунитета. Но по причине того, что разновидностей вирусов очень много, иммунные силы срабатывают не на все типы патогенов. И вредоносные агенты могут, затаившись, годами, а то и десятилетиями, присутствовать в организме человека, ожидая часа нападения, точнее, когда ослабнет иммунитет. Именно для таких случаев и предусмотрен анализ крови на вирусы, — дабы предотвратить нападение.
КРАТКИЙ ОБЗОР ПОНЯТИЯ ВИРУСНОЙ ИНФЕКЦИИ
Вирус представляет собой микроскопическую частицу нуклеиновых кислот ДНК или РНК. По своей сути они являются паразитами, которые могут существовать только внутри клетки живого организма. Во внешней среде вирусы долго не способны находиться, так как им нужен источник питания. Проникнув в клетки человека и подготовив себе благоприятные условия для паразитирования, а это возможно только при ослабленном иммунитете, вирусные частицы начинают клонировать себя до бесконечности.
До тех пор, пока иммунные силы в организме сильные, они сдерживают процесс вирусного размножения. Но стоит только иммунитету ослабить свои позиции, как притаившиеся агрессивные агенты начинают действовать. Находясь в неактивном состоянии, вирусные элементы никак себя не проявляют, человек не отмечает никаких симптомов.
Чтобы не дожидаться, упадка защитных сил организма и проявления паразитирующих агрессоров, лучше периодически делать анализы крови на инфекции, а также на антитела к вирусам.
Чаще всего вирусы находятся в организме только в период болезни. Но существуют такие виды вирусных агентов, которые не поддаются уничтожению ни иммунной системой, ни медикаментами. Это всем известные вирусные инфекции, такие как СПИД, гепатиты, папилломавирусы, герпесы, аденовирус, ротавирус и прочие. До поры до времени эти патологии могут скрыто пребывать в теле человека никак себя не обнаруживая. Определить наличие подобных смертельных микроорганизмов можно, только сдав анализы на вирусы.
ДИАГНОСТИКА ВИРУСНОЙ ИНФЕКЦИИ
Вирус в крови может показать и общий анализ крови. Но более развернутую картину при вирусной инфекции доступно получить, не по общему клиническому анализу кровяной субстанции, а используя высокоинформативные диагностические методы ПЦР или ИФА.
Эти два лабораторных способа по механизму исследования отличаются друг от друга, единственное их сходство, так это в высокой точности, получаемых результатов.
Какие диагностические методы исследования крови на вирусы бывают:
1. ОАК , а именно общий анализ крови, помогает обнаружить присутствие патогенного процесса. При вирусном заражении будут моноциты и лимфациты выше нормы, а также могут быть ниже нормальной границы показатели лейкоцитов и нейтрофилов. Коэффициент СОЭ в данном случае бывает в норме либо слегка повышен.
2. ИФА, расшифровывающийся как иммуноферментный анализ кровяной массы, предназначен для установления в исследуемом образце антител или антигенов к вирусам. Вирусная инфекция имеет маркеры заражения в виде иммуноглобулинов IgA, IgM, IgG, вырабатывающихся иммунитетом пострадавшего в ответ на чужеродные элементы. Посредством анализа на вирусы методом ИФА есть возможность определить форму заражения: острая, хроническая либо бессимптомная. Благодаря иммуноферментному анализу реально вдобавок отслеживать продуктивность назначенной терапии.
3. ПЦР, то есть полимеразная цепная реакция, позволяет по ДНК вируса определить к какому типу относится чужеродный агент. ПЦР методика основана на молекулярной биологии, потому что исследует генетический материал патогенна. Благодаря этому возможно получить не только подтверждение или опровержение инфекции и тип агрессора, но и количество вирусов, а также их чувствительность к определенным медикаментам. Такая развернутая клиническая картина способствует постановке точного диагноза и выбору эффективной методики лечения. При помощи полимеразной цепной реакции выявляют практически все виды вирусов и бактерий. Метод ПЦР имеет 99% гарантию достоверности.
Сдать кровь для анализа крови на вирусные инфекции можно в любой клинике, где есть лаборатория, или в профессиональном диагностическом центре. Там же можно узнать результаты анализов на вирусы, но лучше, если расшифровкой полученных сведений займется лечащий врач. Потому как для представления полной клинической картины нужны также симптомы, полученные в ходе опроса и осмотра пациента. Вдобавок могут понадобиться вспомогательные методы исследования, например, УЗИ, МРТ и другие инструментальные приспособления.
ИНТЕРПРЕТАЦИЯ ПОЛУЧЕННЫХ РЕЗУЛЬТАТОВ АНАЛИЗОВ НА ВИРУСЫ
Расшифровка результатов анализов на вирусную инфекцию допустима только у квалифицированного доктора
. Несмотря на достоверность показателей, полученных в процессе исследования биологического материала посредством ПЦР, ИФА методов либо биохимического анализа крови. Тем не менее нужны безупречные знания в медицине и опыт, чтобы поставить правильный диагноз, от чего зависит назначаемая терапия.
Ни в коем случае не рекомендуется ставить себе диагноз самостоятельно, так как, не имея специальных знаний, можно легко ошибиться. И вместо развивающейся инфекции, начать лечить совсем другое заболевание.
Угрозу составляет также не долеченная вирусная инфекция, в таком случае возможен рецидив.
К тому же существует такие варианты, как получение ложноположительного либо ложноотрицательного результата анализа на вирусную инфекцию. Возникают подобные ситуации нечасто, но все же имеют место. Получить такой ответ велика вероятность, если человек неправильно подготовился к сдаче крови на вирусы либо вообще не проводил подготовительные мероприятия. Существуют обязательные требования, соблюдение которых обязательно перед выполнением анализа крови.
Основные правила подготовки к сдаче крови на вирусы:
— Кровь на вирусы сдается строго в утренние часы приблизительно с 7:30 до 9:30 часов утра.
— Пациент не должен ничего есть перед забором кровяной массы. В качестве еды рассматриваются также соки, чай даже травяной, кофе, сладкие газированные напитки. Допускается только чистая питьевая вода без каких-либо добавок (выжатые соки, дольки цитрусовых, мед и тому подобные ингредиенты).
— Накануне примерно дней за 5-7 нужно прекратить прием любых медикаментозных препаратов. При невозможности отменить лекарства нужно обязательно оповестить об этом врача, который назначает направление на сдачу анализа крови.
— Заранее за неделю потребуется исключить и алкогольные напитки или употребление содержащих спирт настоек в лечебных целях. Вдобавок нужно будет подкорректировать свой рацион, исключив все жирные, жареные, маринованные, копченые, ? одним словом, тяжелые продукты питания.
— Курение тоже негативно сказывается на показателях крови, но понятно, что курящему человеку нереально будет продержаться несколько дней без табачного дыма. Поэтому врачи рекомендуют хотя бы за 1-2 часа перед забором крови для анализа крови на вирусы воздерживаться от курения.
Кроме перечисленных условий получения достоверных результатов исследования на вирусную инфекцию, необходимо еще избегать эмоциональных и физических напряжений. Чтобы не делал человек ? это обязательно отразиться на состоянии и составе крови. Поэтому так важно проводить подготовку, чтобы получить чистые результаты анализов на различные виды инфекций как вирусных, так и бактериальных.
Не пренебрегайте профилактическими анализами на вирусы. Раннее выявление инфекции позволяет от-срочить или подавить развитие заболевания. В случае же беременности сдача биоматериала на анализ с целью выявления вирусных инфекций является обязательной процедурой. Поводом для прохождения исследования также может стать повышенный уровень лейкоцитов в крови, сдвиг лейкоцитарной формулы, увеличение коли-чества нейтрофилов (палочкоядерных), миелоцитов и метамиелоцитов, снижение числа лимфоцитов при высо-кой СОЭ в результатах клинического анализа крови.
см. Аннализы на аллергены
см. Анализы крови на онкомаркеры
Самые распространенные вирусные инфекции
Наиболее известным недугом является ОРВИ (острая респираторная вирусная инфекция), вызванная риновирусами, коронавирусами или вирусом гриппа. Самые распространённые заболевания включают:
- Коронавирус.
- Грипп (вирус гриппа).
- Простуда, лихорадка, катар или воспаление верхних дыхательных путей (риновирусы, коронавирусы).
- Герпес (вирус герпеса).
- Краснуха (вирус краснухи).
- Корь.
- Полиомиелит (полиомиелит).
- Эпидемический паротит.
- Вирусные гепатиты – «желтуха» (вирус гепатита , , D, E, G, F, H – речь идёт о различных вирусах, поражающих печень, наиболее распространёнными являются типы А, В и , из которых тип и может вызвать рак печени).
- Папиллома вирусная инфекция (бородавки, некоторые генотипы также являются причиной рака шейки матки).
- Бешенство (вирус бешенства, если не подана вовремя антисыворотка, – 100% смертельный исход).
- СПИД (ВИЧ, вирус иммунодефицита человека).
- Оспа (вирус оспы).
- Ветрянка (герпесвирусы, тип 3 вызывает опоясывающий лишай).
- Лихорадка, инфекционный мононуклеоз (вирус Эпштейна-Барр, цитомегаловирус).
- Геморрагическая лихорадка (Эбола, Марбург и другие).
- Энцефалит.
- Атипичная пневмония.
- Гастроэнтерит.
- Хламидиоз.
Прием препаратов
Важно пить антибиотики при наличии бактерии, при лечении вируса — они не оказывают должного эффекта. Единственным вариантом точного определения типа инфекции является помещение доктора. Он изымет частицу выделений слизистой оболочки или мазок из горла и отнесет в лабораторию. Если доктор поймет, что вам нужны антибиотики, он убедит вас в наличии бактерии.
Можно приобрести лекарства, облегчающие боли, без предписания доктора.
Если при обеих инфекциях у вас появилась острая боль, поговорите с фармацевтом по поводу лекарств, которые подойдут в вашем случае.
Если доктор выпишет антибиотики, спросите у него, можно ли одновременно пить обезболивающие. Также нужно сделать вакцину от гриппа. Для предотвращения повторного заболевания гриппом, нужно пройти вакцинацию. Таким образом, вы защитите себя от гриппозного вируса.
Как определить бактерия или вирус по общему анализу крови
И на бактерию, и на ее токсины организм человека реагирует так же, как на вирусы, вырабатывая антитела.
- Определить возбудителя заболевания, бактериальной или вирусной инфекции, можно по результатам анализов крови.
- Характеристика крови у больного и здорового человека отличается по основным показателям.
- Любые отклонения от нормы являются следствием определенных нарушений в организме. Специалист легко поймёт, что явилось истинной причиной этих отклонений.
- Общий клинический анализ крови может показать, бактерия или вирус вызвали заболевание.
Основные показания для назначения анализов
Появление красноватой сыпи неизвестного происхождения на теле, раздражение, зуд, жжение слизистой оболочки, болезненность, дискомфорт в нижней части живота и в паху, нездоровые выделения из половых органов, плохой аппетит, постоянная усталость, потеря веса, регулярно повторяющиеся простуды — это все показания для проведения анализов.
Если на теле очень много папиллом, то надо обязательно сделать анализы на вирусы и на определение типа вируса. В некоторых случаях все может закончиться онкологическим заболеванием.
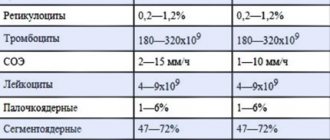
Показатели лейкоцитов и лимфоцитов
- Одни из основных показателей – уровень лейкоцитов и лимфоцитов:
- Лейкоциты повышаются при инфекции любой этиологии.
- Но при бактериальной инфекции повышены именно нейтрофилы (это особый вид лейкоцитов).
- Когда увеличено количество палочкоядерных нейтрофилов, то говорят об остром инфекционном заболевании.
- Но если обнаруживаются метамиелоциты, миелоциты, то состояние больного характеризуется как опасное, и требует неотложной помощи медиков.
- С помощью такой диагностики можно выявить характер и стадию болезни.
- При вирусной инфекции лейкоциты могут быть повышены, но чаще всего они понижены (в том числе и нейтрофилы), например, при гриппе, вирусном гепатите, кори, краснухе, свинке, брюшном тифе обязательно лейкоциты ниже нормы).
- Но при вирусной инфекции обязательно прослеживается увеличение числа лимфоцитов, а также может наблюдаться повышение моноцитов (при инфекционном мононуклеозе, например), поэтому оценивают результат общего анализа крови комплексно.
Можно ли отличить по симптомам у детей и взрослых?
Для каждой инфекционной болезни характерны свои симптомы, но нередко они бывают неспецифичны. ОРВИ можно заподозрить по таким проявлениям:
- Быстрое начало заболевания.
- Повышение температуры в первые дни (оно может быть значительным – до 39 градусов и даже выше).
- Появление водянистых прозрачных выделений из носа.
- Кашель – вначале сухой, затем он может трансформироваться во влажный или самостоятельно прекратиться.
- Симптомы интоксикации – головная боль, ломота в мышцах и суставах, слабость, снижение аппетита.
- Выздоровление в течение 3–5, иногда 7 дней.
Вирусные болезни, как правило, проходят без лечения, врачи назначают только симптоматическую терапию – жаропонижающую, противовоспалительную, обезболивающую.
О бактериальной инфекции следует думать, если в течение трех дней состояние не начинает улучшаться – держится высокая температура, сохраняются боли в горле, сильный кашель. Без специального антибактериального лечения болезнь прогрессирует, развиваются осложнения – бронхит, воспаление легких.
Однако возможно и самовыздоровление, но при этом довольно высокий риск перехода патологии в хроническую форму. В дальнейшем при временном снижении иммунитета на фоне переохлаждения, стресса, сопутствующей ОРВИ активизируется условно-патогенная бактериальная микрофлора и развивается обострение хронического заболевания. Оно чаще протекает со стертыми симптомами (в отличие от острой формы), но длительно и также требует антибактериальной терапии.
Специальные анализы на бактериальную инфекцию
Бактериологическое исследование
- Бактериологическое исследование биологической жидкости (отделяемого глаза, уха, пазух носа, ран или мокроты, например). Этот анализ выявит возбудителя бактериальной инфекции.
- Анализ мочи. Показывает, поражена ли мочевыделительная система бактериями, а также необходим для определения степени выраженности интоксикации.
- Бактериологическое исследование с антибиотикограммой. Для борьбы с бактериальной инфекцией придумано множество антибиотиков. Но у бактерий есть и еще одна уникальная особенность – они мутируют, приспосабливаясь к новым условиям и затрудняя процесс избавления от них. С помощью этого анализа определяется вид возбудителя инфекции, и каким лекарством его можно убить (определяется так называемая чувствительность возбудителя к антибиотикам). Эти факторы важны для назначения корректной терапии.
Серологическое исследование
- Серологическое исследование. Основано на выявлении антител и антигенов, взаимодействующих специфическим образом. Для таких исследований берут венозную кровь. Этот метод эффективен, когда возбудителя выделить невозможно, но наличие специальных антигенов в крови на него укажет.
- Определение списка анализов производится специалистом в соответствии с обнаруженными симптомами.
Дополнительно обследование
Для уточнения результата в некоторых случаях требуются, дополнительные обследования: Рентген. КТ. МРТ. УЗИ или лапароскопия.
Плюсы и минусы методов
Конечно, серологические исследования имеют определенные плюсы. Это быстрота исследования, это регистрация изменения титра антител, которое говорит о напряжённости, или инволюции инфекционного процесса, это невысокая стоимость и доступность.
Но с другой стороны у серологических способов есть и недостатки. Так, если болезнь еще не развилась, а заражение уже произошло (то есть пациент в инкубационном периоде), то серологические методы не будут действовать, поскольку антитела в крови ещё не наработались. Так, при исследовании герпесвирусов с помощью серологических методов, например ИФА, только через 2 недели после заражения, а иногда и позже, можно обнаружить присутствие этих антител. В тоже время ПЦР позволит определить, что заражение уже произошло даже и в более ранние сроки.
Анализ крови на прокальцитонин — показатель бактериальной инфекции
Сейчас имеется возможность различать бактериальные и вирусные инфекции с помощью лабораторного анализа крови на уровень прокальцитонина, чтобы правильно принимать решение о необходимости назначения антибиотиков.
Тест на прокальцитонин (procalcitonin test, PCT) применяется в Западной Европе с 2000 года и одобрен в США в 2005 году.
- Концентрация прокальцитонина в плазме крови повышается пропорционально тяжести инфекционного процесса, достигая максимума в случае сепсиса (заражение крови).
- Поскольку период полураспада прокальцитонина (время, за которое из крови удаляется половина вещества) составляет около 25–30 часов и практически не зависит от функции почек, его уровень позволяет следить за эффективностью лечения бактериальных инфекций.
- При правильной антибиотикотерапии или после успешной операции уровень прокальцитонина в крови снижается на 30–50% за сутки. При сохраняющемся более 4 дней повышенном уровне прокальцитонина нужна коррекция лечения.
Болезни ЛОР-органов
Человеку без медицинского образования тяжело дифференцировать вирусное заболевание от бактериального.
О бактериальном поражении свидетельствуют:
- желтые или зеленые сопли с первого дня болезни;
- сыпь на коже, появившаяся после или одновременно с лихорадкой;
- белые налеты на миндалинах;
- боль в подглазничной или лобной области.
Если же горло просто красное, имеется покраснение глаз, першение в горле – это, скорее всего вирусная инфекция. Разумно не начинать с антибиотиков, а понаблюдать 1-2 дня и начать их пить, убедившись по общему анализу крови.
ДНК — диагностика, анализ крови ПЦР
- Анализ крови на ПЦР (полимеразная цепная реакция) позволяет выявить в организме человека заболевания, которые были вызваны вирусами или возбудителями бактериальной природы. ПЦР диагностика позволяет выявить в организме наличие, например, следующих инфекций:
- Коронавирус.
- ВИЧ;
- Туберкулез;
- вирус Эпштейна-Барра;
- Токсоплазмоз;
- Листериоз;
- Опоясывающий лишай;
- Цитомегаловирус;
- Хламидиоз;
- Клещевой энцефалит и многие другие.
- Кроме того, при помощи полимеразной цепной реакции возможна диагностика вирусных гепатитов.
- Результат проведенного исследования всегда однозначен: либо отрицателен, либо положителен.
Как находят вирусы в организме человека?
Так как определить какой – либо вирус в организме, и найти причину болезни? Для этого существуют три основных метода: ПЦР, или полимеразная цепная реакция, а так же иммуноферментный и серологический методы, которые представляют собою очень похожие исследования. Что представляют собой эти способы вирусологического исследования?
ПЦР – диагностика
Это самый совершенный, самый чувствительный и специфичный способ определения инфекционного вирусного агента в организме. Он основан на типировании наследственного материала вируса. Как известно, у каждого живого существа есть свой, уникалный генетический код, зашифрованной двойной спиралью ДНК, состоящей из пар пиримидиновых и пуриновых оснований. Они кодируют белковую структуру организма. У вирусов тоже есть белки, которые образуют его оболочку, или нуклеокапсид. Конечно, есть и РНК-содержащие вирусы, вызывающие определенные заболевания, но их тоже можно обнаружить этим методом.
Смысл метода в многократном копировании, или усилении генетического сигнала специальными ферментами, а затем происходит сравнение полученного материала с базой данных. В результате вирус идентифицируется с точностью 100%.
Недостаток метода в том, что нельзя в образец «выпустить» ферменты, которые могут умножать копии сразу к сотне вирусов разных видов. Поэтому нужно искать конкретного возбудителя, который и вызвал инфицирование. А это значит, что врач может вам назначить ПЦР на вирусы герпеса, Эпштейн – Барра, папилломавирусы, и так далее. ПЦР можно сравнить с однозарядным ружьем, которое бьет без промаха, но каждый раз используется только один раз. А это значит, что поиск второго, третьего четвертого вирусов – это все новые анализы, и за каждый нужно заплатить отдельно.
ИФА, или иммуноферментный анализ, и титрование антител
При ИФА уже ищется не конкретный виновник – генетический материал вируса в этом анализе не используется. Для ИФА используется определение антител в крови, которые вырабатываются организмом человека, как ответ на внедрение вируса. А ответ, как известно, может быть разный. В случае иммунодефицита антитела могут вырабатываться в таком малом количестве, что, несмотря на инфицирование, иммунитет к вирусу будет снижен, и анализ получится ложноотрицательным. В другом случае, у пациента может возникнуть гиперергическая реакция, обусловленная, например, аллергией или аутоиммунным заболеванием, и в результате, возникнет ложное впечатление о том, что человек болен.
Становится понятно, что иммуноферментный анализ является исследованием второго порядка, который опирается на косвенные данные.
На самом деле, ИФА являются частью общего серологического метода исследования. Все они направлены на то, чтобы выявить в сыворотке крови специфические антитела, которые носят противовирусный характер. Так, одним из видов серологических реакций является реакция флюоресценции, или РИФ. Здесь в сыворотке крови подсвечиваются необходимые антитела, которые становятся видны под микроскопом.
При иммуноферментном анализе к антителам присоединяют специальные меченые химические вещества.
Подробнее про ИФА в нашей статье «Анализ ИФА: что это такое? зачем он нужен? плюсы и минусы метода».
ИФА — иммунологический анализ крови
- ИФА — Иммуноферментный анализ крови, предназначен для диагностирования инфекционных, гематологических, первичных и вторичных иммунодефицитов.
- Метод ИФА имеет множество преимуществ в сравнении с другими способами диагностики:
- высокая чувствительность;
- стабильность при хранении ингредиентов;
- скорость проведения диагностики;
- можно применять небольшое количество исследуемого материала;
- есть возможность автоматизации всех процессов;
- можно выявить инфекцию на самых ранних стадиях.
Симптомы атаки болезнетворных бактерий
Все бактерии классифицируют на:
- непатогенные – не несут вреда человеку;
- условно-патогенные – мирно сосуществуют с человеком до определенного момента;
- патогенные – опасные бактерии, вызывают серьезные заболевания.
Кроме того, все виды болезнетворных микроорганизмов обладают различной вирулентностью. Это значит, что при равных условиях обитания один вид бактерий будет более токсичным для человека, чем другой.
Выделение токсинов (ядов) в организм – наиболее важный момент в развитии инфекционных заболеваний. Бактерии могут выделять эндотоксины. Это происходит в случае гибели и разрушения клетки (кишечная инфекция). Второй вариант интоксикации организма – выделение экзотоксинов в процессе жизнедеятельности бактериальной клетки (дифтерия).
В зависимости от вида бактерий, вызвавших инфекцию, у человека появляются различные симптомы
В зависимости от места локализации микроорганизмов существует несколько видов бактериальных инфекций, каждый из которых проявляется неодинаковыми симптомами:
- Половые инфекции у женщин. Одни из наиболее распространенных заболеваний – вагиноз, трихомониаз, гарднереллез, дрожжевая инфекция. Патологии женской мочеполовой системы в результате изменения влагалищной микрофлоры проявляются такими симптомами: образование выделений из влагалища различного характерного цвета и консистенции, чувство жжения и зуда, боль во время мочеиспускания, дискомфорт при половых актах, специфический неприятный запах. Провоцировать женские бактериальные заболевания может спринцевание, прием лекарственных препаратов, изменение гормонального фона, снижение иммунитета, частая смена половых партнеров.
- Кишечная инфекция. Возникает в результате прямого токсического воздействия бактерий на эпителий пищеварительной трубки и ткани желудочно-кишечного тракта. Для сальмонеллеза характерно повышение температуры тела, лихорадка, боли в животе, рвота, диарея. Стафилококковая кишечная инфекция проходит с насморком, воспалением горла, незначительным повышением температуры, жидким стулом, высыпаниями на коже, тошнотой, рвотой, болевыми ощущениями в области живота. Общее состояние больного похоже на пищевое отравление. Брюшнотифозная кишечная инфекция – болят суставы, горло, пропадает аппетит, болит живот. При тяжелой форме – бред, кома.
- Детские болезни. Наиболее распространенные заболевания – свинка, краснуха, скарлатина, корь, ангина. Токсины, выделяемые бактериями, поражают внутренние органы ребенка. К симптомам детской бактериальной инфекции относятся: повышение температуры выше 39°C, кашель, общая слабость, головные боли, тошнота, рвота, налет на языке и миндалинах, высыпания на коже, сильная интоксикация организма. Чтобы избежать осложнений, необходимо сразу обратиться к врачу. В качестве лечения детям почти всегда назначают антибиотики при бактериальной инфекции.
- Заболевания горла. Для инфицирования дыхательных путей характерны следующие симптомы: ухудшение общего самочувствия, выраженный очаг заболевания, гнойные выделения, белый налет в горле, невысокая температура на начальной стадии развития болезни. Часто бактериальной инфекции горла предшествует перенесенная простуда. Бактерии могут жить в организме, никак себя не проявляя, но после ОРВИ снижается иммунитет, и начинается стремительный рост и размножение патогенного микроба. Эффективное лечение невозможно без приема антибиотиков.
Снижение иммунной защиты – основная причина множества заболеваний, вызванных тем, что условно-патогенные микробы становятся патогенными и очень опасными для человеческого организма. Несвоевременно обращение за квалифицированной медицинской помощью чревато серьезными последствиями.
Чем отличается лечение вирусной и бактериальной инфекции
Диагностика, причины заболевания, анализы
Назначение корректного лечения, его эффективность и риск осложнений напрямую зависят от своевременной диагностики.
- Обращаться к врачу следует при первых же тревожных симптомах – на приеме пациенту всегда назначают анализы.
- Результаты анализов помогают определить вирусная или бактериальная инфекция и выбрать оптимальный курс лечения.
- Следует помнить, что, если длительно держится температура, и состояние ухудшается после проведенного лечения, нужно обратиться к врачу и провести дополнительное обследование. Так как может быть осложнение, когда бактериальная инфекция присоединяется к вирусной и наоборот.
Общие принципы симптоматического лечения
- Похожим при любой инфекции является симптоматическое лечение: обеспечение полного покоя, соблюдение постельного режима и применение средств, влияющих на устранение симптомов болезни.
Разница симптомов
Для того чтобы понять, чем отличается вирусный недуг от бактериального, родителям нужно внимательно понаблюдать за своим ребенком. Разница заметна уже на самом начальном этапе.
- Вирусные заболевания в большинстве своем имеют острое начало
– у малыша повышается температура до высоких отметок (38.0-40.0 градусов), ему резко становится плохо. При гриппе нос обычно остается сухим, при остальных ОРВИ одним из первых признаков является жидкая носовая слизь. О таком состоянии говорят, что «из носа потекло».
- Бактериальный насморк (ринит) отличается цветом, консистенцией и запахом
. Сопли при таком насморке имеют густую консистенцию, зеленый или темно-желтый цвет, порой с кровяными прожилками, неприятный запах гноя. Начало бактериального заболевания не отличается остротой и резкостью. Обычно температура поднимается не сразу, а постепенно, однако плавно она может достигать и высоких значений, но чаще носит субфебрильный длительный характер, самочувствие также постепенно ухудшается. - При вирусной инфекции нарушается общее состояние буквально с первых часов болезни
. Проявляются признаки интоксикации, мышечные и суставные боли, сильная головная боль, иногда – тошнота и рвота на фоне высокой температуры. При бактериальном заболевании зона дискомфорта обычно локализована достаточно четко. Если бактерии поразили горло – наблюдается ангина, если попали в глаза – конъюнктивит, если легкие – пневмония. Бактерии могут вызвать менингит, тяжелый бронхит. - Инкубационный период также различен
. Вирусные инфекции развиваются в организме после заражения через несколько часов или пару дней, а бактериям нужно около 10 суток-двух недель, чтобы «освоиться», в достаточном количестве размножиться и начать выделять большое количество токсинов.
- Практически любая вирусная «болячка» проходит самостоятельно за 3-6 дней при отсутствии осложнений
. С бактериальными же недугами придется «повозиться», без курса (или даже нескольких курсов) антибиотиков обычно обойтись не удается, выздоровление затягивается. - В народе симптомы ОРВИ, ОРЗ, гриппа и бактериального ринита или ангины очень часто называют единым словом «простуда». Это ошибочно. Простуда – есть не что иное, как ослабление иммунитета ребенка, ставшее возможным в результате переохлаждения организма. Простуда вполне может предшествовать вирусному или бактериальному заражению, но самостоятельной болезнью не считается. Простуду от вируса или бактерии отличить можно по отсутствию температуры, острых катаральных симптомов.
Единственный достоверный способ отличить одно от другого, а заодно узнать, какие именно вирусы или бактерии поразили ребенка – лабораторная диагностика. Анализ крови, мочи, мазки из горла и носа – вполне достаточная база для лабораторного определения в них либо вирусных частиц и антител, либо конкретных бактерий.
О том, чем отличается вирусная инфекция от бактериальной, можно узнать из уст специалистов далее.
Знать отличия вирусных и бактериальных инфекций необходимо в связи с тем, что эти инфекции лечатся по-разному. Лечение бактериальных инфекций проводится с помощью антибиотиков. Вирусные же инфекции не подлежат лечению антибиотиками, поскольку они не действуют на них. Если использовать антибиотики при отсутствии соответствующих показаний, то возможно формирование устойчивых бактерий. Кроме этого, антибиотиками часто вызываются побочные эффекты, включая развитие нарушения количественного и качественного состава микрофлоры.
Различия в назначении специальных препаратов
Принципы лечения вирусных инфекций
Вирусы вызывают большое число серьёзных инфекционных заболеваний.
- Против многих из них существует эффективная вакцина, например от полиомиелита, гриппа, гепатита B)
- против других были разработаны препараты, целенаправленно блокирующие вирусный фермент, (гепатит C).
- Но на вирусы не имеет ни малейшего влияния антибиотики.
Лечение бактериальных инфекций
Бактерии, способны вызвать не менее опасные болезни – бронхит, пневмонию или даже менингит.
- Поэтому определение типа возбудителя заболевания следует доверить специалисту, который не только выявит возбудителя инфекции, но и назначит оптимально подходящий метод лечения.
- Борьба с бактериями при помощи антибиотиков крайне необходима, чтобы не допустить тяжелого развития болезни.
- Но помните, назначает эти лекарства только врач!
Выводы:
1. Наиболее точно определить бактериальную инфекцию поможет общий анализ крови, а также бактериологическое исследование одной из жидкостей организма.
2. Если имеются признаки простуды, при этом в горле нет налетов, а глаза покрасневшие и из носа выделяются прозрачные сопли – это вирусная инфекция. Антибиотики нужны при ухудшении состояния.3. Во многих органах патологию вызывают только бактерии: при болезнях кожи, почек и половых органов антибиотики назначают на основании клинической картины.