Приступы бронхита
Одно из довольно частых заболеваний, которое нередко многими недооценивается, бронхит. Оно представляет собой патологию, когда развивается воспаление бронхов — элементов бронхиального дерева. Достаточно вируса или бактерии, чтобы серьезно ухудшить свое состояние здоровье. Непролеченные инфекции горла, запущенный насморк, игнорирование ОРВИ легко могут дать тяжелейшее воспаление в легких. Кроме того, бронхит нередко развивается на фоне вдыхания большого количества пыли или дыма. Особую опасность такая патология представляет для курильщиков, людей с ослабленным иммунитетом, хроническими заболеваниями сердца и легких, пожилых и для детей младшего возраста.
Не кашляй! Как действовать, чтобы бронхит нанёс организму минимальный ущерб Подробнее
Симптоматика бронхита достаточно характерна. При нем у человека появляются:
- Чувство першения в горле
- Кашель, начинающийся как сухой и переходящий во влажный с отхождением мокроты
- Повышение температуры
Не стоит недооценивать патологию, т.к. при отсутствии должного лечения она легко может приводить к пневмонии или хроническим проявлениям болезни. Лечат бронхит обычно с помощью симптоматической терапии, которая снимает воспаление и жар, а также отхаркивающих средств, способствующих более продуктивному отхождению мокроты. В качестве дополнительной рекомендации больным предлагают обильное питье. Если патология вызвана бактериями, больным выписывают антибиотики, при вирусном возбудителе — противовирусные препараты.
Профилактика
Чтобы предупредить повышенное образование мокроты в легких, необходимо выполнять простые правила:
- Укреплять иммунитет — закаляться, правильно питаться, заниматься спортом, высыпаться,
- Не переохлаждаться,
- Не курить,
- Увлажнять воздух в помещении,
- Избегать воздействия аллергенов и агрессивных раздражителей,
- Санировать инфекционные очаги — кариес, отит, синусит,
- Оптимизировать питьевой режим.
Мокрота в легких — тревожный признак и грозный симптом, при появлении которого следует идти к врачу. Без квалифицированной медицинской помощи патологический процесс продолжит развиваться и приведет к необратимым, смертельно опасным последствиям.
Хроническая эмфизема
Хронический бронхит как системное нарушение работы легких приводит к появлению такой патологии, как эмфизема легких. Заболевание представляет собой нарушение процессов дыхания и газообмена в легких.
От бронхита к эмфиземе и раку. О чем говорит кашель курильщика? Подробнее
Распознать эмфизему можно по таким признакам, как:
- Затруднение дыхания, а в некоторых случаях и полная его невозможность
- Посинение кожи
- Наличие одышки
Патология отличается медленным развитием, когда на начальных этапах она практически незаметна. Так, например, та же одышка сначала появляется только после физической активности, но после начинает отмечаться постоянно, даже когда человек находится в покое. Такая патология обычно приводит к инвалидности. А значит, следует как можно скорее начать лечение, чтобы минимизировать риски развития осложнений. Стандартная терапия предполагает использование антибиотиков, препаратов, которые расширяют бронхи и имеют отхаркивающее воздействие. Также в числе рекомендаций нередко можно обнаружить проведение дыхательной гимнастики и использование терапии кислородом.
Палочка Коха
Одно из довольно распространенных сегодня заболеваний — туберкулез. Его причиной становится попадание специфического микроорганизма — палочки Коха — в легкие вместе с вдыхаемым воздухом при общении с носителем патологии. Туберкулез обычно делят на 2 вида: открытой и закрытой формы. Причем вторая наиболее распространена и указывает на то, что человек является носителем патологии, но при этом не передает ее окружающим. Заразиться можно только от больного с открытой формой. Опасность туберкулеза в его замедленном течении — первое время (а это может быть несколько месяцев) он никак себя не проявляет, но при этом уже ведет свою разрушительную деятельность в организме человека. Позже, по мере развития патологии, человек может почувствовать такие симптомы, как:
Один на один с невидимым врагом. Роберт Кох и его палочка Подробнее
- Общая слабость
- Повышение показателей на градуснике
- Снижение веса (беспричинное)
- Кашель
- Отхаркивание мокроты с кровью
Залогом успешного лечения патологии врачи называют вовремя начатую терапию и прием сразу нескольких противотуберкулезных препаратов. Выписывать их, естественно, должен только врач. Лечение туберкулеза проводится в условиях стационара.
Интерпретация результатов обследования
Заключение по результатам обследования выполняется профессиональными специалистами. Среди них рентгенолог, пульмонолог, онколог, кардиолог, терапевт, хирург.
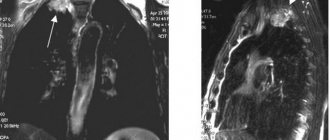
На основании рентгенологического исследования тени средостения, внимательного изучения жестких снимков, выполненных в нескольких проекциях, искусственного контрастирования, результатов КТ и МРТ специалисты делают заключение о топографических изменениях анатомии средостения.
Обнаружение изменений патологического характера на снимке – исключительно сложная задача. Она требует от специалиста обширных знаний о нормальном состоянии контуров тени средостения. Алгоритм действий по описанию выявленных изменений в этой области следующий:
- При первичной диагностике выявляется присутствие в средостении новообразований. Менее информативно рентгенологическое исследование, получаемое при выполнении снимков в прямой проекции передней и задней зоны средостения. В этом случае все органы этой области оказываются в зоне срединной тени. Лучшими условиями при исследовании средостения являются косые и боковые проекции. Обнаружение узлового утолщения по переднему соединительному краю указывает на наличие новообразования в переднем средостении. При смещении азигоэзофагеального кармана предполагается формирование опухоли в области среднего средостения.
- В средостении развиваются опухоли различной этиологии и характера проявления. В рентгенологическом заключении специалист описывает его морфологические особенности. Исследуемое образование может быть изолированным и проявляться односторонним изменением очертаний средостения. При диффузном образовании наблюдается двустороннее расширение средостения. Первый случай указывает на первичный характер новообразования, второй – на лимфаденопатию, обусловленную присутствием метастазов, или на медиастинальную лимфому.
- В зависимости от того, какой отдел средостения исследуется, по снимку (боковая проекция) определяется пораженная зона, описывается дифференциация ряда предполагаемых заболеваний. На основании данной формулировки избирается дальнейший ход уточняющих методов обследования, позволяющих избрать эффективную тактику терапевтического воздействия.
- В ходе расшифровки результатов описываются сопутствующие патологические отклонения от нормы. Это позволяет сократить ряд возможных патологий. К примеру, обнаружение изолированного новообразования в области переднего средостения и присутствия в легком узелков указывает на вероятность развития эпителиальной опухоли тимуса злокачественного характера. Выявление кальцификации свидетельствует о таких заболеваниях, как медиастинальная тератома, зоб этого же типа, гранулематозная лимфаденопатия, аневризма или нейрогенная опухоль.
- Заключительным этапом описания изменений в средостении становится составление формулировки диагноза. Также указывается тип патологического образования (диффузное или изолированное), отдел расширения средостения и отмечается наличие сопутствующих патологических изменений.
Интерпретация результатов обследования несет в себе исключительно важную диагностическую информацию, характеризующую особенности расширения средостения и определяющую выбор схемы лечения пациента. Выявление точной локализации патологического очага в различных отделах средостения определяет целесообразность выбора других диагностических методик с целью уточнения диагноза и выбора методов лечения пациента – медикаментозного или хирургического.
Постоянное воспаление
Про то, что пневмония может быть смертельно опасной, знают многие. Однако все равно находятся те люди, которые умудряются довести свое состояние до хронического. При развитии хронического течения пневмонии у человека постоянно будет присутствовать воспалительный компонент. Также он регулярно будет сталкиваться с бронхитами, хроническими неспецифическими заболеваниями легких и иными патологиями. Причем каждое обострение хронической пневмонии будет приводить к появлению новых очагов воспаления в ткани и увеличению площади склеротических изменений.
Болезнь, которая лечится год. Чем коварна пневмония? Подробнее
В числе симптомов такой патологии называют:
- Кашель с отделяющейся мокротой слизисто-гнойного характера
- Наличие хрипов в легких
- Повышение температуры тела в периоды обострений
- Развитие болей в груди
- Дыхательную недостаточность
Патология может осложниться легочно-сердечной недостаточностью, развитием абсцессов и гангрен тканей легкого.
В Минздраве рассказали о незаметной пневмонии у больных COVID-19
Врачи все чаще замечают бессимптомные формы пневмонии у больных коронавирусом, сообщил главный пульмонолог России Сергей Авдеев. Некоторые люди могут даже не почувствовать, что в их легких происходят серьезные изменения.
«Есть пациенты с COVID-19, у которых нет абсолютно никаких жалоб, симптомов и признаков болезни. Нет ни лихорадки, ни кашля, ни одышки. При этом при проведении компьютерной томографии у пациентов обнаруживаются признаки пневмонии», — заявил врач «Российской газете».
Он подчеркнул, что новые атипичные виды воспаления легких действительно отличаются от внебольничной пневмонии, которая была известна медицине ранее.
Как пояснил Авдеев «Газете.Ru», у некоторых пациентов нет выраженных симптомов, так как изменения в их организме не очень масштабные. «Так бывает, когда проблема не глобальная, а пневмония занимает еще не очень большую площадь», — сказал медик.
Слова коллеги подтвердил и пульмонолог Рустем Насретдинов.
«Если пневмония не приводит к симптомам, это означает, что происходит только поражение тканей легкого, а не их конечных отделов — альвеол»,
— объяснил врач «Газете.Ru».
По его словам, именно из-за бессимптомного течения коронавирусной пневмонии официальная статистика зараженных в России может значительно отличаться от реального количества больных COVID-19. «Если бы мы брали биоматериал для тестов на коронавирус с помощью методики бронхиального лаважа (медицинская процедура введения нейтрального раствора в бронхи и легкие и изучение состояния дыхательных путей, — «Газета.Ru») – было бы выявлено раза в три больше заболевших», — отметил Несретдинов.
Также одной из причин бессимптомного течения воспаления легких при COVID-19 может быть непопадание инфекции в кровь, считает вирусолог Центра эпидемиологии и микробиологии им. Гамалеи Виктор Ларичев.
«Чаще всего человек замечает изменения, когда у него появляется лихорадка и симптомы интоксикации – боль в мышцах, температура. А в данном же случае изменения в легких идут, но вирус не попадает в кровь, и каскад ферментов не запускается, поэтому человек ничего не чувствует. И бронхита, собственно говоря, тоже нет, а значит и нет и кашля», — объяснил медик «Газете.Ru».
При этом он подчеркнул, что вероятность того, что новые виды пневмонии приведут к серьезным последствиям, мала. «Скорее всего, человек с бессимптомной формой воспаления легких просто переболеет и выздоровеет. Но в таких масштабах мы впервые столкнулись с этим феноменом, поэтому, возможно, нам еще предстоит узнать что-то новое», — пояснил Ларичев.
С ним согласен и Сергей Авдеев – по его словам, от перехода атипичной пневмонии в более серьезные формы никто не застрахован, однако чаще всего люди все же способны перебороть недуг самостоятельно.
«Достаточно вспомнить случай с круизным лайнером Diamond Princess. Там у 54% зараженных не было никаких признаков заболевания, а компьютерная томография показала воспаление легких, и ничего, все выздоровели. Скорее всего, и у других бессимптомных пациентов пневмония уйдет также бесследно без всяких последствий»,
— заявил пульмонолог «Газете.Ru».
В то же время Рустем Насретдинов убежден, что поражение легочной ткани довольно часто может «перекидываться» и на альвеолы. «А если поражаются конечные отделы легких, то это уже, как правило, приводит к серьезным симптомам и тяжелому течению пневмонии – вплоть до летального исхода», — заключил медик в разговоре с «Газетой.Ru».
Напомним, что ранее руководитель Роспотребнадзора Анна Попова заявила, что в России от 45 до 50% заразившихся коронавирусом не ощущают никаких симптомов. Вместе с тем ученые из Сингапура также сообщили, что во всем мире от 50 до 70% инфицированных коронавирусом переносят его бессимптомно.
По мнению главного пульмонолога РФ Сергея Авдеева, течение COVID-19 без выраженной клинической картины — главнейшая проблема распространения инфекции, так как пациенты с бессимптомным заболеванием все равно остаются источником заражения для других.
Генетическое наследие
Сегодня все чаще можно услышать и такое название легочной патологии, как муковисцидоз. Он является тяжелым наследственным заболеванием, характеризующимся поражением тканей и сбоем в работе дыхательной системы. Причиной такой проблемы становится генетическое изменение в 7 хромосоме — здесь расположен ген, ответственный за синтез белка. Из-за сбоев в его работе в клетке начинают накапливаться ионы хлора, притягивающие ионы натрия. Все это становится причиной накапливания воды внутри клетки, собирающейся из межклеточного пространства. А дальше в дело вступают эндокринные железы, которые вырабатывают секрет — слезы, слизь, пот — с измененными свойствами. Все это приводит к нарушениям в жизнедеятельности организма в целом. Жидкость не выводится, накапливается и становится причиной усыхания тканей, развития кист, склеротических изменений, фиброзов и т.д. Нередки и гнойные воспаления.
Также нарушается отхождение мокроты и проходимость мелких бронхов. Их железы наполняются слизью и гноем, увеличиваются, вследствие чего начинаются проблемы с дыханием. Нередко к такому застою присоединяется и бактериальная инфекция.
Что такое муковисцидоз? Заболевание в вопросах и ответах Подробнее
Распознать муковисцидоз можно по:
- Выделению вязкой мокроты при кашле
- Частых обострениях легочных патологий
- Обезвоживанию
- Повышенному аппетиту при недостаточном весе и развитии
- Утолщению пальцев на руках и т.д.
Данное заболевание смертельно опасно и неизлечимо. Но все же для поддержания жизни человека используют определенную терапию, которая позволяет ему чувствовать себя удовлетворительно. Врачи обычно предлагают муколитики, длительные курсы антибиотиков, ингаляции, дыхательную гимнастику, дренаж легких и многое другое.
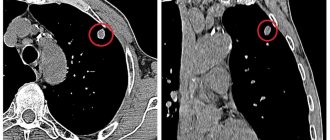
Показания для компьютерной томографии
С рентгенографией (рентген) и КТ можно быстро узнать диагноз и выявить причины болезни. Выбор диагностики зависит от симптомов недуга, его особенностей, возраста пациента. КТ легких проводят для:
- исследования плевры;
- выявления особенностей пневмонии;
- диагностики туберкулеза;
- определения доброкачественных и злокачественных опухолей.
КТ не рекомендуется проходить часто с профилактической целью, это исследование осуществляется по врачебным показаниям. Флюорографию же можно и нужно проходить однократно в год с профилактической целью. Это возможность выявить патологии. Рак, туберкулез, пневмония – опасные недуги современности. Доза облучения, получаемая при процедуре минимальна.
КТ выявляет заболевания:
- медиастинит;
- лимфогранулематоз;
- абсцесс;
- туберкулез;
- плеврит;
- рак;
- метастазы;
- врожденные и приобретенные аномалии;
- грыжу;
- паралич диафрагмы;
- паразитарную кисту легких;
- уменьшение сегмента легкого;
- инфарктную пневмонию.
КТ выявляет увеличение грудных лимфаузлов, причины боли в грудной клетке и в легких. Исследование позволяет вести контроль лечения различных болезней легких и заболевания бронхоэктатического вида. Томограф показывает изменения в плевре и в тканях, помогает отслеживать накопление жидкости или крови в легком. С помощью томографа исследуются и другие органы, внутреннее ухо, зубы, мозг.
Томография применяется медицинскими специалистами для первичного установления диагноза либо уточнения ранее диагностируемой болезни дыхательных органов. Назначается исследование при подозрении на онкологический процесс.
Диагностика КТ легких устанавливает туберкулез ранней стадии. Назначается метод для установления размеров патологического очага, степени повреждения, контрольного отслеживания эффективности назначенных при туберкулезе лекарственных препаратов. Показания включают выявление изменений в органических тканях, которые были дифференцированы первоначально с помощью рентгена или пробы Манту. Делать обследование лучше своевременно.
Первоначально при подозрении на туберкулез врач назначает проходить флюорографию. Этот метод более доступен населению и по цене. Рентген присутствует в каждой поликлинике. В отдаленные сельские районы периодически приезжают автобусы с перевозными рентгенологическими установками. Исследование же с помощью томографа стоит дороже и доступно только в больших городах. Поэтому зачастую выбор метода исследования легких зависит и от района проживания пациента. КТ часто назначается только в экстренных ситуациях, когда врачу требуется больше информации о течении патологии.