Главная » Колоноскопия » Можно ли женщине делать колоноскопию при беременности – и в каких случаях?
27 апреля 2020 Колоноскопия
Беременность – такое состояние организма, когда на применение ряда лекарственных средств и выполнение некоторых медицинских процедур накладываются ограничения или вовсе запреты. Разберемся, можно ли делать колоноскопию при беременности – то есть обследование кишечника с помощью эндоскопа с оптическим устройством, вводимого в организм через анальное отверстие.
Что это такое
Это процедура, которая назначается при необходимости обследования состояния слизистой оболочки кишечника будущей мамы.
Для исследования используется специальная трубка – эндоскоп. Она водится через анальный сфинктер в организм беременной. В результате можно изучить особенности состояния слизистой оболочки, анатомическое строение, диагностировать возможные спайки и новообразования.
О необходимости проведения манипуляций может сказать только проктолог для беременных. Колоноскопия при вынашивании ребенка назначается достаточно редко и только в случае острой необходимости. Самостоятельно принимать решение о прохождении данного обследования нельзя.
Можно ли делать колоноскопию при беременности
Колоноскопия относится к эндоскопическому виду обследования, во время которого дают оценку состоянию слизистой оболочки кишечника. Период беременности для каждой женщины долгожданный и прекрасный момент. В это время необходимо тщательно следить за здоровьем, так как женский организм работает за двоих.
Показания к назначению
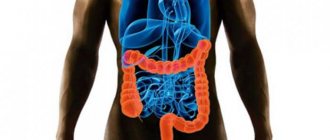
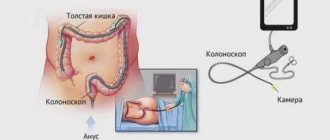
Колоноскопией называют инструментальный осмотр толстой и прямой кишки изнутри, предназначенный для выявления любых отклонений в структуре и забора биоматериала для гистологического анализа пораженной области.
По сравнению с другими диагностическими мероприятиями, процедура имеет ряд преимуществ, а именно:
- высокую информативность;
- относительную безопасность;
- отсутствие вредного излучения.
Данный тип исследования назначается проктологом или гастроэнтерологом на основании совокупности характерных симптомов пациента:
- болей в животе различной локализации;
- кровотечений из прямой кишки;
- продолжительного запора, диареи;
- тошноты и рвоты;
- потери аппетита;
- слабости;
- быстрого снижения веса;
- повышения онкологических маркеров в анализах;
- изменений лейкоцитарной формулы крови.
Как проводится?
Перед началом процедуры человеку будет предложена одна из следующих методик для снижения болевых ощущений:
- Седация. Проводится при помощи специальных препаратов, вводящих пациента в состояние поверхностного сна. Он не чувствует боли и дискомфорта, но находится в сознании.
- Местное обезболивание. Позволяет снизить неприятные ощущения при помощи специальных гелей с лидокаином, которыми смазывают наконечник эндоскопа. Иногда вещество вводят через вену.
- Общая анестезия. Чаще применяется при осмотре детей, лиц с низким болевым порогом или психическими расстройствами.
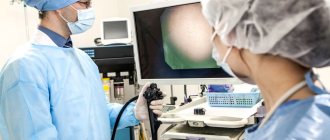
На время исследования (15-30 мин.) пациент занимает положение лежа и прижимает колени к груди. Когда все подготовительные этапы завершены, специалист вводит через анальное отверстие больного гибкий зонд (эндоскоп), оснащенный наконечником с видеокамерой. За счет подачи воздуха, стенки кишечника раздвигаются и позволяют прибору осторожно продвигаться вперед.
Если обследование было проведено удачно, то никаких жалоб наблюдаться не должно, кроме небольшого дискомфорта в районе ануса.
В таком случае потребуется консультация врача, иногда госпитализация
ИСТОЧНИКИ: https://proskopiyu.ru/kolonoskopiya/mozhno-li-delat-kolonoskopiyu-pri-beremennosti.html https://vospaleniekishechnika.life/diagnostika/mozhno-li-pri-beremennosti-delat-kolonoskopiyu.html https://diagnostinfo.ru/skopiya/colonoscopy/kolonoskopiya-pri-beremennosti.html
Источник: https://uzibook.ru/kolonoskopiya/mozhno-li-delat-kolonoskopiyu-pri-beremennosti.html
Цели
Главной целью является исследование состояния эпителия слизистых оболочек, которые выстилают полость кишечной трубки. Основные цели данного способа обследования:
- изучение особенностей состояния слизистой;
- индивидуальные анатомические особенности;
- диагностирование спаечных процессов в просветах;
- обнаружение опухолевых новообразований как доброкачественного, так и злокачественного характера.
Колоноскопия, ка правило, назначается тем, у которых уже есть хронические заболевания кишечника в анамнезе. Обследования женщины может быть, как плановым, так и экстренным. Это зависит от индивидуальных особенностей организма и самочувствия беременной.
Колоноскопия в период беременности
Как правило, колоноскопия беременным женщинам нужна крайне редко. Это исследование проводится только по необходимости, тем более у женщин в положении и во время кормления ребенка. Но иногда возникает необходимость в выполнении колоноскопии и у таких пациенток.
Нередко основанием для проведения колоноскопии становится подозрение на рак толстого кишечника. Бытует мнение, что это заболевание характерно только для мужского пола, но это не так. Согласно статистике, среди онкологических заболеваний, которые встречаются у женщин, около 40% занимает колоректальный рак. Исходя из этого, колоноскопия становится вынужденной мерой и у прекрасной половины.
Колоноскопия у беременной женщины
Нужно понимать, что для проведения подобного исследования должны быть веские основания. Беременность не является абсолютным противопоказанием.
Показанием к колоноскопии может стать, например, наличие у будущей мамы в анамнезе неспецифического язвенного колита или болезни Крона. В этом случае исследование необходимо провести, чтобы специалист мог дифференцировать нарушение нормальной работы кишечника от обострения хронического заболевания.
При различных поражениях толстого кишечника врач может назначить такие диагностические методы, как рентген с контрастным веществом (ирригоскопия), магнитно-резонансная томография (МРТ), диагностическая лапароскопия. В данном случае стоит понимать, что ни один из данных методов не разрешается назначать беременным женщинам.
Контрастное вещество, по сути, обладает пусть и малым, но радиоактивным действием. При введении его в кишечник оно располагается максимально близко к плоду, не говоря уже о том, что рентгеновское воздействие вредно для малыша само по себе. МРТ также противопоказано беременным женщинам из-за сильного воздействия магнитного поля.
Лапароскопия при всем прочем является разновидностью оперативного вмешательства, что также вредно в случае беременности.
Однако из вышеперечисленного не следует, что лучше назначить колоноскопию, чем какой-либо другой метод исследования. Любая процедура назначается только в том случае, если ее полезность будет сильно превышать возможные риски для организма.
Вопрос о необходимости проведения колоноскопии беременной решается индивидуально
Колоноскопия у беременных женщин выполняется только по строгим показаниям!
В случае проведения колоноскопии у беременных женщин нужно сделать ее под местной анестезией, исключив системное воздействие на организм будущей мамы и плода.
Нужно сказать, что разрешается делать колоноскопию беременным пациенткам, особенно, если у них есть хронические заболевания кишечника в анамнезе. Пациентки всегда должны это помнить.
Само по себе исследование не несет существенной опасности для организма женщины и развивающегося плода.
Угрозой может быть анестезия, но уже выше было сказано, что в случае беременных женщин используется местный вид анестетиков, который менее вредный.
Жизненная необходимость вынуждает идти на крайние меры. Для дальнейшего здоровья крайне важно вовремя пройти обследование, чтобы в будущем не было печальных последствий.
Подготовка в колоноскопии
Если колоноскопия была назначена, важно к ней правильно подготовиться. Когда данная процедура назначается в условиях стационара, то ни о каких подготовительных операциях беспокоиться не стоит. Нужно положиться на все те манипуляции, что будут проводить врачи.
Об особенностях питания перед колоноскопией расскажет врач
Подготовка к колоноскопии начинается задолго до процедуры – с соответствующей диеты.
Из рациона беременной женщины скорее всего уже будут исключены цитрусовые, крепкий кофе и чай, а также некоторые другие продукты, которые могут помешать проведению исследования.
Стоит также воздержаться от приема продуктов, вызывающих брожение (фасоль, орехи, изюм, газированные напитки, черный хлеб, морковь, свекла и т.д.).
Следующий этап подготовки организма – очищение кишечника. Выполнить его можно как с помощью клизмы, так и с помощью слабительных препаратов. Оба варианта несут в себе как плюсы, так и возможные противопоказания.
Очистительная клизма на поздниках сроках беременности обычно не назначается из-за риска вызова преждевременных родов. Слабительные также опасны, так как они стимулируют активность кишечника, что может спровоцировать выкидыш.
Выбор конкретного метода очищения не стоит делать самостоятельно.
После проведения процедуры практически сразу можно вернуться к привычному ритму жизни и привычному питанию. Если вдруг возникнут какие-либо неприятные ощущения, то они не должны задержаться надолго.
Можно ли делать колоноскопию при беременности – вопрос достаточно спорный и дискуссионный. Лучше всего делать ее тогда, когда нет других методов диагностики и польза превышает возможные риски как для мамы, так и для ребенка.
Источник: https://diagnostinfo.ru/skopiya/colonoscopy/kolonoskopiya-pri-beremennosti.html
Когда назначается
Для проведения обследования существует целый ряд показаний. К ним относятся:
- появление кровотечения из анального отверстия;
- обнаружение примесей крови в стуле беременной;
- разнообразные нарушения стула, которые не нормализуются в ходе приема лекарственных средств;
- хроническое чувство усталости и постоянная слабость;
- уменьшение веса без видимых причин;
- диагностированное малокровие;
- болезненные ощущения в брюшной полости;
- постоянное ощущение вздутия живота;
- хронические заболевания, которые были диагностированы до наступления беременности;
- подозрение на наличие злокачественного новообразования;
- наследственная предрасположенность к диффузному поллипозу.
Как подготовится
Для получения достоверных результатов исследования очень важно правильно подготовится к процедуре.
Предварительная подготовка к обследованию в перинатальный период в первую очередь включает в себя очень тщательную очистку кишечника от каловых масс. Она включает в себя:
- соблюдение специальной диеты за 3 дня до проведения;
- очистка при помощи клизм и слабительных препаратов.
Перед началом проведения обследования эндоскопом беременной вводят разрешенные анестезирующие препараты. Они уменьшать неприятные ощущения. Помимо этого, врачи используют особые средства, которые уменьшают мышечные спазмы.
Будущим мама рекомендуется за несколько дней до колоноскопии исключить из рациона продукты, которые провоцируют чрезмерное газообразование и нарушения стула. В день, когда будет проводиться исследование возможно употребление только нежирных бульонов и воды без газа.
Если просвет кишечника не освободить, то будет невозможно получить объективную картину его состояния.
Как проводится
Женщине необходимо полностью раздеться ниже пояса, лечь на бок и согнуть ноги в коленях. Врач вводит эндоскоп в просвет кишечника через анальный сфинктер. В этот момент она может почувствовать дискомфорт или небольшую боль.
При необходимости в процессе проведения исследования пациентку могут попросить сменить положение и повернуться на другой бок. Если неприятные ощущения сохранились после процедуры, то врач может предложить Но-шпу. Как правило, все исследование занимает не больше 20 минут.
Возможные осложнения
Колоноскопия во время беременности, особенно на ранних сроках, может спровоцировать осложнения. К ним относятся:
- возникновение индивидуальных аллергических реакций на анестезирующие препараты;
- усиление кровотечения;
- нарушение целостности стенки.
Для женщины, которая вынашивает ребенка этот список может быть расширен следующими пунктами:
- усиление маточного тонуса;
- болезненные ощущения внизу живота;
- появление кровянистых выделений из влагалища;
- общее недомогание.
Если при манипуляциях женщина почувствовала резкую боль или ухудшение самочувствия, то об этом надо незамедлительно рассказать врачу, который проводит обследование.
Особенности колоноскопии у беременных
У женщин во время беременности могут возникнуть или обостриться кишечные заболевания. Колоноскопия, не смотря на неприятность её проведения для пациента, является одним из наиболее безопасных методов обследования при условии выполнения следующих критериев:
- Правильная оценка возможных рисков и показаний к проведению диагностики.
- Необходимая подготовка пациентки к эндоскопии.
- Соблюдение методики проведения обследования.
Во время беременности крайне нежелательно проводить компьютерную томограмму (КТ) и рентгенографию с контрастом для исследования кишечника из-за воздействия излучения при выполнении снимков и токсичности вводимого бария.
Однако колоноскопия при беременности так же не является абсолютно безопасной процедурой. Во время исследования необходимо проводить обезболивание или даже наркоз, которые могут неблагоприятно сказаться на ребенке.
Седативные препараты, погружающие пациента в сон на период проведения диагностического мероприятия, способны вызвать недостаток кислорода для плода (гипоксию) и снизить его кровеносное давление. К этому так же приводит длительное положение женщины на спине, что необходимо для введения колоноскопа. В таком случае матка под действием гравитации будет прижиматься к задней стенке таза, и сдавливать кровеносные сосуды, в частности нижнюю полую вену, которая питает органы брюшной полости и участвует в кровоснабжении развивающего ребенка.
На ранних сроках (в первом триместре), когда у плода начинают закладываться основные органы и системы необоснованное вмешательство может привести к внутреннему кровотечению или выкидышу. В связи с этим исследование перенося на второй триместр, когда опасности для ребенка уже практически нет. Однако это не относится к проведению экстренной колоноскопии, которая необходима при существенной угрозе жизни и здоровью матери.
На последних неделях беременности введение колоноскопа может спровоцировать преждевременные схватки, поэтому при возможности процедуру откладывают на послеродовой период.
Противопоказания
Исследование можно проводить не всем. Она имеет целый список противопоказаний. К таковым относятся:
- наличие у будущей мамы патологий и заболеваний органов дыхательных путей, в частности легких;
- диагностированная ишемия сердца;
- болезни сердца разнообразной степени тяжести;
- нарушения ритма сердечных сокращений.
Как правило, само наличие беременности является противопоказанием к проведению колоноскопии. Однако, если риск для жизни и здоровья женщины выше, чем возможный риск от проведения исследования, то колоноскопию проводят даже в период вынашивания ребенка.
Если у беременной есть вышеперечисленные патологии и болезни, то о них необходимо обязательно информировать врача. Он сможет подобрать альтернативный способ диагностики.
О чем говорят результаты
В ходе обследования с помощью процедуры врач может диагностировать многие серьезные патологии. К ним относятся:
- опухолевые процессы;
- язвы;
- кистозные процессы;
- спайки;
- заболевания воспалительного характера.
На основе полученных данных специалист может составить подробную картину заболевания. Точная и своевременная диагностика значительно снижает риск негативных последствий и повышает эффективность лечения.
Колоноскопия во период вынашивания ребенка проводится исключительно по серьёзным врачебным показания. Многие патологии кишечной трубки опасны не только неприятными ощущениями, но и высоким риском летального исхода. Правильная и своевременная диагностика уменьшает вероятность негативных последствий.
Введение эндоскопа в кишечник во время беременности требует предельной осторожности и внимания со стороны врача.
Процедура имеет ряд противопоказаний, с которыми обязательно нужно ознакомиться до начала ее проведения. Если у женщины есть хотя бы одно из ограничений, то лучше отдать предпочтение альтернативному способу диагностики.
Ход манипуляции
В день лечебно-диагностической манипуляции важно определиться с наркозом для беременной женщины. К сожалению, абсолютно безопасных средств для седации в период беременности не существует, но врачи прибегают только к тем, которые значительно снижают риски интоксикации и тератогенного влияния на растущий плод.
Обычно используют следующие препараты:
- Диазепам — допустимо использовать только во II триместр беременности;
- Мидазолам — применяется в I триместре гестационного периода;
- Пропофол – используется чаще всего на всех сроках вынашивания, но под контролем врача-анестезиолога.
Последний препарат является предпочтительным в отношении беременных женщин, так как прошел многочисленные клинические исследования. В кабинете во время исследования обязательно присутствует медсестра, врач-анестезиолог-реаниматолог.
Клиника, где проводится манипуляция, должна быть оснащена палатами интенсивной терапии, палатами для временного пребывания.
После всех подготовительных манипуляций начинают процедуру:
- Женщина укладывается на бок на кушетку;
- Врач вводит анестезию;
- Анус обрабатывают антисептиком;
- При помощи колоноскопа нагнетают немного воздуха для расширения кишечника;
- Врач вводит зонд и проводит исследование.
Во время процедуры врачи непрерывно следят за гемодинамикой и дыханием пациентки. Дополнительно может быть подключен датчик для оценки сердцебиения плода. Медицинское ведение женщины проводится от начала манипуляции до полного выведения её из состояния анестезии.
При необходимости во время исследования:
- удаляют полипы,
- купируют кровотечения,
- проводят забор биопсии для гистологического исследования.
По окончанию процедуры женщину перемещают в палату временного пребывания, где за ней осуществляется регулярный контроль до полного сознания.