Основные особенности методики обследования
Ультразвуковое исследование считается одним из наиболее востребованных способов диагностики различных патологий. Обследование не представляет собой трудностей, не требует значительных финансовых затрат, отличается безопасностью для пациентов, позволяет получить точную информацию.
Проводится УЗИ головного мозга у детей, а не у взрослых потому, что с возрастом между костями черепа зарастают роднички, ультразвуковые излучения не проникают в мозг, сенсоры не улавливают сигналы.
Подобный метод обследования называется эхографией потому, что при прохождении сквозь мягкие ткани сигналы в частотном диапазоне от 0,5 до 15 мгц разными способами отражаются от веществ с отличающейся структурой. На базе анализа имеющихся реакций после сопоставления с нормальными результатами врачи ставят диагноз.
Головной мозг обследуется таким способом только грудным младенцам. Максимальный возраст, когда делается УЗИ сосудов головного мозга ребенку, составляет 1,5 года. Сенсор располагается между лобной и теменной костью малыша, но роднички присутствуют еще в районе висков, затылка, позже они затягиваются.
УЗИ тазобедренных суставов в шесть месяцев
В данный период часто появляется необходимость сделать ультразвук тазобедренных суставов (ТБС), ведь вскоре малышу предстоит встать на ножки, а пробовать делать это он начнет уже в 7-8 месяцев. И если существуют какие-либо патологии тазобедренных суставов, это может повлиять на многое.
УЗИ стоит делать как для профилактики, так и в особых случаях:
- Когда вы отводите ногу ребенка, слышен щелчок;
- У ребенка ассиметричные складки на ягодицах;
- Гипертонус в нижних конечностях;
- Одна нога короче другой.
Визуально понять, что ТБС развит неправильно после года, можно, когда у ребенка появляется утиная походка или же он начинает прихрамывать. Но в этом случае лечить сустав намного сложнее. Поэтому при малейших подозрениях лучше показать ребенка ортопеду и сделать УЗИ.
Если тазобедренный сустав развивается неправильно, ставят диагноз – дисплазия.
Также в группу риска попадают дети, которые:
- Имеют родственников с подобным диагнозом;
- Родились в ягодичном предлежании;
- Были выношены женщиной, долгое время страдающей от токсикоза.
По показателям, которые далее подвергаются классификации в таблице Графа, делают вывод о том, как происходит развитие.
Если существуют отклонения от общепринятой нормы, ставят диагноз подвывиха или вывиха.
Что представляет собой процедура?
Под нейрофизиографией подразумевается проведение ультразвукового обследования мозга у новорожденных и малышей до 1 года. Высокочастотные колебания отражаются от мозга и отображают его очертания на цифровом дисплее.
Процедура безопасная, не причиняет боль, позволяет получить много информации. Эти обстоятельства делают возможным ее регулярное проведение. Не нужно вводить пациенту анестезию, достаточно добиться неподвижности ребенка или дождаться, пока он уснет. Плач или крики не оказывают воздействия на результаты.
Такой способ обследования считается максимально подходящим для грудных младенцев. Ее проводят в период, пока родничок между костями черепа не зарос.
УЗИ головного мозга у новорожденных дает возможность ознакомиться со всеми отдельными структурами органа. В процессе непродолжительной процедуры врачам удастся провести анализ мозговых процессов и общей динамики их течения.
Как подготовить младенца к исследовательской процедуре?
Скрининг тазобедренных суставов, головного мозга и сердца не требует дополнительной подготовки. Для максимальной информативности УЗИ органов пищеварения, почек и печени должны предшествовать некоторые ограничения.
Если грудной младенец находится на искусственном вскармливании, то подготовительными мерами можно считать непродолжительные ограничения в кормлении. Важно, чтобы ЖКТ ребенка был свободен от еды настолько, насколько это возможно, учитывая минимальную продолжительность между вскармливаниями.
В случае если новорожденный питается грудным молоком матери, основная подготовка к скринингу брюшной полости ляжет на ее плечи. Ей следует кардинально пересмотреть свой рацион за 2-3 дня до предполагаемой даты обследования малыша. Главное – исключить аллергены и любые продукты, вызывающие метеоризм, вздутие, расстройство:
- свежие овощи;
- фрукты;
- капусту;
- бобовые;
- цельное молоко;
- черный хлеб.
Другие виды УЗИ (например, органов малого таза, почек и мочевого пузыря) подразумевают максимальное наполнение жидкостью. Несмотря на то, что новорожденным малышам достаточно сложно контролировать процесс мочеиспускания, наполнить его мочевой пузырь можно, лишь дав ему выпить воды, детского чая за 30-40 мин до начала исследования.
Перед ультразвуком мочевого пузыря необходимо наполнить его жидкостью. Дайте малышу достаточное количество питья за полчаса до обследования.
Показания
Для ребенка в первый год жизни существует много показания для проведения ультразвукового обследования. Это может быть беременность и роды, подозрения на разнообразные болезни, врожденные пороки и т.п. определение патологии на первичных стадиях развития дает больше шансов на выздоровление.
Процедура длится максимум 15 минут. Для обследования головы специалист закрепляет сенсоры на переднем родничке и в области висков. В редких примерах обследуются затылочные участки. УЗИ проводится для того, чтобы получить достоверные сведения о состоянии головного мозга новорожденного.
Отображаемые данные сравниваются с нормальным состоянием, и устанавливается диагноз. В общей сложности применяют 12 обычных показателей для диагностики. Невролог учитывает результаты обследования при определении терапевтической методики.
Врач определяет состояние широких кровеносных сосудов мозга, выявляет деформацию стенок, повреждения, сплетение, новообразования, анализирует структуру тканей. Главными параметрами для изучения считается объем желудочков. Сверхнормативные показатели свидетельствуют о нарушениях.
Типы ультразвуковых диагностик для грудного ребенка
В первый месяц жизни исследовательскую ультразвуковую процедуру проводят в определенных случаях. Однако следует различать: во время беременности женщина проходит 2-3 плановых УЗИ, аналогичной необходимости для обследования младенца нет. Среди диагностик, которые позволяют распознать наиболее распространенные заболевания грудничков, чаще всего назначают:
- нейросонография;
- диагностика тазобедренного сустава;
- исследования органов брюшной полости, сердца.
В нашей стране пока не введена практика обязательного УЗ-исследования в первую неделю жизни ребенка, однако целесообразность проведения дополнительных процедур, помимо осмотра врачом, очевидна. Далеко не все патологии проявляются симптоматически. Например, дисплазия тазобедренного сустава у малыша заявляет о себе лишь тогда, когда ребенок предпринимает первые попытки к ходьбе. В запущенных случаях избежать оперативного вмешательства просто невозможно.
Основные показания для назначения новорожденному нейросонографии
Показания к прохождению УЗИ у новорожденных определяют тот или иной конкретный вид процедуры. Назначение исследования относится к компетенции педиатров, неонатологов или узкопрофильных специалистов при наличии специфических симптомов. Так, показаниями к проведению нейросонографии у младенцев являются:
- преждевременное появление на свет;
- глубокая недоношенность;
- внутриутробное кислородное голодание;
- травмы, полученные в процессе родовой деятельности;
- низкая оценка по шкале Апгар (менее 7 балов);
- мышечный гипотонус;
- судороги.
Как при стремительном, так и замедленном росте головы нейросонография является незаменимым этапом обследования. Кроме того, назначают ее и при наличии таких аномалий развития грудничка, как срощенные пальцы, короткая шея и т.д. Осуществить процедуру удается намного проще, а ее максимальная информативность объясняется большим, еще не закрывшимся родничком.
Нейросонография у малыша: незакрывшийся родничок позволяет доктору увидеть очень многое
Чтобы обнаружить врожденные аномалии, нуждающиеся в срочном лечении, нарушения кровоснабжения участков головного мозга, циркуляции крови, также назначают нейросонографию. При ишемических повреждениях тканей органа, вызванных внутриутробной гипоксией или инсультом, вероятность развития тяжелейших, а зачастую и необратимых последствий для больного, невероятно велика. Поэтому дополнением к детальному осмотру мозговых полушарий стоит изучение состояния крупных артерий основания черепа, шеи. Это позволит избежать развития осложнений, вызванных повреждениями во время родов.
В каких случаях назначают УЗИ органов живота?
УЗИ брюшной полости у грудничка также может выполняться по плану, в первый месяц жизни, или проводиться незапланированно, учитывая жалобы со стороны органов пищеварения. Для таких деток скрининг нередко является единственным щадящим и малоинвазивным путем выявления патологий и постановки диагноза. Среди показаний к процедуре стоит отметить:
- плановое обследование врожденных аномалий внутриутробного развития;
- частое срыгивание;
- недобор или снижение ежемесячных прибавок веса;
- прогрессирующей врожденной желтушке, подозрения на ядерную форму;
- неприятного запаха из ротовой полости;
- при повышенной рефлюксной реакции, подозрении на пилоростеноз;
- при расстройстве стула, вызванном неинфекционным функциональным нарушением.
Обязательным этапом обследования малыша УЗИ станет после травмы какого-либо внутреннего органа, выраженных болях и криках при касании живота, легком надавливании.
Другие типы скрининга для новорожденных
Помимо изучения состояния внутренних систем и органов ребенка, не менее часто ультразвуковую диагностику назначают при подтвержденном еще во внутриутробном периоде пороке сердца. Чаще всего, УЗИ сердца проводят с 1 по 3 месяцы жизни младенца.
На исследования тазобедренных суставов направляются, как правило, груднички с подозрениями на такие патологии как дисплазия, вывих бедра. Первое заболевание является одним из самых распространенных и может существенно отразиться на дальнейшей жизни ребенка в дальнейшем.
Обследование тазобедренного сустава у малыша назначается, как правило, детским ортопедом, который поможет составить грамотную схему лечения для фиксации больного сустава.
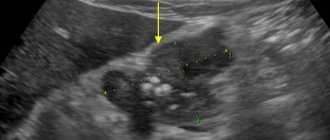
УЗИ головного мозга у малышей
Показатели нейросонографии обусловлены тем, на какой неделе малыш появляется на свет. Перечислим нормальные показатели ультразвукового обследования:
- Борозды и извилины в мозгу должны быть расположены симметрично, желудочки и цистерны отображаться отчетливо.
- Показатель эхогенности подкорковых ядер в норме.
- Передний рог крайнего желудочка имеет глубину примерно 1-2 мм. Размер его не должен превышать 4 мм.
- В щели между полушариями мозга отсутствует жидкость. Нормальная ширина составляет 2 мм.
- Сосудистые сплетения в области желудочков однородные.
- Размер 3-го желудочка – 2-4 мм.
- Стволовые структуры расположены на своем месте.
- Длина большой цистерны 3-6 мм.
Расшифровками результатов УЗИ занимается невролог. Он может назначать малышу правильную терапевтическую методику. Контролировать и определять тенденции развития мозговых тканей, выявлять возможные болезни. Неврологу нужно оценить данные нейрофизиографии, сопоставить их с выявленными симптомами.
Отзывы о процедуре нейросонографии
УЗИ младенцам на сегодняшний день является самой безопасной, и в то же время, самой информативной. Поэтому к ней прибегают все родители, которые следят за здоровьем своего малыша и хотят, чтобы он рос здоровым.
Отзывы о данной процедуре исключительно положительные, ведь благодаря современному оборудованию, даже зачатки отклонений можно отследить и купировать, не допуская их развития и проявления клинических симптомов.
Если у ребенка обнаруживаются какие-либо отклонения от нормы, то УЗИ помогает контролировать их и следить за любыми изменениями.
Немаловажно, что эта процедура совершенно безболезненна и не доставляет малышам ни малейшего дискомфорта.
Пункция
(от лат. punctio — укол) — прокол тканей иглой, производимый с диагностической и терапевтической целью. Диагностические пункции производят для получения жидкости и клеточных элементов, для измерения давления, для введения в полости воздуха или кислорода, для введения в кровеносные сосуды контрастирующих веществ. Лечебные пункции производят для удаления патологически измененной жидкости или гноя (например, при закрытом методе лечения абсцессов мозга), для кровопускания и переливания крови, для введения в полости и кровеносные сосуды лекарственных веществ.
Спинномозговая жидкость
(СМЖ) продуцируется, главным образом, сосудистыми сплетениями и эпендимой желудочков головного мозга. Всасывание СМЖ происходит в субарахноидальном пространстве головного и спинного мозга. Особую роль в резорбции СМЖ отводят грануляциям паутинной оболочки (пахионовы грануляции), вдающимся в венозные синусы твердой мозговой оболочки, а также периневральным пространствам в области выхода корешков спинного мозга из дурального мешка. СМЖ имеет строго определенный состав, принимает участие в обмене веществ в ткани головного и спинного мозга, а также выполняет роль амортизатора, предохраняющего мозг от механического повреждения.
Общий объем ликворосодержащих пространств
составляет 120 -150 мл. В системе желудочков головного мозга находится 30 — 50 мл СМЖ. Субарахноидальное пространство головного и спинного мозга содержит около 80-100 мл СМЖ.
Система желудочков головного мозга
состоит из двух (правого и левого) боковых желудочков, которые посредством межжелудочковых отверстий (отверстий Монро) сообщаются со срединно-расположенным III желудочком. В боковых желудочках различают центральную часть, или тело, желудочка, передний рог, вдающийся в лобную долю, задний рог в затылочной доле и нижний рог, расположенный внутри височной доли. Выделяют еще так называемый желудочковый треугольник — место стыка центральной части бокового желудочка с височным и затылочными рогами. Из III желудочка СМЖ через водопровод поступает в IV желудочек, который через латеральные апертуры IV желудочка (отверстия Лушки) и срединную апертуру IV желудочка (отверстие Мажанди) сообщается с субарахноидальным пространством головного и спинного мозга.
Если на конвекситальной
поверхности головного мозга подпаутинное (субарахноидальное) пространство выражено незначительно и лишь в области борозд имеет вид щелей, заполненных СМЖ, то на основании головного мозга подпаутинное пространство образует расширения со скоплениями в них СМЖ-так называемые базальные цистерны. Из них выделяют следующие наиболее важные в практическом отношении, прослеживаемые на пневмоцистернограммах или сканограммах.
Большая цистерна мозга
расположена в области каудального отдела продолговатого мозга, ограничена сверху мозжечком и сзади атланто-окципитальной мембраной. Эта цистерна сообщается с подпаутинным пространством головного и спинного мозга, а через апертуры IV желудочка — с желудочковой системой. Прокол большой затылочной цистерны (субокципитальная пункция) используют для выведения СМЖ, а также для введения в этот отдел ликворнои системы лекарственных и рентгеноконтрастных веществ.
Мостовая цистерна
состоит из медиальной и двух боковых Цистерн моста с локализацией в мостомозжечковом углу.
Межножковая цистерна
ограничена ножками мозга, воронкой гипофиза и медиальными отделами височных долей. Хиазмальная цистерна — цистерна в области зрительного перекреста. В подпаутинном
пространстве
спинного мозга различают передний и задний отделы. Спинной мозг заканчивается обычно на уровне верхнего края II поясничного позвонка (у детей несколько ниже — на уровне тела позвонка LII). Ниже этого уровня оболочки спинного мозга образуют расширение, так называемый люмбальный сак, содержащий спинальные пояснично-крестцовые корешки, которые составляют «конский хвост».
То обстоятельство, что на уровне
поясничного отдела позвоночника дуральный мешок уже не содержит спинного мозга, позволяет широко использовать люмбальную пункцию в клинической практике.
Рафшифровка
Зачастую расшифровка показывает такие болезни. Увеличение желудочков мозга возникает, если их глубина выше нормы. Это характерный признак гидроцефалии. Внешне у новорожденного это расстройство определяется невооруженным глазом.
Голова увеличивается в размерах, лоб выступает вперед, родинки становятся больше. Гидроцефалия диагностируется после провоизлияний или инфекционных процессов, проблем с развитием ребенка. У ребенка часто мигрень, усталость, физическое развитие неразвитое, есть проблемы с психикой.
Увеличение субарахноидального пространства больше 3 мм сопровождается повышением температуры тела, ухудшением аппетита. Это может свидетельствовать о менингите. Болезнь может развиваться в результате гидроцефалии.
Киста сплетений кровеносных сосудов являет собой клетки слизистой желудочек, выделяющие цереброспинальную жидкость. Киста формируется в виде заполненной чем-либо полости. Они зачастую не проявляются у ребенка визуальными симптомами. В лечении подобные образования не нуждаются, поскольку со временем рассасываются.
Ишемические расстройства в голове. Кровеносные сосуды плохо выполняют свою работу. Если эти зоны высокоплотные, мозговые клетки фрагментами атрофируются, формирование корки искажается.
Если результаты обследования показывают наличие заболеваний, невролог будет назначать профилактику или выберет подходящую терапевтическую методику. Медикаменты будут способствовать ускоренному закрытию родничков.
При высоком ВЧД у новорожденного нельзя употреблять Аквадетрим. Если в развитии мозга наблюдается слишком большое число отклонений, ребенка госпитализируют, назначат комплексную терапию. При развитии болезней мозга нельзя делать детям прививки.
Что смотрит врач во время исследования?
Сначала специалист определяет фетометрию, или размеры, плода. Он смотрит на БПР (бипариентальный размер), который должен быть в пределах 49-55 мм, на окружность головы и живота, которые должны быть 166-200 и 139-180 мм соответственно, на лобно-затылочный размер, норма которого варьируется в пределах 60-72мм, и на размер бедра – 32-42 мм.
Если же у ребенка есть задержка в развитии и отставание по размерам, врачу предстоит выяснить причину этого.
Во время УЗИ на 24 ак. неделе беременности оценивается сердцебиение плода в животе, которое должно быть около 120-160 ударов в минуту. Помимо этого важно знать и состояние кровотока, поэтому врач может назначить допплерографию, которая является дополнительным исследованием.
Однако в данном случае врач будет оценивать кровоток матки женщины, пуповины и плаценты, от которых во многом зависит успешное развитие плода во время беременности. Если кровоток на 22-27 акушерской неделе в норме, значит, количество кислорода ребенок в животе получает удовлетворительное, что исключается возможность гипоксии и, как следствие, энцефалопатии.
И, конечно, в данный период беременности врач на УЗИ внимательно изучает плаценту – ее структуру, расположение и расстояние от внутреннего зева матки.
Важно убедиться, что не происходит ее преждевременного старения или отслойки.
Первый фактор может негативно повлиять на развитие плода в шесть месяцев, второй – привести к преждевременным родам, что на сроке в 24-27 акушерских недель недопустимо.
Околоплодные воды на сроке в шесть месяцев также влияют на ощущения ребенка в животе у будущей мамы. В идеале они должны обновляться каждые 4 часа, предохраняя плод от травм при резких движениях будущей матери. Многоводие или маловодие является на данном сроке одинаково плохим признаком, указывающим либо на фетоплацентарную недостаточность, либо на развитие внутриутробной инфекции у женщины. Подтвердить диагноз на данном сроке может исследование консистенции околоплодной жидкости.
Очень важным в процессе УЗИ на 22-24 ак.неделе является исследование плода на различные дефекты и врожденные заболевания.
И хотя именно первый скрининг при беременности должен диагностировать пороки развития, на практике анализы позволяют выяснить на первоначальном сроке это не всегда.
В качестве дефектов плода могут быть чисто косметические, например, заячья губа, так и хромосомные аномалии типа синдрома Ланге, Дауна, Эдвардса.
Что позволяет выявить УЗИ
УЗИ головы ребенка позволяет исследовать:
- Желудочки мозга. В процессе визуализации их объема, контуров специалист выявляет кровоизлияния, кисты, водянку, процессы, способствующие развитию рахита. Если вовремя устранить болезни, удастся избежать патологий интеллектуального и физического развития.
- Состояние широких сосудов. Выявляются аневризмы в виде увеличения стенок артерий. В итоге приток крови к мозгу затрудняется.
- Кровоизлияния, возникшие по причине недоношенности. За этой проблемой нужно наблюдать как можно более тщательно, поскольку результатом может оказаться смерть малыша.
- Инфекции, провоцирующие менингит. Если болезнь определить вовремя, ребенок может полностью выздороветь.
- Онкология выявляется в редких случаях.
Причины заболевания
Распространенность – 1 случай на 2-3 тысячи новорожденных. Этот показатель небольшой. Но диагноз «гидроцефалия» считается самым распространенным отклонением в развитии дошкольников.
Девочки болеют реже, чем мальчики. Болезнь обнаруживается в первые месяцы жизни малышей. Водянка в умеренной форме протекает незаметно. Со временем она становится хронической. У ребенка и у взрослого недуг проявляется по-разному.
У взрослого черепная коробка сформирована, кости крепкие. Избыток ликвора приводит у них к повышению внутричерепного давления. У малышей до 2 лет кости мягкие и пластичные. Переизбыток жидкости вызывает у них аномальное расширение окружности головы.
Интересное: Почему болит голова у ребенка 6 лет: причины, профилактика, экстренная помощь
Вода в голове ребенка образовывается по многим причинам. Болезнь бывает врожденной и приобретенной. К врожденным факторам относят:
- травмы, вызванные тяжелыми родами;
- кислородный голод плода (гипоксия);
- генетические нарушения;
- инфекции, переданные в материнской утробе.
Способ проведения
Проведение УЗИ головы ребенку не требует предварительной подготовки. Нужно, чтобы малыш находился в спокойном состоянии, лучше дать ему выспаться. В такой ситуации у него не будет дискомфорта, для отвлечения внимания можно воспользоваться игрушкой.
УЗИ головного мозга ребенка подразумевает выполнение следующих действий:
- Младенца располагают лежа, удерживают в правильном положении. Процедура выполняется в течение 10 минут. Пациенту нужно быть спокойнее в этот период.
- Новорожденным не дают анестезию. Нужно удерживать головку, чтобы не двигалась.
- Голова младенца намазывается гелем, по составу отличающимся от средства, применяемого для УЗИ у взрослых. Это вещество гипоаллергенное, укрепляет сигнал датчика за счет устранения воздуха между прибором и кожным покровом.
- На обработанное место накладывается сенсорный прибор. Специалист водит их по головке, считывает данные с органов и тканей.
Диагностика
У детей диагноз повышенного внутричерепного давления выявляется при осмотре. Специалист обратит внимание на симптоматику, которая свойственна недугу. При подозрении, малыша направляют на обследование к нейрохирургу. Чтобы не спутать повышение внутричерепного давления и увеличение объема ликвора с другими болезнями проводят МРТ и рентгенографию. Делают ультразвуковое исследование. Изучают глазное дно. Используют эндоскопические методы.
Интересное: Симптомы, особенности лечения и последствия ЧМТ у ребенка
Безопасность процедуры
При проведении УЗИ головного мозга новорожденных безопасность процедуры нужно учитывать обязательно. Неокрепший организм ребенка может получить травму легко. Подобные исследования малышам проводят часто с недавних пор.
Раньше процедуры по исследованию состояния мозга проводились реже. Неплохо показало себя на практике оборудование для МРТ с использованием анестетиков. Несложно понять, что подобная разновидность диагностики сложная, может провоцировать негативные последствия.
Новые способы значительно облегчили работу врачам и существование пациентов. Процедура дает определить разные болезни мозга у малышей.
Возможный вред УЗИ головного мозга ребенка
Процедура безвредная, приносит всегда хорошие результаты. Позволяет выявить патологии на первичной стадии развития, поправить здоровье малыша консервативными способами без травмирующих хирургических вмешательств.
Когда есть показания, УЗИ головного мозга у детей нужно проводить обязательно. Родители часто не дают согласие на проведение подобных процедур, в результате не удается заблаговременно определить развитие опасных патологий. Такая халатность часто приводит к негативным результатам.
Чтобы поставить правильный диагноз и вовремя определить проблему, простого внешнего осмотра ребенка бывает недостаточно. В отдельных случаях нужно использовать ультразвуковую аппаратуру для обследования.
Классификация патологии
Водянку классифицируют по многочисленным признакам. Наиболее часто применяются:
- По месту локализации. Делят на наружную и внутреннюю гидроцефалию. Внутренняя локализуется в желудочках, наружная — в субарахноидальном пространстве. Существуют смешанные виды.
- По форме. Определяют открытую и закрытую водянку. При открытой форме ничто не препятствует циркуляции ликвора, при закрытой — имеются спайки и новообразования. Ее называют окклюзионной. Окклюзионной формой гидроцефалии страдают груднички, имеющие опухоли мозга.
- По характеру протекания различают четыре формы. Острая проявляется очень быстро: в течение нескольких дней. При таком развитии необходимо хирургическое вмешательство. Симптомы хронической формы смазаны и видны через 6 месяцев. При компенсированной водянке полости остаются расширенными, но давление падает. При этой форме водянка возвращается после травмирования черепа. Наружная водянка легко определяется. Она крупная, родничок выступает над кожей. При такой форме малыш часто запрокидывает головку и прогибает спинку. Опасной считают внутреннюю закрытую форму протекания.
Интересное: Температура и головная боль у ребенка