Что такое
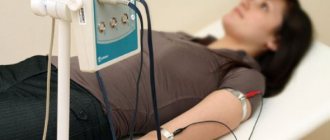
Ультрасонография желчного пузыря сочетает в себе УЗИ органа и эндоскопическое исследование. Процедура заключается в подведении ультразвукового датчика к нужному органу с помощью трубки. Благодаря этому врач получает высокоточную информацию.
Эндосонография позволяет обнаружить мелкие новообразования в желчном пузыре диаметром от 1 мм, злокачественные формирования, вследствие чего можно начать своевременную терапию, предотвратить осложнения.
ЭндоУЗИ – безопасная процедура, которая должна выполняться только опытным специалистом, так как крайне редко, но случаются серьезные последствия.
Ультрасонография маточных труб
Каждая женщина должна не реже 1 раза в год проходить профилактический осмотр у гинеколога, включающий УЗИ. Незамедлительно следует обратиться за консультацией к врачу при появлении болей в нижней части живота, необычных выделениях из влагалища, нарушении цикла.
Если женщина не может забеременеть, прежде всего назначают по методу — гистеросальпинографии или УЗ-гистерографии. Обе методики являются примерами бережного отношения к женскому здоровью.
Перед обследованием необходимо сделать такие анализы:
- мазок на флору, определяющий наличие воспалительного процесса, простейшие организмы;
- кровь из вены на гепатит В, С, ВИЧ и сифилис;
- УЗИ малого таза;
- мазок на онкоцитологию.
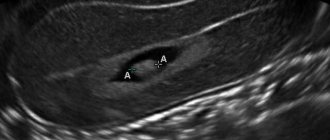
Исследование проходимости маточных труб является одним из первых исследований в выявлении причин бесплодия у женщин. Выполнять процедуру можно с 8 по 11 день менструального цикла. Делают это в кабинете гинеколога. В полость матки вводится катетер, имеющий на конце раздувающий баллон для фиксации.
При помощи вагинального датчика УЗИ контролируют его правильное расположение, после чего проводят по катетеру стерильный гель или физиологический раствор, насыщенный большим количеством воздушных пузырьков, который при нормальной проходимости маточных труб поступает в них и доходит до яичников. Объем жидкости может составлять от 20-40 до 100 мл.
Продвижение раствора, внутреннюю структуру маточных труб и спайки врач видит на мониторе. Проводится исследование 15-30 минут. Приблизительно в каждом третьем случае бездетности у женщины имеется частичная или полная непроходимость одной или обеих маточных труб
Сегодня невозможно встретить специалистов акушерства и гинекологии и других областей медицины, которые не пользуются для диагностики ультразвуковыми сканерами. Уже разработаны датчики для двухмерной визуализации с частотами 30-50 МГц и новые технологии, названные ультразвуковой биомикроскопией, которые позволят еще тщательней рассматривать органы и ткани.
Показания
При проблемах с желчным пузырем больной страдает от горечи во рту, болевого синдрома в правом подреберье, нарушения пищеварения, диареи. Все эти клинические проявления служат показанием к выполнению эндоскопической ультрасонографии.
Кроме того, эндосонография назначается при наличии подозрений на опухолевидные дефекты доброкачественной или злокачественной природы, незначительных камнях в протоках. Чаще всего процедура выполняется уже после установки диагноза, чтобы уточнить информацию.
Показания и противопоказания к обследованию
В гастроэнтерологии показанием к обследованию желудка с помощью эндоУЗИ является подозрение на интерстициальную доброкачественную опухоль или рак желудка.
Во время эндоУЗИ можно:
- объяснить деформацию стенки желудка;
- определить локализацию, размер, инвазивность новообразования;
- узнать из какого слоя желудочной стенки оно происходит;
- выбрать тактику лечения (эндоскопия, лапароскопия, открытая операция или динамическое наблюдение);
- осуществлять динамическое наблюдение;
- обследовать региональные лимфатические узлы (чревные, селезеночные, антральные);
- оценить эффективность лечения злокачественных опухолей после лучевой и химиотерапии.
Также можно обнаружить заболевания поджелудочной железы (опухоли, кисты), желчного пузыря, желчевыводящего и панкреатического протока (воспаление, камни, сужение, новообразования).
Абсолютным противопоказанием является тяжелое состояние пациента, при котором проведение эндоУЗИ может привести к сердечно–легочной недостаточности. Относительное противопоказание — нарушение свертываемости крови. Также проведение эндоУЗИ ограничено при стенозирующих заболеваниях пищевода, дивертикулах, после оперативных вмешательств на пищеводе или желудке.
Противопоказания
Несмотря на относительную безопасность, эндоУЗИ обладает противопоказаниями. Основным запретом на проведение манипуляции считается сужение пищевода при стенозе, так как при нарушении проходимости пищеварительной трубки нельзя ввести эндоскоп с ультразвуковым аппаратом.
По теме
- Прочие методы диагностики
В чем разница между гистологией и цитологией
- Ольга Владимировна Хазова
- 4 декабря 2020 г.
Еще не следует применять эндосонографию в следующих ситуациях:
- При декомпенсированных патологиях дыхательной, сердечно-сосудистой системы.
- При обострении хронических инфекционных заболеваний.
- Если пациент в тяжелом состоянии.
- При нестабильности шейных позвонков.
Кроме того, ультрасонографию лучше заменить другим диагностическим методом при остром парапроктите, дивертикулах пищевода, существенной деформации луковицы ДПК, плохой свертываемости крови. Если до этого выполнялась операция на пищеварительной трубке, то об этом следует сказать специалисту.
Преимущества и недостатки
Ультразвуковой метод достаточно специфичен. Но, как и другие диагностические процедуры, он обладает положительными и отрицательными качествами. По правде говоря, преимущества сонографии преобладают над ее недостатками, что и обеспечивает ей широкое распространение в медицинской практике. А перспективы развития метода также достаточно высоки. Плюсы УЗИ позвоночника следующие:
- Абсолютная безопасность.
- Отсутствие лучевой нагрузки.
- Получение изображения в нескольких проекциях.
- Возможность оценить движения в реальном времени.
- Измерение скорости кровотока в сосудах.
- Непосредственный контакт врача с пациентом.
- Быстрота проведения.
- Доступность.
Сонографию можно применять тогда, когда другие методы исследования противопоказаны, например, во время беременности. Нет ограничения в количестве проводимых процедур, поэтому УЗИ с успехом используется как средство контроля за эффективностью терапии. Диагностические аппараты есть в каждом поликлиническом учреждении, поэтому не нужно обращаться в областные центры для исследования позвоночника.
Ультразвуковая диагностика – современный и точный метод, который является наиболее доступным среди средств визуализации осевого скелета.
Наряду с положительными моментами, сонография, к сожалению, не лишена недостатков. Но они не столь существенны, чтобы полностью отказываться от проведения процедуры. Отрицательными моментами ультразвуковой диагностики будут:
- Ухудшение визуализации при наслоении тканей.
- Разрешение изображения ниже, чем при томографии.
- Низкая степень прохождения звука при избыточном весе.
Несмотря на это, УЗИ обладает достаточной информативностью при исследовании практически любой области человеческого тела. Даже такие недостатки не уменьшают диагностическую ценность процедуры.
Подготовка
Перед эндосонографией важно пройти правильную подготовку. Для начала врач должен осмотреть больного, изучить жалобы, анамнез патологии, а пациент – сдать все необходимые анализы крови, мочи, сообщить об аллергических реакциях на определенные медикаменты.
За 10 часов до манипуляции нельзя есть, пить. Если эндоскоп будет вводиться через толстый кишечник, то этот запрет увеличивается до одних суток.
Кроме того, в этом случае еще нужно будет прочистить орган клизмой или лекарственными средствами. Непосредственно перед исследованием нельзя курить, так как никотин повышает выделение слюны, что способно ухудшить результативность ультрасонографии.
При исследовании каких сосудов назначается эндоУЗИ
Проведение показано при возникновении одного из симптомов или целого комплекса признаков сосудистых патологий:
- перемежающаяся хромота;
- изменение пигментации эпидермиса нижних конечностей;
- отечность;
- болезненность;
- образование язвенных участков.
Эндоскопическому обследованию подлежат следующие сосуды:
- поверхностные и глубокие вены;
- артерии;
- сосуды нижних конечностей;
- полая вена;
- воротная вена;
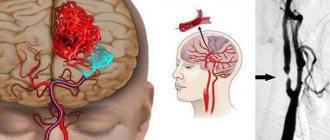
- сонная артерия;
- сосуды головного мозга.
Как делают
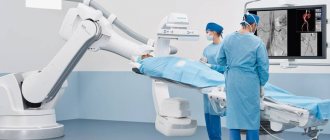
Эндосонография напоминает ФГДС. Пациент ложится на левый бок, сгибает ноги в коленях, после чего эндоскоп вводится через ротовую полость в пищевод. Благодаря ультразвуковому датчику врач изучает состояние легких, лимфатических узлов, стенок желудка, поджелудочной железы.
Когда трубка проходит через ДПК, оцениваются желчевыводящие пути, желчный пузырь, в котором нередко обнаруживаются доброкачественные полипы, камни. Манипуляция проводится с седацией, если необходима биопсия или эндоскоп вводится через толстый кишечник.
Продолжительность процесса колеблется от 20 минут до нескольких часов. Это зависит от цели диагностики, необходимости взятия биологического материала или оперативного вмешательства.
Суть метода
Сонографическое исследование основано на свойстве тканей человеческого тела отражать ультразвуковые волны. Эта способность зависит от плотности структуры – чем она выше, тем меньше лучей поглощается. В диагностическом аппарате происходит анализ полученных сигналов и преображение их в ультразвуковую картину строения исследуемой области. При этом плотные ткани, например, кости, на снимках имеют светлый оттенок, а мягкие (связки, мышцы, синовиальная жидкость и др.) – более темный. Наиболее распространена двумерная сонография, но уже сейчас существуют аппараты способные формировать объемное 3D-изображение.
Какие болезни показывает
Эндосонография назначается для дифференциальной диагностики полипов в желчном пузыре, аденомиоза, конкрементов, билиарного сладжа, воспалительных процессов на стенках органа, камней в желчевыводящих протоках.
Особенно важно изучение состояния панкреатического, желчного протоков, которые часто подвергаются доброкачественным или злокачественным формированиям, но плохо видны во время выполнения обычного ультразвукового исследования.
Если обследуются другие отделы желудочно-кишечного тракта, то ультрасонография с применением эндоскопа позволяет обнаружить раковые опухоли в пищеводе, желудке, поджелудочной железе, толстом кишечнике, подслизистые дефекты, панкреатит, различные кисты.
Проведение эндоУЗИ позволяет выявить патологию на ранней стадии, благодаря чему удается избежать серьезных осложнений.
Область применения
Эндоскопия с помощью ультразвукового оборудования применяется во всех областях медицины.
С его помощью врачи получают наглядное изображения, свидетельствующие о состоянии полого органа и его паренхимы, а также окружающих систем, тканей и клеток.
УСГ применяется:
- при заболеваниях ЖКТ;
- при нарушениях эндокринного характера;
- в целях диагностики патологий щитовидной железы;
- для наблюдения за развитием плода и оценки правильности его внутриутробного развития;
- заболевания почек, печени, сердца и легких;
- травмы и переломы;
- суставные вывихи;
- послеоперационные рубцы;
- синуситы;
- гипертония;
- гинекологические и проктологические заболевания;
- органные аномалии.
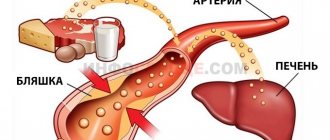
Ультрасонография популярна в диагностике заболеваний вен. С помощью диагностической манипуляции определяется зона поражения и устанавливается причина недуга.
По желанию врача, для восстановления полноты клинической картины заболевания, назначаются дополнительные исследования внутренних систем.
Немаловажной особенностью эндоскопического метода обследования ультразвуковыми волнами является возможность контролировать ход эндоскопической операции, забор биоптата или внутрисосудистые вливания форменных элементов крови в пуповинную артерию.
Расшифровка
После манипуляции выполняют расшифровку полученных результатов. В первую очередь оцениваются размеры желчного пузыря. Увеличение органа свидетельствует о наличии новообразований, нарушении проходимости желчевыводящих протоков, а уменьшение – об атрофии органа.
По теме
- Прочие методы диагностики
BRAF-мутация
- Ольга Владимировна Хазова
- 17 октября 2020 г.
Далее нужно оценить форму, так как иногда пузырь развивается с врожденной аномалией, вследствие чего ухудшается его функциональность.
Важно обследовать контуры, состояние путей, обнаружить или исключить камни в протоках. Неоднородная структура органа часто свидетельствует о хроническом холецистите.
Ультрасонография – UZI.ONE
Среди различных методов исследования организма ультрасонография (УЗИ) — самый популярный.
Введение
В последнее время для конкретных направлений в диагностике появляются ультразвуковые сканеры с особыми приспособлениями и программным обеспечением, разрабатываются новые методики. Они более точно отображают картину заболевания.
К сравнительно новым и достоверным методам диагностики зон, труднодоступных для визуализации, относится эндоскопическая ультрасонография. Ее еще называют эндосонографией, эндоУСГ или эндоУЗИ, ЭУЗИ.
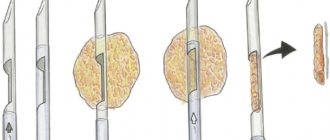
Исследование сочетает стандартную ультразвуковую диагностику с эндоскопией, оно проводится изнутри, поэтому врач может видеть внутренние органы и глубинные ткани в деталях, обнаружить образования размером до 1 мм.
Выполняется исследование с помощью специального эндоскопа, который подводят максимально близко к изучаемому органу. На конце прибора находится оптика и миниатюрный ультразвуковой датчик с частотой 20 МГц. Совмещение двух технологий позволяет получить информативное и качественное изображение.
Как подготовиться к эндоскопической ультрасонографии?
Данный вид обследования назначается врачом и может быть использован для диагностики и терапии, но не для профилактики. Показания и противопоказания определяются индивидуально для каждого пациента, который должен сообщить о заболеваниях сердечно-сосудистой и дыхательной систем, диабете и согласовать с врачом прием лекарств перед процедурой.
Обычно запрещаются активированный уголь, препараты, содержащие железо, висмут, разрешается аспирин и другие средства, разжижающие кровь.
Как при обычной эндоскопии, накануне, не позже 18 часов, легко ужинают. Если предстоит обследование толстого кишечника, делают очистительную клизму. За 6 часов до диагностирования нельзя есть и пить. Запрещается курение, т. к. оно способствует выделению большого количества слюны, которая мешает проведению обследования.
Перед эндосонографией пациент принимает седативные препараты, чтобы расслабиться, или их ему вводят внутривенно для кратковременного медикаментозного сна. На восстановление после процедуры необходимо около получаса.
Хотя исследование проходит безболезненно, неприятные ощущения после него возможны. Хорошо, если в это время рядом будет находиться близкий человек, который позже поможет добраться до дома. В течение 12 часов после обследования нельзя управлять автотранспортом.
Показания к эндоУЗИ
Эндоскопическое ультразвуковое исследование позволяет диагностировать заболевания полых органов: желудка, пищевода, толстой и тонкой кишок, маточных труб, областей, расположенных возле них, а также средостения и лимфатических узлов.
Метод очень важен для диагностирования онкологии, т. к. дает возможность определить размер опухоли, степень ее прорастания в ткани до операции и выбрать оптимальную тактику для ее проведения.
Есть ли осложнения
Если отсутствуют противопоказания, а ультрасонография с эндоскопом проведена правильно, то последствия развиваются крайне редко. Несмотря на это, исследование способно повредить слизистую оболочку пищевода, желудка, вследствие чего развиваются кровотечения.
В тяжелых ситуациях возникает прободение исследуемого органа с последующим появлением перитонита или медиастинита. Иногда у пациента появляется аллергическая реакция на лекарственный препарат, использующийся для медикаментозного сна, в виде покраснения, отечности, анафилактического шока.
Кроме того, эндоУЗИ способно привести к аритмии, инфекционному поражению желчевыводящих протоков, легких. В нормальных условиях такие осложнения отсутствуют, а после процедуры возникают незначительные неприятные ощущения вместе с сонливостью, которые быстро проходят.
Основы сонографического исследования
Термин эхография или сонография обозначает определенную область ультразвуковой диагностики, которая предусматривает получение изображения среза внутренних органов, соответствующее их реальным размерам и состоянию. Из всех возможных способов получения акустического изображения биологических структур с помощью ультразвука наибольшее распространение получил способ ультразвуковой (УЗ) эхолокации. При этом применяется периодическое излучение ультразвуковых импульсов во внутренние структуры организма и прием сигналов, отраженных акустическими неоднородностями структур. Совокупность принятых сигналов, называемых эхосигналами, позволяет построить акустическое изображение биологических тканей на специальном индикаторе (мониторе). Величина (уровень) эхосигналов определяется отражающими свойствами границ раздела эхоструктур, что прежде всего связано с различием акустических характеристик структур. Кроме того, на характеристики акустического изображения влияют такие физические эффекты, как преломление — изменения направления УЗ-сигналов при переходе из одной среды в другую; рассеяние — многократное переотражение УЗ-сигналов на мелких неоднородностях; поглощение УЗ-сигналов вследствие вязкости среды. Излучение УЗ-сигналов в определенных направлениях и прием отраженных эхосигналов с этих же направлений обеспечивает датчик (зонд). Изменяя направление излучения-приема, датчик осуществляет сканирование, то есть последовательный «просмотр» обследуемой области. Для того чтобы избежать потерь мощности УЗ-сигналов при прохождении через воздух, в котором затухание сигналов резко возрастает, между поверхностью обследуемого объекта (тела пациента) и рабочей поверхностью датчика наносится слой специального геля, хорошо проводящего ультразвук. Излучение и прием УЗ-сигналов в процессе сканирования осуществляется периодически, при этом каждый раз в ограниченной области пространства, которая называется ультразвуковым лучом. Генератором ультразвуковых волн является пьезодатчик, который в УЗ-аппаратах играет одновременно роль детектора (приемника) отраженных эхосигналов. Генератор работает в импульсном режиме, посылая около 1000 импульсов в секунду. В промежутках между генерированием УЗ-волн пьезодатчик фиксирует отраженные сигналы, причем время генерации и детекции составляет соответственно 0,1 и 99,9%. Столь длительное время детекции эхосигналов дает возможность получать визуально постоянную картину их распределения. В зависимости от используемой конфигурации пьезоэлементов различают следующие типы датчиков:
- Типы датчиков ультразвуковых волн:
- линейные
- конвексные и микроконвексные
- секторные
Преимуществом линейного датчика является полное соответствие его положения на поверхности тела исследуемому органу, то есть представляется возможность выполнить визуальную «пальпацию” внутренних органов. Недостатком линейных датчиков является сложность обеспечения во всех случаях равномерного прилегания их поверхности к коже пациента, что приводит к искажению получаемого изображения по краям. Конвексный датчик имеет меньшую длину при расширяющемся на глубине поле обзора, поэтому добиться равномерности его прилегания к коже пациента более просто. Однако при использовании конвексных датчиков получаемое изображение по ширине на несколько сантиметров больше размеров самого датчика. И для уточнения анатомических ориентиров врач обязан учитывать это несоответствие. Секторный датчик имеет еще большее несоответствие между собственными размерами и получаемым изображением, поэтому используется преимущественно в тех случаях, когда необходимо с маленького участка тела получить большой обзор на глубине (например, при исследовании через межреберные промежутки). Наиболее удобным для исследования органов брюшной полости, забрюшинного пространства, малого таза и щитовидной железы следует признать линейное (параллельное) сканирование, так как при этом поиск необходимых анатомических ориентиров осуществляется быстрее. Важнейшей характеристикой датчика является рабочая частота. Датчики с большей частотой обеспечивают более высокое качество изображения, однако при этом уменьшается глубина исследования. Поэтому выбор частоты датчика обусловлен максимальной глубиной расположения исследуемых органов и структур. В ряде случаев при обследовании тучных пациентов приходится применять датчики с частотой 2,25 или 2,5 МГц, у которых максимальная рабочая глубина примерно 240 мм, однако разрешающая способность при использовании таких датчиков и, следовательно, качество изображения хуже, чем при частоте 3,5 МГц. Для обследования структур, расположенных на очень малых глубинах, применяются датчики с частотой более 10 МГц. Для исследования органов брюшной полости и забрюшинного пространства, а также органов малого таза используется частота 2,5-3,5 МГц. Для исследования щитовидной железы применяется датчик с частотой 7,5 МГц. По областям медицинского применения датчики классифицируются следующим образом: 1. Универсальные датчики для наружного обследования. Применяются для обследования абдоминальной области и органов малого таза у взрослых и детей. Тип датчика — конвексный, рабочая частота — 3,5 или 5 МГц. 2. Датчики для поверхностно расположенных органов (щитовидной железы, периферических сосудов, суставов и т. д.). Тип датчика — линейный, реже конвексный или секторный (с водной насадкой). Рабочая частота — 7,5, иногда 5 или 10 МГц. 3. Кардиологические датчики. Тип датчика — секторный. Рабочая частота — 3,5 или 5 МГц. 4. Датчики для педиатрии. Используются те же датчики, что и для взрослых, но с большей частотой (5 или 7,5 МГц). 5. Внутриполостные датчики: — трансвагинальный, — трансректальный, — интраоперационные, — трансуретральные, — транспищеводные, — внутрисосудистые. Тип датчика — секторный, линейный или конвексный с рабочей частотой 7,5 МГц (реже 4 и 5 МГц). 6. Биопсийные или пункционные датчики. 7. Узкоспециализированные датчики: — офтальмологические, — датчики для транскраниальных исследований, — датчики для диагностики синуситов, фронтитов и гайморитов. 8. Широкополостные и многочастотные датчики (с улучшенной разрешающей способностью, особенно в ближней и средней зонах по глубине; работает на различных переключаемых частотах). 9. Датчики для применения в допплерографии. 10. Датчики для получения трехмерных изображений. В современных ультразвуковых диагностических приборах, использующих эхолокационный принцип действия, применяются различные способы получения и отображения информации об исследуемых биологических структурах. Выделяют следующие режимы получения информации: A-режим (англ, amplitude — амплитуда). Зондирование осуществляется при неизменном направлении акустического луча, и на экране монитора отображаются амплитудные значения эхо- сигналов от неоднородностей, находящихся на различных глубинах в пределах луча. Амплитуды фиксируются на экране как функции времени t или глубины L, что дает информацию не только о глубине расположения структур, но и об уровне эхосигналов от них. A-режим применяется как самостоятельный в ряде специализированных диагностических приборов, используемых в офтальмологии при транскраниальных исследованиях головного мозга, а также для обследования носовых и лобных пазух. М-режим (англ, motion — движение) используется для регистрации изменения пространственного положения подвижных структур во времени. В М-режиме зондирование периодически повторяется в одном и том же направлении акустического луча. Амплитудная информация об эхосигналах с различных глубин отображается в виде отметок различной яркости на экране, положение которых по вертикали пропорционально глубине отражающей структуры. Следующему зондированию соответствует своя линия, расположенная правее предыдущей, и в процессе перемещения столбца с каждым новым зондированием формируется двухмерная М-эхограмма в виде волнистой линии определенной конфигурации. Таким образом можно количественно оценивать геометрическое смещение подвижных структур и измерять изменение их взаимного положения. Наиболее часто М-режим используется для исследования движения структур сердца. В-режим (англ, bright — яркий). Двухмерное сканирование. Отраженные импульсы регистрируются на экране в виде светящихся точек, яркость которых прямо пропорциональна интенсивности отражения ультразвука. Поскольку пьезокристалл датчика аппарата находится в постоянном движении, а экран имеет длительное послесвечение, отраженные импульсы сливаются, формируя изображение сечения органа. Это самый распространенный вид отражения информации. Д-режим (допплерэхография). В основе способа лежит эффект Допплера, заключающийся в том, что частота ультразвукового сигнала при отражении его от движущегося объекта изменяется пропорционально скорости движения лоцируемого объекта вдоль оси распространения сигнала. Д-режим применяется для оценки скорости и других параметров кровотока. Отраженные эхосигналы поступают в усилитель и специальные системы реконструкции, после чего появляются на экране телевизионного монитора в виде изображения срезов тела, имеющих различные оттенки черно-белого цвета. Оптимальным является наличие не менее 64 градиентов цвета черно-белой шкалы. Однако в современных стационарных аппаратах используется 256 градиентов. Каждый зарегистрированный импульс в зависимости от интенсивности соответствует определенному оттенку свечения. При позитивной регистрации максимальная интенсивность эхосигналов проявляется на экране белым цветом (эхопозитивные участки), а минимальная — черным (эхонегативные участки). При негативной регистрации наблюдается обратное положение. Выбор позитивной или негативной регистрации не имеет значения и обусловливается только желанием исследователя. Полученное изображение фиксируется на экране монитора, а затем регистрируется с помощью термопринтера.
- Достоинства ультразвуковой диагностики:
- высокая диагностическая информативность во многих областях применения
- способность оценивать динамические характеристики движущихся структур, прежде всего кровотока
- безвредность обследований, что обеспечивается уровнем излучаемой мощности ультразвука
- относительно небольшие размеры и вес аппаратуры
В качестве ограничений и недостатков ультразвуковой диагностики можно отметить такие как невозможность получения информации от газосодержащих структур (легкие, кишечник), трудность получения данных при наблюдении через структуры со значительным затуханием и рассеянием ультразвука (костные ткани, газосодержащие структуры), малая чувствительность при исследовании органов и тканей с незначительным различием акустических характеристик.