ЭКГ – процедура, позволяющая отследить ритм сердца. На бумажной ленте отображается график сердечной активности на тот момент, когда проводилась процедура. Необходимые сведения могут быть получены быстро.
Анализируется электрическое поле сердца женщины, определяется его ритм, количество сокращений, отражаются нарушения, такие как патологии сердца, внесердечные заболевания и многое другое.
Проведение ЭКГ плода
Исследование не инвазивное, нет травмирования кожных покровов, пациенты не испытывают боли. В кардиологии процедура считается информативной. Но, несмотря на это, есть и недостатки. Многие придерживаются мнения, что процедура не позволяет обнаружить порок сердца, опухолевидные образования, шумы и многое другое.
Что такое ЭКГ
Электрокардиография — метод исследования электрических полей, образующихся при работе сердца с последующей регистрацией полученных результатов на бумажной пленке.
Обследование дает точные сведения о частоте и ритме сердцебиения, фиксируя скорость электрического импульса.
При проведении кардиограммы к коже пациента прикрепляются электроды для получения информации специальным прибором, фиксирующим регулярность сокращений.
Диагностирование регистрирует нарушения сердечных функций, отдельные формы аритмии и наличия конкретных заболеваний, связанных с работой сердца.
Беременные женщины за весь период вынашивания проходят электрокардиографию минимум дважды при отсутствии проблем с сердечной деятельностью. При необходимости процедура совершается чаще.
Диагностика разрешена маленьким детям и формирующемуся плоду для регистрации состояния здоровья.
ЭКГ при беременности на ранних сроках назначается врачом для диагностики возможных отклонений и определения правильной схемы лечения.
Показания к проведению
В современной кардиологии ЭКГ применяется часто. Процедура помогает выявить патологии у ребенка или матери на ранней стадии. Показаний к проведению много, от рекомендаций лечащего врача, до инициативы самой женщины.
Назначить процедуры могут на основании жалоб пациентки, среди них:
- головные боли, беспричинные обмороки;
- появление отдышки, чувство слабости;
- внезапное учащенное сердцебиение, появляющееся в спокойном состоянии;
- заболевания сердца у близких родственников;
- трудности во время дыхания, боль в области груди;
- заболевание нервной или эндокринной системы.
Пример фиксации электродов
Важно! При первой беременности ЭКГ является обязательной процедурой. Иные показания – конфликт резус-факторов, диастаз после рождения ребенка.
Есть другие показания к проведению процедуры не связанные с беременностью, среди них:
- лица после сорока лет;
- женщины, планирующие беременность;
- осложнения, появляющиеся в период вынашивания плода;
- люди, перенесшие заболевания инфекционного характера;
- злоупотребление вредными привычками;
- перед предстоящим оперативным вмешательством.
В каждом случае, перечисленном выше, проведение ЭКГ является обязательным.
ЭКГ для беременных – можно ли проводить?
Беременность — состояние, при котором организм перестраивается на новый ритм работы. Для полноценного вынашивания плода вырабатываются необходимые гормоны. ЭКГ проводится в обязательном порядке, через некоторое время после того как женщина встает на учет в женской консультации.
Расположение на специальной кушетке
Частота проведения – минимум один раз. Многие врачи рекомендуют делать ЭКГ до трех раз за девять месяцев. Для выяснения здоровья плода и будущей мамы процедура проводится в первом триместре. Можно выявить имеющиеся отклонения на ранней стадии развития.
В период беременности женское сердце работает за двоих, ежедневно перекачивается большое количество крови, нагрузка повышается в несколько раз. Все эти факторы вместе с гормональной перестройкой могут стать причиной развития иных патологий.
Интересно! Все женщины, вставшие на учет по беременности, направляются на ЭКГ. В качестве дополнения исследования проводят после появления боли в груди или иных симптомов.
Для того, чтобы жизнь женщины и ребенка не была подвержена опасности, проходить процедуру нужно обязательно, а также лечение, если оно необходимо.
Подготовка к снятию кардиограммы: о приеме пищи и напитков
Перед началом диагностики стоит обратить внимание на следующие пункты:
- необходимо преждевременно оповестить врача о принимаемых лекарственных препаратах. Компоненты некоторых медикаментов влияют на результаты исследований;
- перед совершением диагностики запрещено нанесение на поверхность кожи косметических или медикаментозных кремов из-за воздействия на проводимость;
- на приём лучше надевать одежду, которую несложно расстегнуть или снять;
- браслеты, подвески, цепи и другие украшения с шеи и рук снимаются заранее;
- питье холодной воды устраняется.
К ряду распространенных вопросов относится: «Можно ли кушать перед ЭКГ?».
Принимать еду разрешается за два часа до начала процедуры. Проведение диагностики натощак не разрешено, так как это отражается на итогах анализа.
Перед осуществлением ЭКГ необходимо исключить физические нагрузки.
Этапы проведения процедуры
ЭКГ или электрокардиография – это процедура, направленная на исследование сердечной мышцы, на ленте отображается 12 графиков. На основании них можно сделать вывод о работе органа.
Во время процедуры важно соблюдать спокойствие
Нужна ли подготовка?
Будущая мама не проходит специальную подготовку перед проведением исследования. Некоторые рекомендации, позволяющие улучшить проходимость импульсов, есть.
Отнести к ним можно:
- за час до проведения процедуры обеспечьте себе покой, избегайте физических нагрузок;
- в день снятия показаний запрещается употреблять кофе и иные энергетические напитки;
- за день до процедуры нельзя ходить в сауну или баню;
- смазывать область груди жирным кремом запрещается.
Выполняя рекомендации, указанные выше, можно получить достоверные результаты исследования.
Описание процесса
Пример одного из отклонения
Проводить процедуру могут медсестры, работающие в медицинском учреждении или профильные специалисты.
Порядок проведения выглядит следующим образом:
- женщина размешается на специальной кушетке;
- этиловым спиртом обезжиривается область груди и иные места крепления датчиков;
- для улучшения проводимости электрических импульсов наносится специальный гель;
- на кисти рук, к ногам и области груди присоединяются электроды, провода крепятся к датчику измерительного прибора;
- для отображения графика и его записи на ленте включается кардиограф;
- в завершении процедуры получается лента с графиком работы сердца.
Беспокоиться в момент проведения исследования нельзя, в противном случае исследования будут трактованы не верно. Все, что нужно сделать – расслабиться и спокойно дышать.
Используемый аппарат для проведения процедуры
Интересно! Усиливать работу сердца может процесс переваривания пищи, в связи с этим не рекомендуется кушать за два часа.
Отведения для ЭКГ
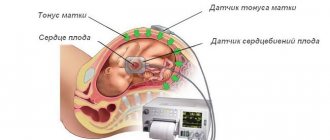
Способов, позволяющих записать ЭКГ, несколько: на грудной клетке и в области сердца. Для снятия показаний у плода специальные приборы крепятся в область живота беременной женщины.
Исходя из того, где располагается электрод, будет отображен график. Теперь, что касается отведения – это способ, регистрирующий показания разными электродами. Оно может быть усиленным и стандартным.
Что касается второго метода, то приборы подключаются попарно, а именно:
- Первая позиция. Происходит измерение потенциалов между правой рукой и левой.
- Вторая позиция. Происходит измерение разности между правой рукой и соответственно левой ногой.
- Третья позиция. Разность между левой рукой и правой ногой.
Фиксация датчиков на животе беременной женщины
При усиленном отведении электроды располагаются в определенных точках, а именно:
- Расположение электрода на правой руке. Левая рука и нога присоединяется к пассивному электроду.
- Активный располагается на левой руке, пассивный на противоположной руке и ноге.
- Отделение от левой ноги. Руки соединены вместе, активный электрод размещается на левой ноге.
Какой именно способ использовать решает врач.
Как делают ЭКГ беременным
Данный процесс для женщин в положении идентичен со обыкновенным приёмом электрокардиографии. Пациентке предлагается лечь на кушетку.
Доктор отводит время отдыха и расслабления — переживания перед предстоящим диагностированием сказываются на будущих результатах.
Перед фиксацией специальной аппаратуры на отдельные части тела кожный покров обезжиривается с помощью спирта или геля для проводимости импульса.
В области грудной клетки врач располагает четыре разноцветных электрода. На запястья и голени прикрепляются пластинки:
- на правую и левую руки поочередно устанавливают красные и желтые электроды в соответствии медицинским нормам;
- на нижние конечности размещаются электроды двух цветов: на левую — зеленый, на правую — черный. Черный электрод применяется для предотвращения удара током при внезапном выведении специальной аппаратуры из строя.
На бумажной пленке выводится изображения сердечных импульсов. При осуществлении процедуры необходимо сохранять спокойствие, приходить бодрым и отдохнувшим.
Время проведения: 10-15 минут.
Влияние ЭКГ на плод
Важным вопросом для будущей матери является: «можно ли делать ЭКГ при беременности?» и «какое влияние оказывается на малыша?».
Известно, что ЭКГ вредит ребенку и беременным категорически запрещается. Однако данное суждение опровергнуто медиками — кардиограмма признана безопасной, безболезненной процедурой и не способна пагубно сказываться на развивающийся эмбрион.
Импульсы негативно не отображаются на плаценте, органах и тканях, на молоке будущей матери.
Процедура не имеет противопоказаний.
Какие виды аритмии встречаются при беременности
Аритмия – это серьезная медицинская проблема. Нарушения сердечного ритма создают угрозу формированию плода и течению гестации. Возможно развитие осложнений:
- самопроизвольный выкидыш;
- гестоз;
- преждевременные роды;
- хроническая гипоксия и гипотрофия плода.
Практика показывает, что риск развития осложнений выше при предшествующей сердечно-сосудистой патологии.
Рассмотрим подробнее, какие формы аритмии выявляются при гестации. и как распознать их по характерным признакам.
Экстрасистолия
Экстрасистолическая аритмия – самый частый вид нарушений работы сердца у беременных. Возникает преимущественно в III триместре, нередко протекает бессимптомно. Сопровождается перебоями сердечной деятельности и иными неспецифическими признаками.
Кратковременная экстрасистолия неопасна для здоровья матери и плода. Возникающие гемодинамические нарушения не препятствуют течению беременности. При прогрессировании патологии развивается гипоксия плода. Риск осложнений выше при сопутствующих болезнях сердца.
Синусовая аритмия
При этом варианте нарушается нормальный ритм сердцебиений, становится хаотичным. Сначала он может учащаться, далее – замедляться с последующей нормализацией. Интервалы между отдельными сокращениями приобретают разную по времени протяженность.
Причина патологии – сбой в работе синусового узла. Именно через него проходит импульс с определенной периодичностью. Но если ритм нарушается, узел посылает сигналы через различные промежутки времени. Все отделы сердца сокращаются последовательно, но без четкого ритма. Так развивается синусовая аритмия.
В клинической кардиологии отдельно принято выделять дыхательную аритмию. Здесь нарушения связаны с движениями грудной клетки при вдохе и выдохе.
Синусовая аритмия во время беременности обычно неопасна для матери и плода. Такие приступы не влияют на общее состояние организма и имеют незначительную продолжительность. Но, если самочувствие женщины ухудшается, страдает плод, показана консультация кардиолога и подбор терапии. Прогрессирующая синусовая аритмия грозит при беременности развитием гипоксии плода, преждевременными родами.
Синдром Вольфа-Паркинсона-Уайта
Синдром WPW – это одна из форм наджелудочковой тахикардии. Наблюдения показывают, что такая форма аритмии у беременных встречается редко и обычно связана с предшествующей патологией сердца. Анатомический субстрат болезни – это формирование дополнительных предсердно-желудочковых проводящих путей («мостиков»). Биоэлектрический импульс из синусового узла распространяется аномально быстро и может двигаться по кругу.
Симптомы WPW неспецифичны. Патология выявляется на ЭКГ. Во время приступа ЧСС достигает 200 уд./мин. Возможна фибрилляция предсердий и остановка сердца.
Пароксизмальная тахикардия
Пароксизмальные состояния редко возникают во время беременности без предшествующего фона. Обычно они осложняют ишемию миокарда. По локализации могут быть предсердными и желудочковыми.
Приступ пароксизмальной тахикардии возникает внезапно. Учащается сердцебиение до 200 уд./мин. Могут быть жалобы на шум в ушах, головокружение. У беременных приступ часто протекает на фоне тошноты. Возможно обратимое нарушение речи.
Длительный приступ пароксизмальной тахикардии опасен для матери и плода. Не исключено прерывание беременности.
Заболевания, выявляемые в ходе диагностирования
Кардиограмма обнаруживает следующие болезни:
- аритмия;
- тахикардия;
- брадикария;
- блокада;
- гипертрофия;
- перикардит;
- миокардит.
Возможно фиксирование пониженного уровня калия и кальция в крови, причины симптомов затрудненного дыхания, головокружения, учащенного сердцебиения, патологии сердечных мышц.
Нормы и допустимые особенности кардиограммы
Расшифровка ЭКГ у беременных в гестационный период связана с физиологическими особенностями организма. Так, норма показаний частоты сокращений: 60-80 ударов/мин.
При вынашивании из-за повышения кругооборота крови и изменения гормонального фона количественный уровень ЧСС может увеличиваться, однако в идеале не должно превышать 80 сокращений.
Положение сердца выражается значениям по оси. Нормальный показатель: 30-70, но при вынашивании отметка от 70 до 90 допустима.
Вероятно изменение местоположения диафрагмы, перемещение происходит по сагиттальной оси. После рождения малыша прежние значения восстанавливаются.
При беременности допустимо наличие других экстразистол (сокращения сердечных мышц), так как изменения возникают в отдельных участках сердца.
Установление предсердного или желудочкового ритма обязано дополнительно исследоваться врачом.
Перед нахождением и фиксацией возможных патологий при негативном итоге кардиограммы диагностика производится несколько раз.
Врачом устанавливаются различия двух результатов, и при нахождении отклонений от нормы пациентке назначается УЗИ сердца для выявления анатомических нарушений.
В заключении указывается характер сердечного ритма, ЧСС и ЭОС (электрическая ось сердца) и описываются найденные в ходе исследования нарушения.
Диагноз устанавливается исходя из выведенных итогов кардиограммы, с учетом симптомов и характерных признаков конкретного заболевания, жалоб больной.
Расшифровывание полученных сведений о состоянии пациента занимает от 5 до 10 минут.
Причины возникновения
Беременность – это фактор риска сбоя сердечного ритма. Этому есть объяснения:
- Гормональные изменения. Естественный рост прогестерона и эстрогена оказывает проаритмическое действие на ткани миокарда.
- Увеличение объема циркулирующей крови на 20-30%. Это ведет к растяжению предсердий, и ритм нарушается.
- Физиологическое увеличение частоты сердечных сокращений. В среднем ЧСС растет на 15-20 ударов в минуту по сравнению с исходными данными. На фоне естественной тахикардии увеличивается объем сердечного выброса, и развивается аритмия.
Нарушения сердечного ритма выявляются у 10-12% всех беременных (по данным некоторых авторов – до 20%). Распространенность патологии среди будущих мам выше, чем у женщин вне периода гестации. Аритмия может быть впервые выявленной или сформировавшейся до зачатия. Нередко точную причину выяснить не удается.
Важно понимать: далеко не все нарушения сердечного ритма у беременных связаны с органическим поражением миокарда. На практике мы нередко видим, что сбой в работе сердца обусловлен различными состояниями, в том числе эндокринной патологией, болезнями нервной системы и др. В медицинской литературе указывается, что до 45% гестационных аритмий имеют функциональное происхождение и встречаются даже у здоровых женщин.
Выделяют такие причины аритмии:
- функциональные состояния: употребление некоторых продуктов (чай, кофе), курение, стресс, физические нагрузки;
- органическое поражение сердечной мышцы: ИБС, пороки сердца, миокардит, перикардит, новообразования;
- аутоиммунные заболевания;
- бронхиальная астма, бронхит;
- нарушение мозгового кровообращения;
- патология щитовидной железы, надпочечников;
- интоксикация алкоголем, наркотиками.
Аритмия у беременных женщин чаще развивается при вынашивании крупного плода, многоплодии и многоводии.
Недостатки и ограничения
Кардиограмма наряду с другими диагностическими методами имеет собственные недочеты. К примеру:
- некоторые заболевания способны отображаться нормальными значениями при выведении результата;
- данная методика относится к статическим и не отображает проблемы с сердцем, если симптомы отсутствуют;
- патологические изменения наблюдаются при конкретных болезнях. В таких случаях назначается дополнительное обследование для фиксации точного диагноза.
Перед посещением процедуры важно проконсультироваться с ведущим беременность гинекологом и специалистами узкого профиля.
На основании проведенного диагностирования и полученных анализов врач назначит грамотную схему лечения и составит план ведения родов.
Вредно ли ЭКГ для мамы и малыша
Беременным можно делать электрокардиограмму на любом сроке, так как никаких побочных эффектов процедура не вызывает. Отсутствую и противопоказания к исследованию.
Вызвать сложности в проведении кардиограммы могут следующие факторы:
- травма грудной клетки;
- чрезмерный лишний вес;
- наличие электрокардиостимулятора;
- наличие металлических имплантов в теле.
Существует несколько методов электрокардиограммы. Каждая методика имеет свои ограничения, поэтому перед процедурой специалист изучает карту беременной для определения возможных ограничений.