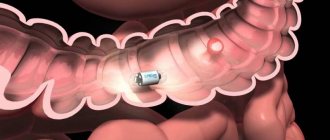
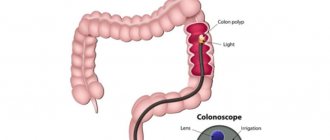
Колоноскопия — метод диагностики, который применяется для оценки состояния слизистой оболочки толстой кишки. Исследование проводится с помощью специального инструмента — колоноскопа. Он представляет собой тонкую гибкую трубку с видеокамерой на конце. Колоноскоп вводят в кишечник через анальное отверстие.
- Цели выполнения колоноскопии
- Подготовка к колоноскопии
- Диета перед колоноскопией
- Показания и противопоказания
- Диагностическая колоноскопия
- Лечебные манипуляции во время колоноскопии
- Колоноскопия в состоянии медикаментозного сна
- Методика проведения колоноскопии
- Запись процедуры на видео
- Восстановление после колоноскопии
- Возможные осложнения
- Альтернативы колоноскопии
- Результаты колоноскопии
Цели выполнения колоноскопии
С помощью колоноскопа врач может обнаружить язвы, полипы, очаги воспаления, опухоли, источники кишечных кровотечений. Кроме того, в ходе колоноскопии можно получить образцы тканей из кишечника для гистологического и цитологического исследования, а также удалить полипы или другие образования.
Первую колоноскопию рекомендуют выполнить в 50 лет. Далее рекомендации даются индивидуально, в зависимости от результатов исследования. К сожалению, большинство опухолей толстой кишки выявляются на поздних стадиях. Причина здесь только одна — запоздалая диагностика опухоли. Единственная возможность выявить опухоль на ранней стадии —регулярное обследование толстой кишки, позволяющее выявить предопухолевую патологию и удалить ее, либо провести другое необходимое лечение для того, чтобы она не переродилась в рак. Ключом к излечению от рака является его ранняя диагностика. Раннюю диагностику можно осуществить с помощью колоноскопии.
Диета перед колоноскопией
Важной составляющей подготовки к колоноскопии является правильная диета в предшествующие дни и в день исследования. В общих чертах рекомендации выглядят следующим образом:
- За несколько дней до процедуры нужно перейти на рацион с низким содержанием клетчатки, сократить употребление свежих овощей и фруктов, сухофруктов, орехов, цельнозерновых продуктов.
- За 1–3 дня до колоноскопии и в день процедуры нужно отказаться от твердой пищи. Разрешаются бульоны, прозрачные фруктовые соки (например, осветлённый сок из яблок, белого винограда), чай и кофе, желе. Накануне рекомендуется пить больше жидкости.
- За 2–4 часа до процедуры нельзя ничего есть и пить. Если с седацией -пациент должен быть натощак.
Параллельно с диетой, накануне во второй половине дня проводится подготовка кишечника к процедуре с помощью слабительных средств. Рекомендации по поводу видов препаратов и схем их приема могут различаться у разных врачей.
Подготовка к процедуре
Необходимо провести предварительную подготовку в виде диеты и очищения кишечника для того чтобы ничего не мешало хорошему обзору поверхности слизистой оболочки.
Именно корректная подготовка пациента к исследованию является залогом и гарантом достоверности результатов.
Диета
Перед исследованием необходимо перевести пациента на особое меню.
| Запрещенные продукты | Разрешенные продукты |
|
|
Накануне перед исследованием необходимо отказаться от ужина (последний прием пищи до 18-00), утром не следует завтракать.
Читайте подробнее: Питание до и после колоноскопии кишечника: основные принципы, продукты и меню на неделю
Препараты
Больному перед исследованием прописываются специальные лекарственные препараты, на фоне снижения перистальтики.
| Название торговой марки | Как приготовить | Как употреблять |
| Лавакол | Пакетик (14 грамм – 1 порция) растворить в 200 мл холодной кипяченой воды. | Необходимо выпить в общем количестве 3 литра раствора (15 пакетиков), по 200 мл порция в течение трех часов за 18-20 часов до диагностики. |
| Фортранс | Растворить 1 пакетик лекарства на 1 литр теплой воды. | 1 пакетик рассчитан на 20 кг веса человека. Необходимо выпить на ночь по стакану (250 мл) через каждые 15 минут необходимое количество препарата. |
| Флит Фософ-сода | Флакончик (45 мл – 1 порция) растворить на 120 мл холодной кипяченой воды. | За сутки до исследования первую порцию необходимо выпить после завтрака (за 24 часа до диагностики) а вторую – после ужина (за 12 часов до диагностики). Порции запивать двумя стаканами кипяченой холодной воды по 250 мл. |
| Эндофальк | 2 пакетика развести в полулитре кипяченой теплой воды, затем добавить еще пол-литра прохладной воды | Принять 3 литра средства (6 пакетиков) в течение пяти часов за 18-20 часов до исследования. |
Очищение кишечника
Если человек отказывается от приема препаратов, очищающих кишечник, или при условии наличия в анамнезе пациента сильных запоров, необходимо проклизмить больного. Клизма проводится следующим образом:
- В кружку Эсмарха (клизму) набрать 1,5 литра комнатной температуры (25-28˚С) воды.
- Спустить воду по трубке (выдавить воздух), что бы она стекла с наконечника, передавить трубку зажимом.
- Смазать наконечник вазелином.
- Пациента уложить на кушетку, предварительно застеленную клеёнкой, поверх которой желательно положить полотенце.
- Придать положение пациенту лежа на левом боку с подогнутой к животу левой ногой.
- Повесить кружку на уровне 1,5-2 метра над уровнем пациента.
- Развести рукой ягодицы больного.
- Ввести наконечник сначала по направлению к пупку на 2-3 см, затем перпендикулярно на 5-6 см (в общей сложности необходимо ввести наконечник на 7-8 см).
- Открыть вентиль на трубке, отходящей от кружки.
- Медленно влить содержимое кружки Эмарха в кишечник пациента, перекрыть трубку.
- Вытащить наконечник, сдавив ягодицы пациента.
- Попросить больного потерпеть 15-20 минут (он может встать, пройтись).
Обязательно почитайте:
Слепая кишка: расположение, строение и функции
Читайте подробнее:
- Очищение кишечника с помощью кружки Эсмарха
- Очищение кишечника с помощью спринцовки
После того как пациент опорожнит кишечник при необходимости можно повторить процедуру через час. Желательно перед исследованием провести процедуру два вечера подряд и на утро перед диагностикой.
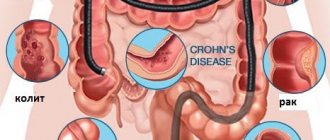
Показания и противопоказания
Показаниями к колоноскопии считаются:
- кровь и слизь в стуле;
- наличие родственников с онкологическими заболеваниями толстой кишки;
- предыдущие операции на толстой кишке;
- хронические боли в животе неясной этиологии;
- подозрения на онкологические заболевания, язвенный колит, болезнь Крона;
- повышенная температура в течение длительного периода времени, сопровождающаяся анемией и потерей веса.
Регулярное проведение колоноскопии также рекомендуется всем людям старше 50 лет для раннего выявления новообразований, полипов и других заболеваний толстой кишки.
Противопоказания к колоноскопии — активная стадия болезни Крона или язвенного колита.
Для чего применяется колоноскопия
Процедура позволяет диагностировать:
- болезнь Крона;
- воспалительный процесс;
- геморрой;
- кишечную непроходимость;
- полипоз;
- рак толстого кишечника;
- стеноз;
- туберкулез органа;
- язвенный колит и др.
Используются также фиброколоноскопия и видеоколоноскопия, которые являются модифицированными и более современными методами исследования по сравнению с обычной колоноскопией.
Процедура также может иметь хирургическую направленность и служить для иссечения полипа, прекращения кишечного кровотечения или для устранения причин непроходимости.
В целях дифференциальной диагностики достаточно часто применяется колоноскопия в гинекологии.
Диагностическая колоноскопия
Диагностическую колоноскопию проводят, чтобы выявить те или иные патологические образования в кишечнике. Существуют две специальных разновидности диагностической колоноскопии:
- Скрининговая колоноскопия рекомендуется всем людям старше 50 лет, даже если у них нет никаких симптомов. При некоторых заболеваниях кишечника начинать скрининг нужно в более молодом возрасте. Этот вид скрининга применяют для ранней диагностики полипов, способных переродиться в злокачественную опухоль, и рака кишечника.
- Контрольные колоноскопии периодически проводят у людей, имеющих в анамнезе полипы, рак толстой кишки, воспалительные заболевания кишечника.
Обнаружив в кишке патологическое новообразование, врач удаляет его с помощью специального инструмента, вставленного через колоноскоп, и отправляет в лабораторию для гистологического, цитологического исследования. Эта процедура называется биопсией.
В Европейской клинике действует акция «Гастро- и колоноскопия под внутривенной седацией». В стоимость комплексной услуги входят эндоскопические исследования желудка и толстой кишки, легкий наркоз (седация, «медикаментозный сон»), предварительный прием врача-специалиста (к.м.н. или д.м.н.), трехчасовое пребывание в комфортабельной палате. Подробнее о программе.
Лечебные манипуляции во время колоноскопии
Во время эндоскопического исследования толстой кишки врач может выполнить некоторые лечебные манипуляции:
- Удалить полип.
- Остановить кишечное кровотечение, например, с помощью электрокоагуляции или клипирования.
- Устранить стеноз (сужение просвета кишечника), вызванный злокачественной опухолью или другими причинами. В суженный участок вводят специальный баллон и раздувают его, чтобы расширить просвет, а затем устанавливают стент — трубочку с сетчатой стенкой из металла или пластика (эта процедура называется стентированием).
За время работы отделения эндоскопии в Европейской клинике было выполнено более ста эндоскопических стентирований толстой кишки под руководством врача-эндоскописта, доктора медицинских наук Михаила Сергеевича Бурдюкова. Эта малоинвазивная процедура помогает восстановить проходимость кишечника при неоперабельном раке.
Нередко колоноскопию изначально проводят как диагностическую процедуру и при обнаружении патологических изменений она переходит в лечебную.
Колоноскопия в состоянии медикаментозного сна
Колоноскопия, как правило, проходит безболезненно, но пациент может испытывать дискомфорт от ощущения вздутия живота (оно проходит сразу после процедуры) и продвижения зонда по петлям кишечника. В Европейской клинике возможно проведение процедуры в состоянии медикаментозного сна. В этом случае пациенту вводится специальное седативное средство, под действием которого он погружается в глубокий сон. Спустя приблизительно 40 минут действие препарата заканчивается, и уже через 5–10 минут после пробуждения пациент может ходить и разговаривать, а через час — отправиться домой.
Абсолютные противопоказания
Эти противопоказания предполагают полную невозможность проведения процедуры. Они связаны либо с общим тяжелым состоянием пациента, либо с заболеваниями органов брюшной полости.
Общие заболевания
Одним из них является острая сердечная недостаточность, как правило, вызванная инфарктом миокарда. Напряжение, которое испытывает пациент во время исследования, способно привести к дальнейшему ухудшению работы сердца.
По теме
- Прочие методы диагностики
В чем разница между гистологией и цитологией
- Ольга Владимировна Хазова
- 4 декабря 2020 г.
Резкое падение артериального давления, которое бывает связано с состоянием шока, также становится препятствием для проведения колоноскопии. В этом состоянии пациенту показаны реанимационные мероприятия, диагностические процедуры откладываются до восстановления относительно нормальных показателей жизнедеятельности.
Еще одним состоянием, при котором противопоказано эндоскопическое обследование кишечника, считается беременность, так как подобное вмешательство может привести к ее прерыванию.
Заболевания брюшной полости
Развитие у пациента перитонита – острого гнойного воспаления брюшной полости – делает эту диагностическую манипуляцию невозможной. Необходимо сначала устранить инфекционный процесс.
Тяжелые формы колитов, воспалительных процессов на слизистой толстого кишечника, после проведения колоноскопии могут осложниться кровотечением.
Нельзя проводить исследование кишечника и в случае уже подтвержденного проникающего повреждения стенки этого органа. Первоочередной задачей становится нормализация состояния пациента.
Методика проведения колоноскопии
Диагностическая колоноскопия в среднем продолжается 30 минут. Если требуются лечебные манипуляции, время процедуры увеличивается.
Чтобы пациент перенес процедуру без боли и дискомфорта, в Европейской клинике применяется седация — пациента погружают в состояние «медикаментозного сна».
Пациент должен быть полностью раздет ниже пояса. Его укладывают на левый бок, при этом ноги согнуты, колени приведены к животу. Врач смазывает колоноскоп вазелином, аккуратно вводит его через задний проход и медленно продвигает, осматривая слизистую оболочку кишки. При этом кишечник раздувают газом, чтобы обеспечить лучший обзор. В Европейской клинике применяется углекислый газ, потому что он действует как спазмолитик, быстрее, чем кислород и азот, всасывается через стенки кишки и выводится из организма.
Изображение с камеры колоноскопа транслируется на экран аппарата. Видео с ходом исследования записывают и сохраняют на компьютере.
После того, как кишечник осмотрен, врач аккуратно извлекает колоноскоп. Исследование завершено.
Как делают колоноскопию кишечника
Колоноскопия – это диагностическая манипуляция, которая не относится к разряду сложных процедур, но является малоприятной. В стандартных ситуациях ее проводят доктор и медсестра.
Колоноскопия проводится в специально подготовленном кабинете. Пациенту необходимо снять всю одежду ниже пояса и улечься на левый бок на медицинскую кушетку. Ноги нужно согнуть в коленях, и прижать к животу.
Способы обезболивания
Применение обезболивания во время процедуры зависит от показаний. Врач может назначить местное обезболивание, общий наркоз или же применит седацию.
Как правило, используется местная анестезия. Для нее применяются медикаменты на основе лидокаина в виде геля или мази. Препаратом смазывают наконечник колоноскопа, а также слизистые тонкого кишечника. С помощью анестезии достигается местное обезболивание, оставляя сознание пациента не замутненным. Местную анестезию можно применить путем внутривенного введения анестезирующего раствора.
Общий наркоз позволяет погрузить больного в глубокий сон с полным отключением сознания. Даже с учетом того, что современная медицина имеет высокий уровень развития, общая анестезия имеет ряд противопоказаний и несет некоторые риски. К тому же, после наркоза человеку необходимо определенное время для восстановления.
Применяют общий наркоз для проведения колоноскопии у детей в возрасте до 12 лет, людей, страдающих психическими расстройствами, а также при низком пороге болевой чувствительности.
Седация применяется редко. С помощью таких препаратов, как мидазолам и пропофол, пациент вводится в состояние легкого сна и не ощущает боли. Сознание не выключается.
Ход исследования
Как только анестезия подействует, врач вводит зонд в анальное отверстие, чтобы изучить состояние стенок толстого кишечника. Направляя колоноскоп вперед, доктор контролирует его движение с помощью пальпации поверхности живота. Чтобы обследование было достоверным и объективным, в кишечник подается струя воздуха.
Попавший воздух вызывает дискомфорт и вздутие живота у пациента. Неудобство дополняется тем, что во время исследования нельзя двигаться. Поэтому многие пациенты выбирают общую анестезию или седацию на время проведения колоноскопии.
Исследование обычно длится от 15 до 30 мин. Движение колоноскопа по толстой кишке фиксируется на встроенную видеокамеру. Если есть необходимость, происходит забор материала на биопсию. По завершении процедуры через отводную трубку зонда удаляют газ и колоноскоп бережно извлекают из заднего прохода.
Если применялось местное обезболивание, то пациенту разрешают пойти домой. Если же использовался общий наркоз, то за человеком наблюдают некоторое время, до полного восстановления сознания.
Возвращаться к обычному питанию разрешено сразу по завершению процедуры. Если осталось чувство вздутия, то рекомендуется принять активированный уголь и сделать массаж живота.
Восстановление после колоноскопии
Госпитализация необязательна, колоноскопию можно выполнять в амбулаторных условиях. Пациент может уехать из клиники, как только отойдет после наркоза. Но самостоятельно садиться за руль в этот день не разрешается. Нужно взять в клинику кого-нибудь из родственников, чтобы вас проводили домой.
Замечания и рекомендации по поводу восстановительного периода после колоноскопии:
- Когда действие седации ослабнет, может появиться ощущение спазмов, наполненности кишечника. Вскоре оно пройдет. Для того, чтобы газ быстрее покинул кишечник, рекомендуется походить.
- В течение 24 часов после процедуры нужно избегать приема алкоголя, вождения автотранспорта и работы, во время которой требуется концентрация внимания.
- Если врач не дал иных рекомендаций, сразу после завершения действия седации можно начинать питаться, как обычно. Специальную диету назначают после удаления полипов и других хирургических манипуляций.
- В течение одного дня после исследования рекомендуется отдохнуть, потом можно заниматься всеми привычными делами без ограничений, выйти на работу.
- Если во время колоноскопии была проведена биопсия, в течение 1–2 дней после нее можно заметить небольшие примеси крови в стуле.
- Если вам нужно постоянно принимать препараты для профилактики тромбов или другие лекарственные средства, спросите врача, через какое время после колоноскопии можно возобновить их прием.
- Так как ваш кишечник был очищен перед колоноскопией, очередная дефекация может произойти через несколько дней. Это зависит от рациона питания. Если стула после процедуры нет очень долго, обратитесь к врачу.
Нужно немедленно обратиться за медицинской помощью, если появились такие симптомы, как высокая температура, кровотечение из заднего прохода, боли в животе.
Возможные осложнения
Колоноскопия — безопасное исследование. Риск осложнений при проведении диагностического осмотра толстой кишки минимальный. Риски при проведении оперативной эндоскопии толстой кишки составляют менее одного процента, что с уверенностью позволяет говорить о ее безопасности. Осложнения во время эндоскопического исследования толстой кишки встречаются очень редко, включая такие, как:
- Аллергические реакции на лекарственные препараты для седации.
- Кровотечение после биопсии, удаления полипа.
- Перфорация (разрыв стенки) кишечника.
Альтернативы колоноскопии
Помимо колоноскопии, для ранней диагностики злокачественных опухолей толстой кишки также могут использоваться другие исследования:
- Анализ кала на скрытую кровь (ежегодно). Точность исследования составляет 62–79%. Из 10 людей, страдающих раком толстой кишки, положительный результат анализа будет только у 6–8. Возможны ложноположительные результаты, если пациент недавно ел красное мясо, пищу, богатую витамином C, принимает препараты из группы нестероидных противовоспалительных средств. Если анализ показал положительный результат, требуется колоноскопия для уточнения диагноза.
- Гибкая сигмоидоскопия (раз в 5 лет) — эндоскопическое исследование прямой кишки и нижней трети толстой кишки. Проводится так же, как колоноскопия, но во время нее осматривают меньшую часть кишечника. Помогает выявить 70–80% полипов и злокачественных опухолей в прямой кишке и нижней части толстой кишки.
- Анализ фекальной ДНК в сочетании с анализом стула на скрытую кровь (раз в 3 года). Может выявить до 92% злокачественных опухолей и до 42% предраковых состояний.
- Виртуальная колоноскопия (КТ-колонография) (раз в 5 лет) — мультиспиральная компьютерная томография (МСКТ), во время которой толстую кишку заполняют воздухом. Частота выявления с помощью этого исследования опухолей размерами более 1 см — 94%, полипов размерами 6–9 мм — 65%. Полипы менее 6 мм не обнаруживаются. Если во время КТ-колонографии обнаружен полип, чтобы его удалить, всё равно придется проводить колоноскопию.
Таким образом, именно колоноскопия является самым точным и информативным методом скрининга рака толстой кишки, при этом она дает возможность сразу же провести биопсию инекоторые лечебные манипуляции.
О болезненности процедуры и показаниях к наркозу
Процедура зачастую болезненна и вызывает значительный дискомфорт. Пациенты часто отказываются от исследования, накануне диагностики у некоторых регистрируются приступы панической атаки, повышение артериального давления, тахикардия и так далее. Это свидетельствует о повышенной эмоциональности.
В некоторых случаях прибегают к общему наркозу. Он показан в следующих случаях:
- детский возраст до 12 лет;
- пациенты с некоторыми психиатрическими диагнозами, которые могут навредить себе или персоналу во время обследования;
- высокий порог болевой чувствительности больного;
- спаечная болезнь кишечника и наличие стриктур (сужений) кишечника (по результатам ирригографии) – общий наркоз позволяет максимально расслабить стенки кишечника и мышц брюшного пресса, тем самым облегчив продвижение фиброскопа.
В некоторых случаях достаточно за 30-40 минут перед исследованием провести премедикацию. В качестве основных лекарственных средств используются седативные препараты: пропафол, мидазолам и так далее. Сознание сохраняется, но человек вводится в подобие сна, при этом болевые ощущения снижаются, эмоциональная лабильность ликвидируется.
Обязательно почитайте:
Расположение и функции аппендикса