Екатерина Смольникова
Практикующий врач-эндокринолог (Стаж 10 лет). Имеет большой опыт работы в частных и государственных клиниках России.
Задать вопрос
Последнее обновление — 5 февраля 2020 в 18:04
Когда у ребенка изменяются показатели крови, это должно насторожить родителей. Обращение к врачу в этом случае обязательно, так как специалист может не только определить причины понижения нейтрофилов, но и назначить адекватное ситуации лечение. Надо понимать, что низкий уровень нейтрофилов в крови у ребенка свидетельствует об очень низком иммунитете, поэтому действовать нужно безотлагательно.
Что такое нейтрофилы?
В составе крови имеется определенный набор клеток, и каждый их вид выполняет свою собственную функцию. К примеру, эритроциты поставляют кислород, тромбоциты препятствуют кровотечениям, лимфоциты и лейкоциты защищают организм от инфекционных возбудителей. Нейтрофилы — это одна из разновидностей лейкоцитов. Они призваны противостоять проникновению грибковой и бактериальной флоры.
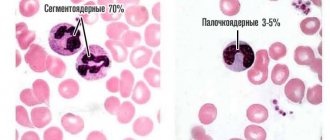
Нейтрофилы бывают двух видов:
- Палочкоядерные — это незрелые молодые клетки, которые с течением времени дозревают и приобретают ядро.
- Сегментоядерные — это «воины» иммунной системы, которые уничтожают вредоносные микроорганизмы.
Если в организме ребенка происходит острый инфекционный процесс, сегментоядерные нейтрофилы всегда повышаются.
Что называют неясным словом – нейтрофилы?
Нейтрофилы – это те клетки, которые принадлежат к лейкоцитам, являются самой большой группой. Нейтрофилы – важная часть, так как они убивают вредное в нашем организме: бактерии, как в крови, так и в тканях.
Чтобы было понятно каждому родителю, у которого нет медицинского образования, можно сказать обыденным языком так:
- Нейтрофилы – полезные клетки-спасатели. Когда они встречают в нашем теле болезнетворную бактерию, то «съедают» ее, затем разбирают на части и уничтожают внутри себя, а после нейтрофилы погибают сами;
- Нейтрофилы существуют в 6 состояниях, 2 из которых считаются нормой, а другие 2 – показатель того, что у ребенка протекает какое-то заболевание.
В нашем теле присутствует сразу все нейтрофилы, то есть во всех своих 6 состояниях. Но врачи исследуют только 4 из них, а также соотношение между данными нейтрофилами.
В общем анализе можно изучить эти 4 группы, они обозначены как «сдвиг лейкоцитарной формулы».
Для выяснения понижены ли нейтрофилы у ребенка, рассматривают следующие группы данных клеток:
- Миелоциты;
- Метамиелоциты;
- Палочкоядерные;
- Сегментоядерные нейтрофилы.
Последние 2 группы самые первые вступают в «войну» с опасными бактериями и, как правило, их средств хватает для того, чтобы подавить болезнь. Но если заболевание оказывается не таким простым, то в поддержку могут вступить и другие нейтрофилы, даже те, которые еще проходят свое созревание и у здоровых детей отсутствуют (миелоциты и метамиелоциты).
Норма нейтрофилов у детей
Количество нейтрофилов в крови человека зависит от его возраста.
- до 1 года — 16-45%;
- 1-2 года — 28-48%;
- 2-4 года — 32-55%;
- 4-6 лет — 32-58%;
- 6-8 лет — 38-60%;
- 8-10 лет — 41-60%;
- 10-16 лет — 43-60%;
- старше 16 лет — 47-72%.
Вопрос эксперту
На что обязательно стоит обращать внимание на процентное соотношение сегментоядерных и палочкоядерных нейтрофилов?
Если количество нейтрофилов ниже границы нормы, это состояние называют нейтропенией, а если выше — нейтроцитозом.
За что отвечают нейтрофилы
Это один из подвидов лейкоцитов (кровяных защитных клеток). Отвечают за защиту иммунной системы и всего организма от патогенной микрофлоры, провоцирующей ряд заболеваний.
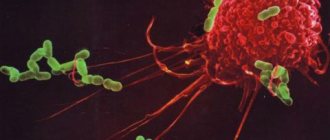
Эти клетки первыми встречаются с бактериями, вирусами и другими патогенами, попадающими в организм, а затем поглощают их. Функции нейтрофилов разделены в зависимости от их вида:
- Палочкоядерные нейтрофилы, или незрелые, — способствуют быстрому заживлению повреждений, ран, ссадин.
- Сегментоядерные нейтрофилы — поглощение патогенной микрофлоры, вирусов.
Когда в организме начинает развиваться воспалительный процесс, количество защитных клеток резко возрастает (нейтрофилия), и это является нормальным физиологическим явлением, помогающим иммунной системе.
Но так происходит не всегда, может наблюдаться и снижение нейтрофилов. Если нейтрофилы в анализе крови понижены, это признак того, что иммунитет находится в угнетенном состоянии, а значит, при попадании инфекции организм не сможет сам с ней справиться.
Пониженные нейтрофилы в крови у ребенка
Нейтропения сопровождается тяжелым течение заболеваний, спровоцированных инфекционным или грибковым поражение. Иммунная система не будет правильно реагировать на возбудителей, и поэтому ребенок становится более подвержен бактериальным инфекциям, чаще всего у него наблюдаются стоматиты и гингивиты. Кроме того, возможны задержки психофизического развития.
Статья в тему:
Что такое АЧТВ анализ крови? Какие должны быть показатели?
Нейтропения может протекать в легкой, средней и тяжелой форме. Патология различается на врожденную и приобретенную.
Врожденная патология может выражаться в следующих видах:
- Синдром «ленивых лейкоцитов» — ребенок с самого раннего возраста систематически сталкивается с воспалительными патологиями.
- Циклическая нейтропения — характер течения патологии повторяющийся, и в большинстве случаев сочетается с агранулоцитозом — очень существенное снижение или полное отсутствие нейтрофильных гранулоцитов.
- Синдром Костмана — в плазме крови нет зрелых форм нейтрофилов, признаки патологии проявляются сразу после появления малыша на свет.
- Семейная доброкачественная нейтропения. В этом случае клиническая картина патологии отсутствует, и какой-то специфической терапии не требуется.
В первый год жизни у ребенка чаще всего диагностируется хроническая форма доброкачественной нейтропении — количественный состав клеток изменяется в разные периоды времени. Концентрация нейтрофилов может колебаться от низких до нормы. В большинстве случаев к 3 годам это нарушение устраняется самостоятельно. Что касается приобретенной формы патологии, она связана с воздействием биологических, физических и химических факторов.
Сегментоядерные нейтрофилы понижены, а лимфоциты повышены
Если сегментоядерные нейтрофилы понижены, а лимфоциты повышены, причинами такого состояния могут быть:
- вирусные заболевания;
- ВИЧ;
- туберкулез;
- проблемы со щитовидной железой;
- лимфолейкоз;
- лимфосаркома.
Таким образом, можно сделать вывод: если повышены лимфоциты и понижены нейтрофилы, то в организме присутствует очаг инфекции, скорее всего вирусной. Однако результаты анализа крови нужно сопоставлять с клинической картиной.
Если какие-либо признаки заболеваний отсутствуют, возможно, речь идет о носительстве вируса. При понижении уровня гранулоцитов с одновременным повышением лимфоцитов требуется полное обследование, поскольку не исключены такие опасные патологии, как гепатиты, ВИЧ.
Симптомы
Клиническая картина сниженных нейтрофилов в крови ребенка безусловно зависит от заболевания, которое спровоцировало этот процесс, чаще всего можно заметить:
- кожную сыпь;
- учащение вирусных инфекций;
- повышенную или субфебрильную температуру;
- головные боли;
- учащение сердечного ритма;
- грибковые патологии;
- часто повторяющиеся ОРВИ.
Если нейтропения протекает в тяжелой форме, у ребенка может иметь место жар, интоксикации, деструктивная пневмония.
Важно! Если у ребенка часто возникает синусит, стоматит, наблюдается увеличение лимфатических узлов, игнорировать это нельзя. Считается, что это первые признаки, которые указывают на развитие нейтропении.
Когда нейтрофилы повышены
Если анализ крови ребенка показывает высокие нейтрофилы, это состояние называется нейтрофилией и может быть следствием множества факторов. Например, если повышение незначительное, есть вероятность, что это реакция организма на активность малыша – он бегал или весело играл перед забором крови. Когда нейтрофилы повышены в разы, врач порекомендует пройти обследование. Заболевания и другие факторы, которые могут вызывать повышение нейтрофилов:
- лейкоз;
- вакцинация;
- перитонит;
- пневмония, отит, сепсис, бронхит, тонзиллит;
- ожоги третьей и четвертой степеней;
- абсцессы;
- гемолитическая анемия;
- сахарный диабет;
- трофические язвы.
В случае отклонения показателей крови от нормы врач назначает обследование ребенка для выявления причин снижения нейтрофилов
Также нейтрофилы могут быть повышены на фоне сильного кашля, который возник во время ОРВИ. Это может указывать на присоединение бактериальной инфекции, которую следует лечить антибиотиками.
Специалисты утверждают, что степень увеличения числа этих клеток зависит от силы воспалительного процесса. В связи с этим, при значительном повышении уровня нейтрофилов, следует постараться пройти все назначенные врачом обследования, чтобы он смог как можно быстрее поставить диагноз. Как правило, лечение стоит начинать незамедлительно.
Иногда исследования крови показывают сдвиг лейкоцитарной формулы – когда общий уровень лейкоцитов нормальный, а количество сегментоядерных клеток значительно выше нормы. Такая картина наблюдается при некоторых заболеваниях:
- инфекционных болезнях, протекающих бессимптомно;
- воспалительных процессах в острой форме;
- разного вида опухолях.
Как видите, при любых отклонениях показателей анализа крови стоит немедленно обследовать ребенка. Чем раньше будет поставлен диагноз и начата терапия, тем легче вылечить недуг.
Причины
Снижение концентрации нейтрофилов в крови ребенка может иметь разные причины — это вирусные и грибковые заболевания, нарушения в работе костного мозга, проблемы с щитовидной железой. Также гибель нейтрофилов может быть спровоцирована длительным приемом антибактериальных средств, препаратов для обезболивания и так далее. Как уже было сказано, нейтропения хоть и в редких случаях, но все же может быть и врожденной — костный мозг не вырабатывает достаточное количество этих кровяных клеток. Также численность нейтрофилов снижается при анемии, химическом отравлении, анафилактическом шоке, острой форме лейкоза.
Статья в тему:
Что показывает уровень креатинина в крови у женщин? Какие должны быть нормальные значения?
Важно! Иногда понижение в анализах нейтрофилов может быть связано с неправильной сдачей крови. Искажение результата может быть при сильном перевозбуждении малыша или если он накануне плотно поел.
Причины повышения
Рост количества сегментоядерных нейтрофилов, как правило, наблюдается в следующих случаях:
Инфекционно-воспалительные процессы
Классика жанра. Сюда стоит отнести все возможные расстройства, которые касаются проникновения в организм инородных агентов. Бактерий, вирусов или грибков.
Интенсивность повышения клеточных структур, скорость и конечный объем лейкоцитов зависят от конкретного расстройства. Чем сильнее заболевание, чем больше аномальных агентов и продуктов их жизнедеятельности, тем выше уровень нейтрофилов.
Симптоматика зависит от патологического процесса. В общем случае, всегда присутствуют такие отклонения от нормы:
- Повышение температуры. До каких пределов — нужно смотреть по ситуации.
- Слабость.
- Сонливость.
- Ощущение выраженной усталости.
- Проявления интоксикации организма: тошнота, головная боль. Плюс-минус. Все определяется диагнозом.
- Есть и очаговые признаки патологического процесса. Если это тонзиллит — боли в горле. Пневмонии, бронхиты — одышка, дискомфорт в груди и так далее.
Лечение специфическое, проходит под наблюдением терапевта и профильного специалиста (зависит от болезни).
Назначаются антибиотики, противовирусные, иммуномодуляторы, противовоспалительные средства, жаропонижающие, чтобы сбить температуру.
Далее курс лечения корректируют, исходя из динамики состояния пациента. Это касается и дозировок, и самих наименований препаратов.
Аутоиммунные воспаления
Встречаются не менее часто, но кардинально отличаются от инфекций. В этом случае патогенных структур нет и в помине. Организм начинает реагировать на собственные ткани, клетки неадекватно и атакует их.
В этом процессе участвуют и сегментоядерные нейтрофилы, также базофилы, эозинофилы. Все форменные клетки иммунной системы.
Наиболее часто встречаются такие диагнозы:
- Ревматоидный артрит.
- Поражение миокарда.
- Подагра.
- Красная волчанка.
- Тиреоидит.
И много чего еще. Сюда же можно отнести и аллергические реакции, о них речь пойдет ниже.
Лечением занимаются ревматологи, иммунологи. Назначают глюкокортикоидные средства. В качестве начальной точки используют Преднизолон.
Далее силу препарата варьируют, исходя из сути патологического процесса, его тяжести.
В самых крайних случаях, если состояние резистентно и не реагирует на терапию, применяют иммуносупрессоры. Они угнетают выработку клеток защитных сил и тем самым устраняют негативное воздействие.
Сепсис
Встречается на фоне длительно текущей инфекции, либо открытой травмы. Второе, не совсем точное название этого патологического состояния — заражение крови.
На самом деле, речь идет о генерализованном воспалительном процессе. Он охватывает все тело целиком, страдают системы, органы. Если ничего не предпринять, велика вероятность быстрого летального исхода.
Сегментоядерные нейтрофилы повышены, чтобы устранить бактерии, вирусы, грибки, продукты их жизнедеятельности, замедлить воспалительный процесс и хоть как-то достичь состояния равновесия. Потому рост существенный, хорошо заметный и стремительный.
Внимание:
Сочетание скорости и высоких показателей часто говорит или о сепсисе или о гангрене.
Лечением занимаются инфекционисты. На первое время пациента приходится помещать в реанимацию, чтобы оказать пострадавшему тщательную медицинскую помощь и обеспечить присмотр: состояние может ухудшиться в любую минуту.
Назначают ударные дозы антибиотиков, также препараты группы противовоспалительных, медикаментов от вирусов, грибков.
Даже этих мер порой недостаточно. Прибегают к аппаратному очищению крови методами плазмафереза. Но это скорее вспомогательная мера.
Вводят регидратационные растворы, назначают инфузионную терапию, чтобы быстрее вывести продукты жизнедеятельности аномальных агентов, токсины из структур организма.
Прогнозы туманны даже при качественном лечении. Все зависит от момента начала коррекции.
Злокачественная онкология
Нередко причина повышения сегментоядерных нейтрофилов заключается в отравлении организма продуктами распада опухоли: форменные клетки, лейкоциты выступают своего рода мусорщиками, которые утилизируют отработанные вещества, частицы. К таковым относятся и погибшие злокачественные клетки.
Ожидать разрушения опухоли можно начиная со второй-третьей стадии патологического процесса. Поскольку цитологических структур становится так много, что на всех «еды» уже не хватает. Часть клеток гибнет от «обжорства», другая — от дефицита питания. Суть в одном — распад тканей и отравление всего организма.
Кстати говоря, отсюда регулярное или даже постоянное повышение температуры тела, слабость, сонливость, симптомы общей интоксикации, резкое похудение и прочие «прелести» этого состояния.
Что же касается нейтрофилов, их концентрация растет параллельно увеличению опухоли. Чем дальше он зайдет, тем хуже станет пациенту.
Термические травмы
Повышение сегментоядерных нейтрофилов в крови встречается при массивных ожогах, поскольку в русло выходят продукты разрушения белка, которые располагался в толще дермы. «Мусор» нужно убирать. На эту работу как раз и выходят гранулоциты.
Чем больше площадь поражения, тем хуже обстоит дело в целом. Но проблема не в этом. Если ничего не предпринять, очень вероятны летальные осложнения для пациента.
При ожогах более 20% тела, есть огромная вероятность следующих проблем:
- Почечной недостаточности от обилия белка.
- Остановки сердца из-за перегрузок.
- Инфаркта.
- Комы.
Чтобы этого не произошло, пациента помещают в ожоговое отделение или реанимацию. Зависит от состояния. Но гарантий выживания не дает никто.
Аллергические реакции
Сегментоядерные нейтрофилы повышаются из-за аутоиммунного ответа, ложной атаки собственных защитных клеток на ткани организма. Объективных причин этому нет.
Как правило, аллергия развивается на пищевые красители, естественные пигменты природного происхождения, частички пыли и прочие безобидные вещества.
Обычно подобное — результат гиперсенсибилизации организма. Повышения чувствительности до предела после перенесенной инфекции.
Аллергии могут проявляться по-разному. В одних случаях — это банальная кожная сыпь, крапивница. В других — анафилактиеский шок, отек Квинке. То есть очень опасные, потенциально смертельные нарушения.
Лечением пациентов занимаются врачи-иммунологи. Задача в том, чтобы восстановить нормальную чувствительность организма, снизить степень сенсибилизации.
Назначаются кортикостероиды вроде Приднизолона. Как и в прочих случаях, могут потребоваться иммуносупрессоры. К счастью, это относительно редкий вариант.
Внимание:
Полностью вылечить аллергию невозможно. Остается купировать обострения и не допускать рецидивов патологического процесса.
Паразитарные инвазии
Проще говоря, глисты. Не обязательно в классическом понимании. Те, которые располагаются в кишечнике. Есть разные черви.
- Одни предпочитают печеночные протоки (лямблии, сосальщики).
- Другие, вроде эхинококков, и вовсе селятся в легких, головном мозге, также в структурах пищеварительного тракта.
- Описторхисы, водящиеся в речной рыбе, могут потенциально заполонить любой орган, который достаточно снабжается кровью. Даже человеческий глаз. Вариантов много.
Как бы то ни было, паразиты выделяют в кровоток продукты жизнедеятельности. Это своего рода сигнал для организма начинать иммунную реакцию.
Нейтрофилы атакуют незваных гостей и уничтожают их наравне с эозинофилами, которые более приспособлены для целей борьбы с гельминтами.
Чем больше глистов, чем они активнее, тем интенсивнее и сам иммунный ответ. Нужно проверяться по части паразитарной инвазии едва ли не в первую очередь.
Лечением патологического процесса занимаются специалисты по паразитологии. Назначаются специальные препараты. Точное название подберет врач, их много и они, как правило, специфичны. То есть действуют на паразитов определенного типа и происхождения.
Настоятельно рекомендуется проходить лечение в стационаре. Поскольку при распаде глисты отравляют организм и могут спровоцировать осложнения.
Инфаркт миокарда
Как ни странно, и острое нарушение кровообращения в миокарде способно стать виновником роста сегментоядерных нейтрофилов.
Если разобраться подробнее, нет ничего необычного. Дело в том, что при этом неотложном состоянии, клетки миокарда разрушаются. Выходит накопленное вещество, известное как миоглобин. Это белок.
Как и все химические компоненты такого типа, он обладает повышенным аллергенным потенциалом. Тело реагирует на соединение как на потенциально опасное, вырабатывает больше форменных клеток.
К тому же, нужно очистить организм от продуктов распада. Эти две цели и провоцируют завышение содержания сегментоядерных нейтрофилов в крови.
Специально ничего делать не нужно. Высокие показатели форменных элементов, белых кровяных телец сойдут на нет сами, как только острое состояние минует.
Важно сконцентрировать внимание на инфаркте миокарда. Провести курс поддерживающей терапии, назначить реабилитационные мероприятия. С проблемой разбирается врач-кардиолог.
Все симптомы предынфарктного состояния подробно описаны здесь.
Тяжелые формы почечной недостаточности
В норме, именно выделительная система устраняет продукты жизнедеятельности, клеточный мусор, отработанные белки.
Если же фильтрующий парный орган не справляется, эти яды всасываются обратно в кровь и отравляют все системы. Рост концентрации нейтрофилов обусловлен рефлекторной попыткой устранить ядовитые компоненты.
Наиболее частые причины почечной недостаточности, это длительно текущие инфекционно-воспалительные и аутоиммунные процессы. Также можно назвать расстройства паразитарного типа, онкологии, анатомические изменения (опущение почки, сморщивание и прочие).
Лечением занимаются специалисты по нефрологии (не неврологии). Назначаются препараты группы мочегонных, которые стимулируют естественную работу парного органа.
Если состояние запущенное, применять их нельзя. Врачи прибегают к аппаратным методам очистки крови, гемодиализу.
Единственный радикальный и эффективный путь восстановления — это пересадка почки. Найти подходящего донора — вопрос не из легких. Потому пациенты ждут годами.
Многие не успевают с операцией, погибают раньше, чем наступит нужный момент.
Некоторые формы отравлений
Интоксикации тяжелыми металлами. Например, свинцом, ртутью. Сюда же можно отнести патологические процессы, спровоцированные летучими соединениями. Например, сернистыми испарениями или прочими агентами.
Чаще всего с подобными проблемами встречаются работники вредных химических предприятий, лица, проживающие на неблагоприятных с экологической точки зрения территориях.
Лечение специфическое. Им занимаются токсикологи или терапевты, если профильных докторов поблизости нет. Назначается курс детоксикации. Когда это возможно — специфические антидоты.
Коррекция проходит в стенах стационара, чтобы обеспечить пациенту достаточный присмотр.
Кстати говоря, к отравлениям могут привести и некоторые препараты. Например, кортикостероиды. Вероятность нужно оценивать по аннотации. Информации из инструкции по применению.
Перенесенные травмы
После любого повреждения, хоть ушиба, хоть перелома, начинается воспалительный процесс.
Так организм с одной стороны, устраняет возможную инфекцию, вторичное септическое явление. А с другой — повышает местные регенеративные способности тканей, способствует восстановлению анатомической целостности.
В этом процессе участвуют, в том числе, и гранулоциты. В частности — нейтрофилы. Степень роста зависит от сути патологического состояния.
Ушиб практически не спровоцирует изменений. Чего нельзя сказать об открытой ране, обширном повреждении тканей.
Лечение проходит под контролем травматолога, хирурга. Необходимы специфические меры: оперативные или консервативные. Вопрос остается на усмотрение докторов.
Это основные, но далеко не все возможные провоцирующие факторы.
Инфекции, снижающие нейтрофилы
Инфекционные заболевания, которые могут снизить численность нейтрофилов в крови, следующие:
- ветряная оспа;
- грибковое поражение;
- вирусный гепатит;
- краснуха;
- грипп и парагрипп;
- ОРЗ;
- корь;
- тиф и паратиф;
- вирус герпеса;
- туберкулез;
- эндокардит;
- вирус Эпштейна-Барра;
- менингит, сепсис;
- туляремия.
Все эти патологии негативно влияют на работу костного мозга, следовательно, образование нейтрофилов нарушается, а разрушение их структуры ускоряется.
Что делать при высоком содержании нейтрофилов в крови?
Вначале обратиться к лечащему врачу для проведения дополнительных обследований. Повышение данного показателя выше нормы указывает на огромное число заболеваний.
- Высыпаться и отводить сну до 8 часов в сутки.
- Не злоупотребляйте психотропными веществами и лекарственными средствами.
- Не переедать и разбавить рацион продуктами, богатыми витаминами.
- Употребляйте в пищу больше продуктов, содержащих ненасыщенные жирные кислоты: рыбий жир, треска, лосось, оливковое масло.
- Не перенапрягайтесь физически или психоэмоционально. Стресс оказывает влияние на уровень нейтрофилов в крови и может усугубить течение основного расстройства.
- Выработайте динамический стереотип: спите, питайтесь, занимайтесь физическими нагрузками в четко отведенное время суток. Это позволит научить организм готовиться к различным задачам и снизит уровень психологического стресса.
- Регулярно посещайте лечащего врача для диагностики или лечения возникшего заболевания.
Совет! Здоровый образ жизни поможет нормализовать уровень нейтрофилов, однако не устранит основное заболевание. При серьезных патологиях необходимо придерживаться рекомендаций врача. Нередко нейтрофилез проходит самостоятельно и возникает спонтанная длительная ремиссия.
Если в крови нейтрофилы сегментоядерные понижены — это всегда симптом развития в человеческом организме какого-либо серьезного заболевания.
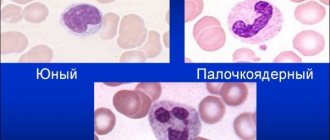
Нейтрофилом называется разновидность лейкоцитов зернистых, форменный кровяной элемент. Он, в отличие от эритроцита и тромбоцита, не являющихся клетками, — истинная высоко специализированная Ядро нейтрофила сегментировано, от того такой зернистый лейкоцит еще зовут сегментоядерным. Эта ядерная сегментация помогает нейтрофилу мигрировать по тканям. Таких сегментов у нейтрофила от трех до пяти. Между собой они соединены тоненькими перемычками, а в женском организме еще наблюдается при электронограмме хроматин половой, иначе палочка барабанная. Такой гетерохроматин спирализован, ведь в зрелой клетке процессов синтетических не видно. Помимо сегментоядерного нейтрофила, бывают незрелые нейтрофилы: юные и палочкоядерные.
Если электронограмма показывает, что в крови нейтрофилы сегментоядерные понижены, это может сигнализировать о развитии лейкопении (если меньше 4*109/л) либо даже нейтропении (если менее 1,8 *109/л). Снижение числа лейкоцитов до уровня 2—3 *109/л говорит о наличии в человеческом организме инфекции. Это могут быть инфекции вроде гриппа, паратифа В и А, краснухи, тифа брюшного, оспы ветряной, кори, гепатита вирусного, полиомиелита, сыпного тифа, паротита эпидемического, малярии, лейшманиоза висцерального, орнитоза и прочих. Если нейтрофилы сегментоядерные понижены до уровня 1*109/л и при этом развивается тромбоцитопения и анемические признаки, эти цифры свидетельствуют об остром лейкозе, дефиците фолиевой кислоты либо витамина В12, метастазах в костном мозгу, апластической анемии. Понижается уровень лейкоцитов в крови и при таких заболеваниях, как тиреотоксикоз, диабет сахарный, гипотиреоз, шок анафилактический, или желудка, невроз, коллапс и другие. Даже если у человека просто возросли (и значительно) физические нагрузки, он находится в возбужденном состоянии (эмоциональном, психологическом), наступило переохлаждение либо проявился болевой синдром, в крови могут быть нейтрофилы сегментоядерные понижены.
Когда нейтрофилы сегментоядерные понижены у ребенка, это должно насторожить врача. Вполне возможно, в детском организме идет воспалительный процесс, развивается скрытая форма какого-либо опасного заболевания.
У нейтрофила, как и у любого гранулоцита, есть гранулы специфические, но они более мелкие. В этих гранулах содержатся специальные вещества, которые способствуют успеху фагоцитоза в разрушении бактериальных стенок. Поэтому так важно, чтобы уровень нейтрофилов держался на нормальном уровне, не снижаясь и не повышаясь. Если врач, получив результаты исследования крови, видит, что нейтрофилы сегментоядерные повышены либо понижены, он вновь отправляет пациента на повторный анализ. Когда второй последовательный анализ подтверждает результаты первого, следует направить больного к гематологу на консультацию.
При повышении в крови уровня нейтрофилов сегментоядерных развивается нейтрофилез. Для каких болезней характерно такое увеличение лейкоцитов? Для интоксикации, острого инфекционного заболевания, злокачественного новообразования, то есть для таких, при которых в организм человека внедряются микробы, накапливаются чужеродные вещества, продукты распада клеток. Это могут быть инфекции, такие как микоз, бактериальная либо вирусная инфекция, а также рик-кетсиоз, спирохетоз, клещевой энцефалит и другие. Возможно повышение нейтрофилов в крови человека при следующих воспалительных процессах: подагре, ревматизме, миозите, ревматоидном артрите, некрозе ишемическом, повреждении тканей, панкреатите и многих других. Если у человека выявлены уремия, некроз печеночных клеток, онкологические заболевания, эклампсия, болезни крови, уровень нейтрофилов также может возрасти.
Нейтрофилы выполняют в нашем организме две функции: бактерицидную и фагоцитарную. Повышение либо понижение их количества в крови свидетельствует, что с выполнением этих функций они справляются успешно.
Сегментоядерные нейтрофилы – один из главных показателей лейкоцитарной формулы клинического (общего) анализа крови человека.
Изменения этой составляющей позволяют заподозрить такие серьезные состояния, как инфекционные заболевания, отравление, злокачественные болезни крови, осложнения лечения глюкокортикостероидами. Объективное оценивание количества нейтрофилов проводится в сравнении с другими клетками.
Норма различна для взрослого человека и ребенка, а также для мужчины и женщины в определенном физиологическом состоянии. Этот показатель анализа крови динамичен – сегментоядерный нейтрофил циркулирует в крови всего 8-10 часов. Изменения состояния пациента оцениваются по относительному и абсолютному содержанию сегментоядерных и других кровяных клеток.
Подсчет проводится врачом-лаборантом с помощью микроскопа или прибора-анализатора.
Отклонения развиваются как при патологических состояниях, так и под воздействием физиологических факторов.
У детей
У детей норма меняется в соответствии с возрастом и потребностями организма.
Даже в течении первых недель жизни этот показатель существенно варьирует. Сегментоядерные нейтрофилы у ребенка:
- составляют 60% от содержания всех нейтрофильных клеток в первые сутки после рождения;
- снижаются до 50-40% на 5 день (количество лимфоцитов и нейтрофилов равное);
- продолжают снижаться до 25-30% в течении всего грудничкового периода;
- медленно повышаются до 45-50% до возраста 5 лет.
У детей дошкольного возраста педиатры отмечают 2 эпизода так называемого перекреста лимфоцитов и нейтрофилов – их равного соотношения в процентах в периферической крови. Это происходит на первой неделе жизни маленького человека и в 5 лет.
Норма у ребенка подросткового возраста незначительно отличается от таковой у взрослого человека и составляет 45-65%.
У женщин
У мужчин
У мужчин не наблюдается колебаний содержания сегментоядерных нейтрофилов: норма остается стабильной для любого возраста. Только сильный стресс и чрезмерная физическая нагрузка провоцируют непродолжительное физиологическое повышение этого показателя. Что это такое – физиологическое изменение или начало патологии – станет понятным при повторном исследовании.
Врожденные заболевания
Что касается наследованных патологий, они могут провоцировать следующие нарушения в численности нейтрофилов:
- доброкачественные формы — циклическая или семейная нейтропения;
- злокачественные формы — синдром Швахмана- Даймонда, тяжелая врожденная нейтропения.
Надо сказать, что врожденная нейтропения у детей — это редкая патология, к примеру, синдром Швахман-Даймонда диагностируется с частотой 1 случай на 10-50 тысяч детей. Как правило, эта патология выявляется у ребенка в первые месяцы жизни — дети отстают в развитии, плохо кушают, страдают от частых поносов.
Еще одно врожденное заболевание, при котором снижается количество нейтрофилов — это синдром Костмана. В этом случае наблюдается блокада созревания сегментоядерных нейтрофилов.
Самой частой детской нейтропенией считается доброкачественная нейтропения. Она связана с индивидуальными особенностями развития ребенка, не несет никакой опасности для здоровья, она проходит к 3-5 годам без лечения. Диагностирует эта форма патологии в 6-12 месяцев.
Норма и функции элементов
Анализ крови маленьких пациентов особенно важен и информативен. Дети не всегда способны точно описать симптомы, которые их беспокоят, и родители даже не могут заподозрить развитие недуга.
Число сегментоядерных нейтрофилов при исследовании даст возможность разобраться в состоянии маленького пациента и установить правильный диагноз.
Для малышей и подростков установлены такие нормы показателя:
- новорожденные – 45 — 80 %;
- малыши от месяца до полугода – 16 — 45 %;
- крохи до года – 16 — 45 %;
- малыши от года до 6 лет – 25 — 60 %;
- у ребенка 7 — 12 лет – 35 — 65 %;
- подростки – 40 — 65 %.
У ребенка, как и у взрослого, сегментоядерные нейтрофилы играют очень важную роль. Клетки кровеносной системы защищают от воздействия бактерий и других микроорганизмов.
При заражении тканей и органов опасными элементами нейтрофилы стремительно перемещаются к очагу инфицирования и поглощают источник заболевания.
Благодаря уникальному строению элементы-защитники обволакивают патогенный микроорганизм и уничтожают его, но при этом тоже гибнут.
В результате этого процесса уровень сегментоядерных нейтрофилов оказывается значительно повышен.
При появлении злокачественной опухоли группа этих лейкоцитов практически бессильна. Когда показатели находятся в норме, это свидетельствует о крепком здоровье и сильном иммунитете.
А если у ребенка имеются отклонения числа сегментоядерных частиц, то это говорит о развитии патологии.
При снижении числа защитных элементов в организме дети могут испытывать следующие недуги:
- частые простудные заболевания;
- резкие скачки температуры;
- пневмония;
- гнойничковые высыпания на слизистых;
- повышенное потоотделение;
- аритмия и тахикардия;
Если показатель сегментоядерных фрагментов очень низкий, то есть вероятность перехода болезни в тяжелую форму нейтропении.
При этом недуге у ребенка может наблюдаться потеря в весе и повышение возбудимости нервной системы.
Чем опасна нейтропения?
Опасность нейтропении в том, что патология может усиливать течение первичного заболевания. У ребенка могут появляться серьезные гнойные поражения слизистых оболочек ротовой полости, носа и так далее, а также внутренних органов, что может приводить к развитию токсического шока. Если эта ситуация игнорируется, риск развития заражения крови (сепсиса) увеличивается, в большинстве случаев сепсис заканчивается гибелью ребенка.
Как уже было сказано, хроническая доброкачественная нейтропения опасности не несет, и малыш снимается с диспансерного учета в течение 2-3 лет после диагностики патологии.
Если нейтропения протекает одновременно с бактериальной инфекцией, нельзя исключать нейтрофильный лейкоз, который очень быстро трансформируется в лейкопению.
Статья в тему:
Какая группа крови будет у ребенка? Можно ли определить по родительским данным?
В некоторых случаях, если недуг тяжело подается терапии или сопряжен с частыми бронхитами в тяжелой форме и пневмониями, а также если ребенок на фоне нейтропении отстает в физическом и психическом развитии, ему может быть присвоена инвалидность.
Причины нейтропении
Снижение нейтрофилов вследствие их быстрого разрушения или недостаточной выработки происходит под воздействием следующих внутренних и внешних факторов:
- длительные инфекции различной этиологии и локализации (брюшной тиф, краснуха, паротит, ОРВИ, гепатит, пиелонефрит, бронхит, дифтерия, фурункулез). Когда ребенок заболевает, то по принципу иммунного ответа костный мозг увеличивает выработку таких клеток. Это помогает восполнить количество погибших элементов и предупредить развитие заболевания. Но постепенно ресурсы организма исчерпываются, мозг не воспринимает тревожные сигналы и снижает секрецию нейтрофилов. Выработанное количество клеток не успевает возмещать число погибших;
- инфекции мозга, при которых нарушается синтез лейкоцитов такого вида (менингит, энцефалит, полиомиелит);
- неинфекционные хронические заболевания (анемии различного типа, лейкоз, тиреотоксикоз, онкология, артрит, ревмокардит, болезни поджелудочной железы и патологии, сопровождающиеся гиперфункцией селезенки);
- врожденные аномалии, характеризующиеся нарушением кроветворения. При агранулоцитозе Костмана существует высокий риск смертности, так как миелоидная ткань не обладает способностью продуцировать нейтрофилы, и бактериальные инфекции протекают очень тяжело. Циклическая нейтропения характеризуется периодическим возникновением у ребенка бактериальной инфекции, источником которой являются микроорганизмы, не способствующие развитию патологии при нормальном иммунитете. Длится она от 3 до 10 дней, а затем уровень клеток начинает расти;
- анафилактический шок;
- прием медикаментов, блокирующих пролиферацию стволовых клеток в костном мозге. (цитоститики, иммунодепрессанты). Пониженные нейтрофилы у ребенка наблюдаются при лечении антибиотиками пенициллиновой группы (сульфаниламиды, Левомецитин) и антимикробными препаратами (Хлорамфеникол, Триметоприм);
- облучение радиацией;
- химиотерапия;
- травмы;
- отравление химическими веществами.
У ребенка до года могут выявить по клиническому анализу крови доброкачественную нейтропению. Ее отличие заключается в отсутствие дополнительных признаков заболевания. Таких детей ставят на диспансерный учет к гематологу. Химический состав крови приходит в норму, когда ребенку исполняется 2 года. При таком виде заболевания положительный прогноз составляет практически 100% случаев.
Важно! Пониженные нейтрофилы на фоне повышенных лимфоцитов отмечают при развитии у детей состояний, характеризующихся воспалением.
О чем это говорит? Такое явление свидетельствует о постепенном выздоровлении ребенка.
Как повысить нейтрофилы в крови?
Первым делом необходимо устранить причину понижения нейтрофилов. Если это инфекция, нужно ее выявить и пролечить, если это внешнее воздействие — прием препаратов, химиотерапия, нужно проконсультироваться с врачом и пересмотреть схему лечения.
Таким образом, повысить нейтрофилы можно только придерживаясь рекомендаций врача:
- При инфекционных возбудителях нужно не только подавлять патогенную микрофлору, но и обеспечить ребенку сбалансированное питание, давать витамины и так далее,
- При бактериальных возбудителях рекомендуется курс антибиотиков, пробиотиков и витаминов.
- При заболевании Костмана назначаются антибиотики и препараты, которые будут стимулировать выработку нейтрофилов в костном мозге.
- При токсической нейтропении необходима отмена лекарственных препаратов до тех пор, пока численность нейтрофилов не восстановится.
- Если нейтропения сопровождается воспалениями в полостях носа и рта, назначаются полоскания и промывания отварами трав и бактерицидными препаратами.
Узнав о понижении нейтрофилов в крови ребенка, родители не должны это игнорировать, но и в панику впадать тоже не следует. Данную информацию надо расценивать только как сигнал, что со здоровьем малыша возникли определенные проблемы. Своевременное обращение к врачу и тщательное соблюдение всех его рекомендаций позволит избежать опасных последствий и привести количество нейтрофилов в норму.
Схема лечения
При подтверждении нейтропении у грудничка врач подбирает лечение. Однако первоначально ему важно выяснить причину снижения нейтрофилов. Для этого назначаются дополнительные обследования и анализы, которые помогут уточнить, как эффективно помочь малютке. Во время лечения исключен прием иммуномодуляторов, постановка прививок и иные манипуляции, способные снизить иммунитет. Важно, чтобы организм крохи научился понемногу бороться с влиянием факторов среды.
При снижении уровня нейтрофилов у грудничка врач должен выяснить причину данной патологии
Родителям важно придерживаться рекомендаций врача и понимать, что чем раньше начнется лечение, тем быстрее малыш окрепнет. После диагностики назначаются разные варианты терапии:
- При выявлении инфекции лечение направлено на уничтожение патогенных возбудителей. При этом учитывается состояние малютки, его возможности своими силами противостоять инфекционным агентам. Назначаются дополнительно витамины, противовирусные или противомикробные препараты.
- Если нейтропения развивается на фоне недостатка гемоглобина, лечение включает контроль пищевого рациона родителями (подробнее в статье: что делать, если понижен гемоглобин у ребенка?). Нередко назначаются препараты с содержанием железа, а также фолиевая кислота и витамин В12, которые помогают усваиваться железу.
- Если нейтрофилов в крови мало, но это не сопровождается определенными заболеваниями, ребенка обследуют и ставят на учет у гематолога. Наблюдение ведут, пока ситуация не нормализуется.
- Если снижение нейтрофилов вызвали лекарств, плохая экология, иные токсические факторы, отменяют все препараты. После этого назначают щадящее лечение, направленное на поддержание сил организма.
- При болезни Костмана (наиболее тяжелой формы нейтропении) малышу назначают антибактериальные препараты для предотвращения опасных инфекций и стимулирования образования новых клеток. В сложных ситуациях не обходится без трансплантации костного мозга.
- Нейтрофилы понижены в крови у ребенка или взрослого
- Ребенок часто писает: причины и устранение проблемы
- Шелушение стоп у ребенка причины
- У ребенка облазит кожа на пальцах ног: причины и лечение