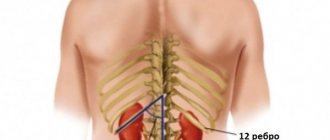
Структура почки
Чтобы понять, что такое диффузные изменения, необходимо разобраться в функциональном строении почечного аппарата.
При изучении строения почки, в первую очередь выделяют паренхиму (основную почечную ткань) и чашечно-лоханочную систему (ЧЛС). В структуре паренхимы следует выделить корковое вещество, состоящее из нефронов (клубочков, окруженных капсулой) и мозговое вещество, состоящее из мочевых канальцев, именно здесь происходит образование мочи. Чашечно-лоханочная система служит для аккумуляции и выведения образовавшейся урины.
Артериальная кровь проходит по длинным и тонким артериям, формирующих клубочек, где происходит первичная фильтрация, а затем поступает в мочевые канальцы, которые обеспечивают всасывание (реабсорбцию) отфильтрованных полезных веществ (глюкоза, витамины, минеральные вещества). Таким образом, достигается максимальное очищение плазмы с минимизацией потерь полезных веществ.
Строение почки
Любые изменения в структуре почки, в 90% случаев, являются следствием патологических процессов, приводящих к нарушению их функций. Поэтому, обнаружение диффузных отклонений в тканях при проведении УЗИ или других диагностических процедур, требуется выполнить комплекс диагностических мероприятий, направленных на выявление причин, вызвавших эти изменения.
Важно! Через почки ежесуточно проходит от 150 до 180 литров жидкости, образующих в результате реабсорбции 1,5–1,8 литра мочи.
Что означает термин шоковая почка
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
Шоковая почка – это медицинский термин, характеризующий патологическое состояние, изменения структурные, функциональные во внутреннем органе, реакцию всего тела на них. Применяется он для обозначения острой почечной недостаточности, одной из её форм и последствий. Точные критерии, которые указывают на то, что у человека шоковая почка, позволяют использовать термин в строго ограниченных случаях. Но услышать его можно часто, поскольку в 80% случаев почечной недостаточности наблюдается это состояние.
Структурные изменения
Если термин «шоковая почка» прозвучал, значит, наблюдаются такие изменения в органе:
- корковый слой становится тоньше нормы;
- к нему поступает меньше крови;
- усиливается приток крови к мозговому веществу;
- в тканях почечных канальцев появляются изменения дистрофического характера.
Стенки клубочков теряют способность к фильтрации. Патология шоковой почки развивается на фоне сепсиса, травм, потери крови. Есть риск появления этих изменений при операциях, при длительном обезвоживании, в том числе на фоне рвоты, диареи, при тепловом ударе, в случае сильных ожогов и прочее.
Нарушение синтеза урины
Анурия, которая наблюдается при шоке почки, острой почечной недостаточности — это опасное состояние, нарушение механизма саморегуляции, огромная нагрузка. Будучи чрезмерной, она может привести к некрозу тканей внутреннего органа. Стресс, шок – именно это испытывает тело. Без последствий это состояние мало для кого проходит, хотя, если провести аналогию с дикой природой, в которой у животных часто нет возможности пить воду, разграничивать территорию мочеиспусканием, может показаться, что нет в нём ничего страшного, в случае с человеком, всё по-другому.
На самом деле это не совсем так. Обезвоживание, остановка мочеобразования, связанная с недостаточным количеством поступающей в тело жидкости, может быть первопричиной потери стенками клубочков способности к фильтрации. В организме человека гомеостаз поддерживается также потоотделением. Эта физиологическая особенность должна быть учтена. Сравнительный анализ без этого невозможен. Многие животные гибнут в период засухи, что мешает исследованиям учёных. Анурия, состояние шока почки на фоне острой почечной недостаточности, причины появления – малоизученная область. Тем не менее существуют эффективные методы терапии, что позволяет решать возникающие проблемы, снижать показатели летального исхода, в ветеринарии в том числе.
Влияние на состояние организма
При нарушениях синтеза мочи в теле многое меняется. Прежде всего, состав крови. Питание каждой клетки становится другим. Прекращается вывод токсинов. Стандартные химические реакции прерываются, становятся невозможными. Тело полностью меняется, остаётся на некоторое время без полезных веществ, нужных для жизни. Головной мозг посылает сигналы, вырабатывает ферменты, направляет импульсы и может не получать ответа от тканей, органов.
От того, насколько быстро врачам удастся восстановить нормальную работу органа, вывести человека из состояния шоковой почки, многое зависит. Изменения могут быть обратимыми и не обратимыми, но помимо этого большой нагрузке подвержены другие органы. Иногда развитие состояния шоковой почки приводит к летальному исходу. На фоне одного патологического процесса формируется другой. Часто это — трепетание желудочков сердца. Повышение уровня калия в крови приводит к ухудшению работы этого органа, к смерти человека.
9 основных симптомов
Первым признаком является снижение объёмов суточной мочи, несмотря на то, что объёмы поглощаемой жидкости в норме. Начинается олигоанурическая стадия, которая длится от 7 до 10 дней. Человек может заметить такие симптомы:
- снижение объёма суточной урины до 500 мл или полная остановка выработки;
- во всём теле чувствуется слабость;
- голова кружится;
- периодически тошнит, появляются сильные позывы к рвоте;
- проявляются парестезии;
- судороги, подёргивания в мышцах;
- сухожильные рефлексы ослабевают;
- появляются отёки;
- возможна уремическая кома.
Виды изменений
Обнаружение диффузных изменений нельзя считать диагнозом, поскольку любые структурные отклонения в тканях органа являются лишь свидетельством влияния неких патологических процессов, в результате которых, происходит нарушение работы почек.
В зависимости от зоны локализации диффузных изменений различают следующие структурные нарушения:
- тела почки;
- паренхимы;
- синусов;
- чашечно-лоханочной системы.
Значительную роль, в плане диагностики, играет характер структурных изменений, позволяющий вынести первоначальный диагностический вердикт, не исключающий, однако, дальнейшее разностороннее обследование. Например, могут наблюдаться следующие отклонения:
- изменение размера почки;
- ассиметрия контуров почки;
- истончение или утолщение почечной паренхимы;
- формирование в паренхиме очагов повышенной или пониженной плотности;
- нарушения в структуре синусов;
- изменения в структуре чашечно-лоханочной системы;
- жидкость в чашечно-лоханочной системе;
- уплотнения в структуре почечной вены.
Важно! Увеличение объема чашечно-лоханочной системы у новорожденного ребенка не является патологией, так как происходит вследствие вынужденного накопления продуктов метаболизма внутри собственного организма, в период внутриутробного существования.
Дольчатое строение почки у детей также не является патологией, так как приходит в норму к 2-3 годам жизни
Диагностирование заболеваний с помощью УЗИ
Диагностировать аномалии развития можно только с помощью инструментальных методов обследования. Обычно применяют УЗИ с доплерографией, если требуется изучить кровоснабжение органа. Это очень информативная методика.
При исследовании почек у детей врач-диагност определяет ряд показателей, которые помогают поставить точный диагноз:
- Локализацию. Помогает выявить дистопию, опущение почек.
- Точные размеры органов. Они сравниваются с усредненными показателями по таблицам. Увеличение, уменьшение размеров свидетельствует о патологии.
- Форму. В норме она бобовидная, но существуют аномалии, при которых возникает сращение органов, и диагностируются почки в форме подковы, галеты и т. д.
- Количество органов. Встречаются пороки с дополнительной почкой, удвоением или отсутствие одной из них.
- Состояние сосудов. Уровень отхождения от аорты, диаметр, структуру стенок. Можно диагностировать низкое ответвление в области бифуркации аорты, стенозы, аневризмы. Например, удлинение почечной артерии способствует нефроптозу, большей подвижности органа (симптом блуждающей почки).
- Строение паренхимы. В норме паренхима разделена на доли (пирамиды) они разделяются соединительно-тканными образованиями колоннами Бертини или почечными столбами. Встречается такая аномалия почки, как паренхиматозная перемычка – это соединительно-тканная структура, проходящая поперек органа и делящая его почти на равные доли, что делает ее похожей на колонны Бертини. В ней, как и почечных столбах проходят сосуды, разветвляющиеся на доли и создающие между ними анастомозы. Паренхиматозную перемычку считают одним из вариантов нормы. Еще одна редко встречающаяся аномалия – это медуллярная или губчатая почка. Патология характеризуется утолщением пирамид, поэтому паренхима, становится похожей на губку. Особых жалоб у пациента не возникает, но в анализах мочи обнаруживают умеренную протеинурию.
- Строение чашечек и лоханок. Определяется количество чашечек, их размеры. При таком пороке, как пиелоэктазия, наблюдается их расширение, что указывает на препятствие оттоку мочи.
Также можно обнаружить камни, песок, кальцинаты, воспалительные процессы, опухоли и др.
УЗИ почек – информативный метод для выявления патологий почек. Он помогает своевременно обнаружить аномалию, определить необходимость коррекции или лечения. Некоторые виды пороков требуют особого внимания и наблюдения за здоровьем пациента, так как при отсутствии своевременного лечения приводят к инвалидности больного.
УЗИ диагностика
УЗИ, на сегодняшний день, сохраняет за собой первенство среди всех диагностических процедур ввиду доступности, высокой информативности и отсутствия противопоказаний к проведению неограниченного количества исследований. Метод основан на свойствах мягких тканей оказывать сопротивление проникновению ультразвуковых волн.
Диффузные изменения в паренхиме почек
При этом некоторое количество волн отражается, а некоторое проходит сквозь ткани, поглощаясь ими. Чем больше ультразвука отражено (гиперэхогенный участок), тем светлее оттенок на экране монитора и, соответственно, большую плотность имеет орган или его включения.
Классификация диффузных изменений структуры почек, с точки зрения ультразвукового исследования, включает в себя следующие типы изменений:
- четкие;
- нечеткие;
- умеренные;
- слабые;
- выраженные.
Диффузные изменения в ЧЛС, вызванные деформацией лоханок или синусов почек образовавшимися конкрементами, на мониторе аппарата УЗИ будут выглядеть как гиперэхогенные участки. Ткани, имеющие низкую плотность, на УЗ-мониторе отразятся как более темные участки называемые гипоэхогенные. Жидкость, находящаяся в структуре органа, например, киста, характеризуется как анаэхогенное образование.
Диффузные изменения в почках при ультразвуковом исследовании будут иметь следующие признаки:
- затемнения в паренхиме;
- гиперэхогенные зоны в ЧЛС;
- отсутствие четких контуров в паренхиме;
- затемнения в контурах почечных артерий
- анаэхогенные участки в паренхиме или ЧЛС;
- деформации контуров лоханок и почечной капсулы.
С помощью УЗИ можно исследовать функциональное состояние почек у плода на последних сроках беременности
Камни в почках на УЗИ
На УЗИ камень в почке — это гиперэхогенная структура с акустической тенью, размер более 4 мм. Акустическую тень оставляют лишь оксалаты больше 8-10 мм, и то не всегда. Крошечные камни почек и мочеточников при ЦДК дают артефакт мерцания позади. Есть мнение, что можно увидеть скоплений солей мочевой кислоты в виде диффузного накопления точечных сигналов высокой эхогенности по контуру почечных сосочков.
Рисунок. На УЗИ нормальная почка. В нижнем полюсе небольшое гиперэхогенное включение без акустической тени (1, 3); ЦДК мерцающий артефакт (2). Заключение: Мелкий конкремент в малой чашечке нижнего полюса левой почки. Подтвержден на КТ.
Рисунок. Пациент с жалобами на дискомфорт при мочеиспускании. На УЗИ правая почка расположена в малом тазу, сосудистый пучок от подвздошных сосудов (1); в лоханке гиперэхогенное включение с акустической тенью позади, размер 10х10 мм (3, 4). Заключение: Тазовая дистопия правой почки. Эхо-признаки конкремент в лоханке справа. На рентгене (4) по средней линии над S1 позвонком округлое рентгенконтрастное включение.
Рисунок. Пациент с мочекаменной болезнью поступил с острой болью в пояснице слева. На рентгене (1) границы правой почки увеличены, рентгеноконтрастные камни в обеих почках (треугольники). На УЗИ (2, 3) в правой почке чечевицевидное аваскулярное гипоэхогенное образование с неоднородной эхоструктурой сдавливает паренхиму; в зоне ЧЛК гиперэхогенный очаг с дорзальной тенью (треугольник), при ЦДК артефакт мерцания. Заключение: Субкапсулярная гематома правой почки. Конкремент в ЧЛК справа, без признаков обструкции. На КТ в правой почке субкапсулярная гематома и конкремент в лоханке; в левой почке конкремент в мочеточнике и вторичный гидронефроз 2-3 степени.
Рисунок. Когда почечная лоханка и чашечки заполнены плотной кальцинированной массой, камень по форме напоминает коралл. На УЗИ (1) в почке коралловый камень с массивной акустической тенью позади, одна из верхних чашечек расширена.
Рисунок. На УЗИ (1) в правой почке определяется округлая полость анэхогенным и гиперэхогенным компонентом, которые меняют форму при поворотах пациента. На рентгене в положении лежа (2) в верхнем полюсе правой почки округлое рентгенконтрастное образование; в положении стоя (3) видно рентгенконтрастный уровень. Заключение: Киста почки с кальциевым молочком. Чаще всего кальциевое молоко скапливается в простых кистах паренхимы или дивертикулах чашечки. Если киста заполнена полностью, постановка диагноза проблематична.
Рисунок. У 37% здоровых новорожденных в первые сутки жизни на УЗИ определяются гиперэхогенные пирамидки без акустической тени. Преципитация белка Тамма-Хорсфалла и мочевой кислоты вызывает обратимую обструкцию канальцев. К 6 неделям жизни проходит без лечения.
Рисунок. Пациентка с жалобами на боли в пояснице. На УЗИ в обеих почках гиперэхогенные пирамидки без дорзальной акустической тени; в верхнем полюсе правой почки гиперэхогенное округлое образование с акустической тенью, размер 20 мм. Заключение: Медуллярный нефрокальциноз. Конкремент в верхней чашечки правой почки. Акустическая тень позади гиперэхогенных пирамидок определяется в крайних случаях медуллярного гиперкальциноза. Причины медуллярного нефрокальциноза: паратиреоз — 40% случаев, тубулярный канальцевый ацидоз (дистальный тип 1) — 20%, медуллярная губчатая почка — 20%.
Причины
Причины ухудшения структуры почек могут крыться в самых разнообразных патологиях или анатомических изменениях врожденных или приобретенных. Например, врожденный загиб мочеточника или искривление в результате сдавливания его в процессе беременности растущим плодом, может привести к развитию гидронефроза.
Увеличение объема чашечно-лоханочной системы, являющееся прямым признаком заболевания, при диагностике, определяют как «диффузные изменения ЧЛС». Также структурные изменения ЧЛС и синусов почки могут вызывать:
- кистозные образования в полости лоханки или чашечек;
- камни в ЧЛС;
- опухолевые образования.
Поражение синусов почек часто сопровождается болями в сердце и повышением артериального давления
Большое значение в развитии структурных нарушений синусов почек имеют воспалительные и склеротические процессы, вызывающие отечность (в случае воспаления) или атрофию (в случае атеросклеротических изменений) в сосудистой поверхности синуса. Часто, неполноценно проведенное лечение воспалительного заболевания приводит к развитию атрофических процессов.
Важно! Характерной особенностью, сопровождающей течение острой стадии заболеваний, является увеличение органа, в то время как хроническое течение – напротив, его уменьшением.
Диффузные изменения почечной паренхимы могут иметь различные проявления, в связи со структурной особенностью паренхиматозной ткани. В список заболеваний, вызывающих нарушение нормальной структуры почечной ткани, входят:
- паренхиматозная киста;
- пиелонефрит;
- гломерулонефрит;
- нефросклероз;
- туберкулез.
Осложнения
В результате запущенных стадий заболевания, когда пораженная одна почка больше или меньше другой, пациент может подвергаться ряду серьезнейших осложнений.
Увеличение почки сигнализирует, что жидкость скапливается в лоханках постепенно.
Но при полном игнорировании проявляемых симптомов и абсолютном бездействии количество жидкости становится чрезмерно большим, в результате чего происходит разрыв стенок органа.
Разрыв почки вызывает сильнейшее внутреннее кровотечение, без оперативного вмешательства пациент однозначно погибает.
Даже в тех случаях, когда пациент старательно выполняет предписания медиков, гидронефроз способен вызвать воспаление или мочекаменную болезнь.
Благоприятные условия для развития бактерий создают почву для проявления такого осложнения, как пиелонефрит, который на фоне имеющегося гидронефроза, протекает гораздо сложнее.
Пиелонефрит относится к осложнениям, сопутствующим и гипоплазию. Он отличается значительной продолжительностью, плохо поддающегося антибактериальному лечению.
Но более серьезным осложнением гипоплазии является нефролитиаз. К сожалению, такое осложнение не дает выбора врачам, как только произвести удаление малой почки.
Здоровые почки – это счастье, которое дарит природа, но даже при наличии патологий возможна полноценная и счастливая жизнь.
Важно только помнить о недуге, вести здоровый образ жизни, соблюдать правильное питание, вовремя обследоваться и прислушиваться к требованиям лечащих врачей.
Сегодня все чаще у пациентов детского возраста диагностируют различные заболевания почек. Чтобы подтвердить или опровергнуть патологию, врачи помимо лабораторных анализов назначают ультразвуковое исследование. Это доступный и информативный способ диагностики, который позволяет оценить нормальные размеры почек, состояние внутреннего органа и его тканей.
Главное преимущество УЗИ — безопасность и отсутствие противопоказаний, что позволяет проводить его даже новорожденным, тем более что сегодня более 5% детишек рождаются с пороками почек и мочевыводящих путей. И самое главное, УЗИ — это безболезненное исследование, поэтому малыши могут проходить его без опаски и дискомфорта.
В наши дни ультразвуковая диагностика почек входит в обязательную программу обследования новорожденных в возрасте 1-1,5 месяцев. Но такое исследование необходимо деткам и более старшего возраста, так как около 40% из них имеют патологические нарушения в мочевыделительной системе. Общепринятые нормы при ультразвуковом исследовании почек взрослых и детей имеют некоторые отличия. Причем показатели меняются по мере взросления ребенка, поэтому УЗИ нужно проходить в специализированных клиниках.
Паренхиматозная киста
Паренхиматозная киста почки представляет собой врожденную или приобретенную патологию, при которой, непосредственно в основной ткани органа, образуется полостное пространство, наполненное серозным или геморрагическим экссудатом. Киста может образоваться в почке в единичном экземпляре (солитарная), но могут наблюдаться и множественные кистозные поражения (поликистоз).
Большое диагностическое значение имеет механизм образования кисты. Если кистозная полость сформировалась в результате травмы или нарушения оттока жидкости из канала нефрона вследствие обструкции кристаллами мочевой кислоты, то, как правило, такое образование носит доброкачественный характер и легко удаляется лопароскопическим методом. При диагностике киста определяется как одиночная полость, круглой или овальной формы с четкими границами, наполненная жидким содержимым.
Кисты почки на УЗИ
Простые кисты почки на УЗИ — анэхогенные бессосудистые округлые образования с гладкой тонкой капсулой и усилением сигнала позади. У 50% людей старше 50 лет есть простая киста в почках.
Сложные кисты часто неправильной формы, с внутренними перегородками и кальцинатами. Если киста имеет неровный и даже бугристый контур, толстые перегородки, тканевой компонент, то риск злокачественных новообразований 85%-100%.
Рисунок. Классификация кист почек по Bosniak. Кисты тип 1 и 2 доброкачественные и не требуют дальнейшей оценки. Кисты тип 2F, 3 и 4 требуют дополнительных исследований.
Рисунок. На УЗИ простая (1, 2) и сложная (3) кисты почки. При отсутствии выхода мочи паренхима симметрично раздвигается во все стороны, образуя округлые паренхиматозные кисты. Паренхиматозные кисты никуда не исчезнут, могут только разорваться.
Рисунок. На УЗИ (1) в правой почке анэхогенное округлое образование, с четким и ровным контуром, в стенке гиперэхогенное тканевое включение. Заключение: Киста почки 2F тип по Bosniak. По результатам биопсии почечно-клеточная карцинома.
При поликистозе почек множественные кисты различного размера заполняют практически всю почку. На поздних стадиях заболевания, почки увеличены и отсутствует кортикомедулярная дифференцировка. Подробнее смотри Поликистоз почек на УЗИ.
Рисунок. На УЗИ (1, 2) и КТ (2) множественные кисты в обеих почках. Это аутосомно-доминантный поликистоз почек.
Пиелонефрит
Воспалительное заболевание почек, сопровождающееся повреждением основной почечной ткани и почечных лоханок. Чаще всего болезнь поражает и правую и левую почки и может иметь острое или хроническое течение.
Причинами развития пиелонефрита может послужить:
- Аденома предстательной железы. Увеличенная железа препятствует своевременному оттоку мочи из почек, способствуя развитию воспалительного процесса. Определенную роль играет также, инфицирование почки патогенными микроорганизмами, развивающимися в предстательной железе;
- Пузырно-мочеточниковый рефлюкс. В большинстве случаев, развитию пиелонефрита предшествует цистит или уретрит. В результате длительного течения этих заболеваний нарушается механизм, препятствующий обратному забросу мочи в мочеточники, что и является причиной инфицирования почек;
- Мочекаменная болезнь. Кроме нарушения оттока мочи, конкременты повреждают слизистую лоханки, способствую проникновению патогенов в ткани почки.
При визуализации состояния почек на УЗ-мониторе, при остром течении болезни, наблюдается увеличение толщины паренхимы, несоответствие размеров обеих почек, а при хроническом – неровность контуров, неоднородность (вследствие образования рубцов) и истончение структуры основной ткани. При хроническом пиелонефрите наблюдаются обширные диффузные изменения в паренхиме.
Диагностические мероприятия при подозрении на развитие почечных заболеваний
В любом случае диагностика производится по определенной схеме
Ненормальный размер почек может быть выявлен при инструментальных обследованиях пациента, обратившегося в лечебное учреждение впервые с характерными жалобами или стоящего на учете уролога по поводу хронического почечного заболевания. В редких случаях увеличенная или уменьшенная почка становится поводом для дальнейшего диагностического обследования мочевыделительной системы, когда заболевание протекает бессимптомно. В любом случае диагностика производится по определенной схеме, включающей проведение таких мероприятий:
Причины расширения чашечек почки и методы лечения
- сбор и оценка анамнеза заболевания и жалоб пациента (если таковые имеются);
- объективное обследование, в ходе которого определяются признаки почечных заболеваний, таких как отеки, болезненность почек при постукивании в области поясницы и т.п.;
- лабораторные исследования мочи (определяется плотность жидкости, объем и характер диуреза, наличие в осадке лейкоцитов, кровяных телец, белка, солей) и крови (общий и биохимический анализ);
- для окончательного подтверждения предполагаемого диагноза назначаются инвазивные (биопсия ткани) и неинвазивные инструментальные обследования с помощью ультразвука, рентгенографии, МРТ, компьютерной томографии.
Только после прохождения полного комплекса диагностических мероприятий ставится окончательный диагноз или выясняется причина ненормального размера одного из органов выделения.
Важно! Стоит помнить, что только лишь отклонение от нормы размеров почки не является обязательным признаком патологии. Если на УЗИ или в ходе другого обследования обнаружен не нормальный размер органа, окончательные выводы о его состоянии делается после всестороннего диагностического обследования.
Гломерулонефрит
Как правило, гломерулонефрит возникает вследствие перенесенных ранее заболеваний инфекционного характера:
- ангина;
- отит;
- скарлатина;
- пневмония.
Иммунная перестройка организма, спровоцированная бактериальной микрофлорой, заставляет воспринимать собственные ткани почек как чужеродные, подвергая их атаке защитных комплексов. В здоровом организме иммунные комплексы должны нейтрализоваться в печени, если же этого не происходит, сосуды почечных клубочков подвергаются разрушительному воздействию.
При гломерулонефрите почка обычно нормального размера, но может быть увеличена. Структура паренхимы неравномерна, вследствие увеличения почечных клубочков, сосудистая система плохо определяется, могут присутствовать множественные кровоизлияния и микроскопические экссудативные полости.
Гематурия является одним из диагностических признаков гломерулонефрита
Разный размер почек у ребенка
Существуют общепринятые стандартные показатели размеров почек. При обследовании врач измеряет каждую сторону отдельно и записывает полученные результаты в заключение. Однако для каждого возраста показатели отличаются, то есть по мере взросления ребенка его почки тоже растут. Кроме того, при УЗИ учитывается пол малыша, его вес и рост.
Например, нормой УЗИ почек у новорожденного будут следующие показатели (в миллиметрах):
Правая почка: ширина — 13,7-29,3; толщина — 16-27,3; длина — 36,9-58,9. Левая почка: ширина — 14,2-26,8; толщина — 13,7-27,4; длина — 36,3-60,7.
У детей в возрасте от месяца до двух нормальными считаются следующие размеры:
Патологии почек встречаются довольно часто, и составляют 30—40% от всех видов аномалий развития. Многие из них обнаруживают на УЗИ еще во время внутриутробного обследования плода, другие при профилактических осмотрах детей. Родителей пугает, что почки у ребенка разного размера, расположены асимметрично или имеют особенности строения. Рассмотрим, какие дефекты развития можно выявить с помощью ультразвукового исследования, и насколько они опасны для здоровья.
Нефросклероз
Нефросклероз – это заболевание, связанное с недостаточным кровоснабжением почек вследствие склеротического поражения сосудистой системы. Нарушение кровоснабжения приводит к постепенному отмиранию функциональных составляющих почки – клубочков и постепенным замещением их соединительной тканью.
Ввиду того что межуточная ткань имеет более плотную структуру, интенсивность оттенка при ультразвуковом исследовании имеет некоторые отличия, благодаря чему определяются обширные диффузные изменения. Кроме того, при нефросклерозе происходят атрофические изменения, приводящие к уменьшению размера органа (сморщиванию) и истончению его оболочки.
Стадии нефросклероза подразделяются на:
- первичную;
- вторичную.
Атеросклеротические изменения сосудов являются основной причиной развития первичного нефросклероза
Если в заключении медицинского обследования, присутствует формулировка «первично сморщенная почка» – значит, патологические процессы вызваны атеросклеротическим поражением сосудистой системы. Вторично сморщенная почка является результатом хронических воспалительных процессов, вызывающих необратимые повреждения паренхимы:
- гломерулонефрит;
- туберкулез;
- пиелонефрит.
Важно! При нефросклерозе, почки имеют мелкозернистую поверхность, вследствие чего при проведении УЗИ контур имеет нечеткие очертания, в некоторых случаях, определяется выраженная бугристость.
Признаки диффузии при прохождении УЗИ
Оценить здоровье почек урологам и нефрологам помогают такие методы диагностики, как компьютерное сканирование, МРТ и ультразвуковое исследование.
УЗИ наиболее распространено, ведь оно доступно, не требует сложной подготовки, дает много информации при невысокой стоимости процедуры.
Признаки диффузных изменений почек и их деструктивного поражения при прохождении УЗИ:
- Невозможно определить вены органа;
- Ткань почки утолщена, расширена, а величина и другие показатели могут быть изменены как в большую, так и в меньшую сторону;
- Эхогенность системы ослаблена;
- Синус истончен и от него идет эхо-сигнал;
- Паренхиматозная ткань имеет нечеткий контур;
- Кровоснабжение системы затруднено;
- Ткани органа перенасыщены сосудами;
- В лоханке выявлено наличие жидкости;
- Выявление эхоструктур затруднено;
- Обратный ток крови в артериях органа.
Любой из этих признаков может стать показанием для госпитализации человека. Часто диффузные изменения паренхимы являются только симптомом, а патология в системе гораздо серьезнее. Поставить точный диагноз можно только после всестороннего изучения здоровья мочевыводящей системы человека.
Туберкулез
Туберкулезное поражение почек, в зависимости от стадии развития, может иметь самые различные проявления:
- многоочаговое поражение всего объема паренхимы, сопровождающееся образованием капсул, наполненных некротическими массами. При УЗИ капсулы определяются как множественные кистозные образования, наполненные, в отличие от кист не экссудатом, а более плотными массами (казеозными);
- изолированные единичные очаги повреждения паренхимы;
- множественные рубцовые изменения (участки с повышенной эхогенностью). Этот процесс наблюдается при восстановлении органа после перенесенного заболевания;
- частичное или полное замещение одного из сегментов здоровых тканей почки капсулированными очагами некроза;
- поражение более 70% тканей органа.
Важно! Кроме образовавшихся капсул, при УЗИ определяется деформация чашечно-лоханочной системы, имеющая определенные сходства с аналогичной деформацией при развитии паренхиматозной кисты.
Лечение туберкулеза требует комплексного подхода, в связи с быстрым развитием устойчивости палочки Коха к применяемым препаратам.
Таким образом, понятие диффузные изменения означает довольно широкий диапазон структурных трансформаций, оказывающих негативное влияние на функциональную активность органа. Основной целью диагностических манипуляций является точная характеристика этих изменений, что позволяет с большим процентом точности выявить заболевание и разработать наиболее эффективную тактику лечения.
Какое назначают лечение?
Любое диффузное поражение парного органа является следствием патологического процесса. Для восстановления состояния почки необходимо лечить основную болезнь, а не ее осложнение. Единой методики устранения диффузии нет, терапия подбирается индивидуально в зависимости от причины нарушения. В рамках борьбы с патологией назначают:
- строгую диету;
- постельный режим;
- противовоспалительные средства;
- антибиотики;
- гормональные препараты;
- диуретики;
- гипотензивные лекарства;
- фитотерапию;
- хирургическое вмешательство (если медикаментозное лечение бессильно).
Цель терапии ― устранение причины, спровоцировавшей нарушения.
Симптомы и лечение
Увеличение почки иногда никак не сказывается на состоянии пациента, и может быть обнаружено только после вспышки инфекции или травмы в момент проведения пальпации.
Симптомом недуга является увеличение или уменьшение количества мочи по отношению к болевым приступам. Больше всего мочи выделяется сразу после исчезновения боли.
Прощупывание мест в подреберье и их сравнение позволяет выявить, что одна почка увеличена. Присутствие крови в моче свидетельствует также о такой аномалии.
Когда одна почка большая, больной ощущает:
боли, дискомфорт в боку; повышение температуры; болезненное или учащенное мочеиспускание; наличие крови в моче.
Симптомы гипоплазии практически дублируют симптомы гидронефроза. Однако протекают в большинстве случаев без боли.
К сожалению, такая патология крайне негативно отражается на общем состоянии, поскольку затормаживает и физическое, и умственное развитие человека.
При обнаружении факта, свидетельствующего, что одна почка имеет большую величину, следует незамедлительно обратиться к врачу.
В медицинском учреждении будет назначено комплексное лечение, позволяющее восстановить нормальное функционирование органа или, по крайней мере, несколько смягчить ее патологическое состояние.
Врачи, принимая решение, обязательно учитывают степень поражения, причины, вызвавшие недуг, а также скорость, с которой данная аномалия развивается.
При лечении гидронефроза показано употребление противовоспалительных, обезболивающих и понижающих давление препаратов. При наличии развивающейся инфекции обязательно проводят антибактериальное лечение.
При запущенных формах показано хирургическое вмешательство, позволяющее вернуть органу ее нормальные размеры.
При наличии малой почки показано определенное питание, исключающее потребление соли и ограничивающее блюд с большим содержанием белков.
Поскольку вторая почка компенсирует работу пораженной гипоплазией, то оперативное вмешательство применяют только, когда присутствуют дополнительные поражения в виде:
инфицирования мочевыводящих путей; отклонений уродинамики; изменения в гемодинамике; проявления нефросклероза.