Клинический анализ крови означает подсчет количества клеток в образце венозной крови. Капиллярная кровь не является рекомендуемой средой исследования для подсчета клеток, однако исследование гемограммы часто выполняют из образца капиллярной крови в отделениях интенсивной терапии.
Определение лейкоцитарной формулы, исследование среднего размера эритроцитов, тромбоцитов, определение количества предшественников эритроцитов (ретикулоцитов) и степени их зрелости, оценка скорости оседания эритроцитов и т.д., все это входит в понятие «клинический анализ крови».
Клинический анализ крови выполняется как первое скрининговое исследование при обращении и жалобах пациента на недомогание. Может быть выполнен сокращенный клинический анализ крови, так называемая «тройка» – подсчет количества эритроцитов, лейкоцитов и определение скорости оседания эритроцитов (СОЭ). Сокращенный клинический анализ крови малоинформативен, т.к. может охарактеризовать только выраженные патологические процессы.
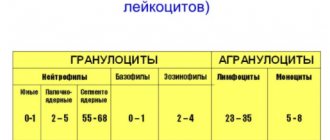
Более целесообразно из того же объема образца крови выполнить развернутую гемограмму: подсчет количества эритроцитов с оценкой их среднего размера (MCV), подсчет общего количества лейкоцитов и оценку лейкоцитарной формулы (подсчет нейтрофилов, базофилов, эозинофилов, моноцитов, лимфоцитов), подсчет количества тромбоцитов и оценку среднего размера тромбоцита (MPV), ретикулоцитов и их среднего размера (MRV), степени зрелости ретикулоцитов (IRF).
Многочисленные характеристики клеток в настоящее время могут быть получены в автоматическом режиме в течение 3-5 минут после взятия крови. На основании развернутого исследования гемограммы может быть сделано не только заключение о наличии воспалительной реакции, анемии, но и характере других патологических процессов, возможной перенесенной или продолжающейся кровопотере, дефиците не только железа, но и витамина В12, фолиевой кислоты.
Для чего используют этот анализ?
Для таких целей:
- В рамках определения нарушений формы и размера, а также изменений числа эритроцитов, тромбоцитов, лейкоцитов и различных типов кровяных элементов (включая любые незрелые формы) наряду с их процентным соотношением.
- Для диагностики разных заболеваний, связанных с нарушениями образования, функций или с избыточным разрушением форменного элемента.
- Для того чтобы отслеживать формирование клеток со степенью их зрелости при лейкозе, после лучевого лечения, а также в рамках нарушения образования гемоглобина.
Показания к назначению исследования
Общий клинический анализ крови – самое назначаемое лабораторное исследование для количественной и качественной оценки основных классов форменных элементов крови.
Исследование включает определение концентрации основных форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов), уровня гемоглобина, величины гематокрита, а также расчет эритроцитарных индексов (MCV, RDW, MCH, MCHC).
Эритроциты (красные кровяные тельца) обычно составляют около 40% объема крови. Их основная функция — транспорт кислорода из легких по всему организму. Продолжительность жизни эритроцита составляет в среднем 120 дней. Таким образом, костный мозг должен постоянно вырабатывать новые эритроциты, чтобы заменить те, которые «стареют» и распадаются или же теряются в результате кровотечения. Изменения в количестве эритроцитов обычно сопровождаются изменениями и других показателей: гематокрита и уровня гемоглобина.
Гематокрит — это отношение объема красных кровяных телец к объему всех компонентов, называемых цельной кровью, на практике это доля, которую составляют все форменные элементы (количественно, в основном, это эритроциты) от общего объема крови.
Гемоглобин — это железосодержащий белок,содержащийся во всех эритроцитах, который придает клеткам характерный красный цвет. Гемоглобин позволяет эритроцитам связываться с кислородом в легких и переносить его в ткани и органы по всему телу.
Чаще всего низкий уровень гемоглобина сочетается с низким количеством эритроцитов и низким гематокритом и указывает на анемию.
Когда назначают данное исследование?
В том случае, если по результату общего анализа и лейкоцитарной формулы (что назначается по наиболее широкому кругу показаний), выявляется значительное повышение количества лейкоцитов, атипичных или незрелых клеток, тогда необходимо сделать мазок крови. Помимо прочего подобное исследование важно осуществлять в ряде таких ситуаций:
- На фоне подозрения на заболевание, которое влияет на клетки.
- При употреблении лекарств, способных повлиять на их производство.
В рамках проведения анализа мазка крови медики, как правило, применяют венозную либо же капиллярную биологическую жидкость.
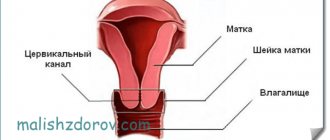
Микроскопия гинекологического мазка
У женщин забор мазков проводится в каждое посещение гинеколога, будь то плановое посещение.
Визит с жалобами, планирование беременности или постановка на учет по поводу уже наступившего интересного положения.
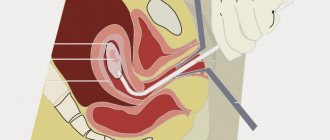
Мазок берется тампонами из уретры, влагалища и цервикального канала во время осмотра на кресле.
Перед забором мазка рекомендуется не мочиться пару часов (чтобы моча не смыла микрофлору мочеиспускательного канала), не спринцеваться, не пользоваться антисептиками для интимной гигиены.
Нередко одновременно с материалом для микроскопии берут анализ на ПЦР или образец для культурального посева.
Стерильный тампон в уретру вводят на 2 сантиметра и вынимают, прижима его к стенке канала.
Из влагалища стараются забрать образец с поверхности участков, подозрительных на воспаление или из заднего свода.
Когда приходят результаты анализа “микроскопия мазка”, расшифровка содержит несколько параметров для каждого из отделов (уретры, влагалища, цервикального канала).
- Указывается количество лейкоцитов (иммунных клеток, показывающих наличие воспаления, если их больше нормы). Во влагалищном мазке их должно быть не более 10, в образце из мочеиспускательного канала порядка 5, в шеечном канале они не должны превышать 30. Микроскопия мазка при беременности может давать в вагинальном образце до 30 клеток лейкоцитарного ряда. Обычно лейкоцитоз влагалищного мазка означает наличие кольпита, уретрального – уретрита, а рост лейкоцитов в цервикальном канале характерен для эндоцервицита.
- Клетки эпителия более 5-10 штук в поле зрения также косвенно указывают на воспалительный процесс. Если же такие клетки не выявлены, то, скорее всего, слизистая атрофична или имеется нарушение гормонального баланса.
- Если выполняется микроскопия мазка, норма предполагает наличие небольшого количества слизи.
- Вариант нормального анализа также предполагает обнаружение молочнокислых бактерий (лактобацилл). Они за счет обеспечения кислой среды подавляют рост патогенной или условно-патогенной микрофлоры.
- Эпителиоциты, на поверхности которых скапливаются бактериальные агенты, называют ключевые клетки. Они фиксируются при бактериальном вагинозе, когда энтерококки, гарднереллы или лептотрихии становятся виновниками дисбиоза при сниженном числе лактобактерий.
- Кокки (стрепто- и стафилококки) – причины неспецифических воспалений в половых путях у женщин.
Что делать, если отклонения в мазке, исходя из показателей нормы, должен решать гинеколог.
Если есть подозрения на обнаружение специфической флоры (возбудителей инфекций, передающихся половым путем), то целесообразны ПЦР-анализы (соскобы эндотелия).
Например, фемофлор на 12 или 16 возбудителей ЗППП.
На основании описаний мазков принято пользоваться понятием четырех степеней чистоты влагалищной среды.
- Нормоценозом называется первая. При этом обнаруживаются клетки эпителия и большое количество палочек Додерляйна (лактобактерий). Реакция среды – кислая (pH от 2,8 до 4,2). Лейкоциты не обнаруживаются.
- При второй степени возможно носительство некоторых микроорганизмов, относящихся к условным патогенам. Существенно падает доля молочнокислых бактерий. Лейкоциты обнаруживаются в пределах 10 клеток. Среда все еще кислая, хотя pH и повышается до 4-4,5. Визуализируются палочки и Грамм-положительная кокковая флора.
- Бактериальным дисбиозом или бактериальным вагинозом считается третья степень. Здесь лейкоцитов может быть больше нормы или они укладываются в ее пределы. Выявляется не только кокковая флора, но и возбудители половых инфекций: трихомонада. Чаще же из бактерий обнаруживают клостридии, гарднереллы, лептотрихии, мегасферы, мобилункус. Они группируются на поверхности эпителиальных клеток, формируя ключевые клетки.
- Четвертая степень подтверждает воспалительный процесс: при щелочной реакции много лейкоцитов, патогенной микрофлоры. Могут встречаться трихомонады, гонококк, споры грибка рода Кандида.
Третья и четвертая степени требуют активного диагностического поиска и назначения специфической терапии.
Контрольный (после лечения) мазок выполняется всегда.
Цитологический мазок шейки матки позволяет определить пять типов изменений шеечного эпителия.
Они могут соответствовать норме или расцениваться, как предраковое состояние или карцинома шейки.
На выполнение анализа требуются примерно сутки.
Это исследование обязательно раз в год всем женщинам.
Также оно проводится перед беременностью, во время наступившей беременности, перед выбором контрацепции, в случае эктопий или воспалений шейки.
Оценивается плотность клеточного материала, размеры и форма клеток, наличие их патологических изменений.
Подготовка
При заборе биоматериала со средним диаметром расширения вены кровь поступать должна быстро в пробирку, которая содержит антикоагулянт. Часто используют этилендиаминтетраацетат, потому что он дает возможность лучше сохранять исследуемый форменный элемент. Правда, для упреждения различного рода морфологических деградаций клеток временной промежуток между взятием свежего и хорошо гомогенизированного биоматериала и изготовлением препарата должен быть, насколько это возможно, коротким.
Подготовка мазков начинается с забора капли крови (как правило, всего одной из капиллярной трубки) на краешек предметного стекла для микроскопа. Затем ее размазывают посредством второго стеклянного элемента, скользящего по первому. Хорошо подготовленный мазок обладает в конце так называемым «языком кошки», указывающим на то, что образец был выполнен корректно и дает возможность провести обследование качественно.
Кровь — это целый мир клеток, который можно сравнить с космосом.
А каждая клетка — это живое существо со своей жизнью, со своей целью, выполняющая свою функцию. При использовании традиционных методов анализов многие показатели остаются длительное время нормальными, поэтому ранние признаки заболевания (быстрая утомляемость, сонливость в течение дня, ухудшение памяти – наиболее частые и явные признаки нарушения состава крови), остаются незамеченными…
И, наверное, со многими бывало, что при плохом самочувствии анализы крови почему-то оказывались в пределах нормы. В чем же причина несоответствия?
Что можно выявить при микроскопическом исследовании крови?
Обычный анализ крови проводится через несколько часов, когда все движение клеток прекратилось. Исследование «живой» капли крови — это исследование образца сразу после взятия в течении не более 5 минут и проводится с увеличением более 1000 раз.
- Важным отличием данного метода от обычных анализов является проведение исследования образца крови без какой-либо предварительной обработки и в присутствии пациента.
- Пациент имеет уникальную возможность заглянуть в клеточный мир своего организма, увидеть отклонения в работе клеток, заняться своим здоровьем на самых ранних этапах болезней.
- Нам удалось микроскоп соединить с видеокамерой и компьютером, что даст Вам возможность увидеть свою кровь на экране.
Метод «живой» капли крови позволяет оценить:
- Качественный анализ состава крови.
- Состояние обмена веществ и гормональный дисбаланс.
- Изменения в клетках крови, что наблюдается при стрессах, воздействии радиации, электромагнитных излучениях, воспалительных процессах в организме, дефиците витаминов, микроэлементов и белка.
- Состояние эритроцитов: форму, размер, их взаимодействие, расположение в плазме крови, агрегацию (склеивание), ведущему к кислородному голоданию.
- Состояние лейкоцитов, их величину, активность (важно помнить, что уменьшение количества лейкоцитов сигнализирует о воспалительных процессах в организме).
- Состояние лимфоцитов в крови и возможность организма к самовосстановлению;
- Состояние тромбоцитов и тенденцию к образованию тромбов, предрасположенность к повышенному свертыванию, сосудистым тромбозам, ишемии, гипертонии;
- Степень чистоты плазмы крови и различные включения: холестерина, сахара, мочекистых солей;
- Стадию накопления и распределения шлаков в организме человека;
- Причины повреждения красных кровяных клеток — недостаток фолиевой кислоты и витамина Б12, дефицит железа;
- Состояние обмена жиров и предрасположенность к атеросклеротическим процессам.
Подготовка к процедуре:
Не принимать пищу за 2 часа;
В день диагностики постарайтесь неупотреблятьмясо, сладкуюи жирную пищу.
Кровь — это основная жизненная среда, от которой зависят все процессы, протекающие в органах и клетках!
С помощью микроскопического метода диагностики по капле живой крови врач может подобрать более точную и индивидуальную схему процедур лечебного курса.
Не откладывайте визит к врачу – это опасно!
Окраска
Окраска проводится стандартным методом. Перед этой процедурой изготовленный мазок крови высушивается на воздухе посредством покачивания предметного стекла, что дает возможность избегать формирования неокрашенной светлой зоны в центре эритроцитов. Благодаря этому соответственно исключается ошибочная интерпретация гипохромии.
Могут быть и прочие артефакты окраски. К примеру, окрашивание по Райту предоставляет преципитат. Подобное происходит тогда, когда краску через какой-то период не обновили, предметное стекло длительное время находилось в окрашивающем растворе или плохо было отмыто. В результате накопление красителя интерпретировать можно в качестве наличия в крови паразитов и бактерий. Кроме этого, окрашивание мазка с морфологией клеток может быть изменено в рамках контакта предметного стекла с паром формалина. Обычно красятся образцы по методу Романовского на основе метиленового синего и эозина.
Классическая окраска мазков крови, как правило, значительно отличается от быстрой. В последние время подобные методики имеют свои преимущества, так как они являются устойчивыми к вариациям кислотности растворов и формированию депо вещества. Но, тем не менее, они являются менее эффективными в целях выявления полихроматофилов и плохо меняют цвет гранул базофилов и мастоцитов.
Для того чтобы получить визуальную специфическую картину ретикулоцитов, требуется провести окрашивание с новым метиленовым синим. В пластиковых пробирках кровяную каплю перемешивают с двумя элементами NBM. Пробирка оставляется при комнатной температуре на десять минут. Маленькая капля после перемешивания помещается на предметное стекло и размазывается точно так же, как во время выполнения мазка. Затем предметное стекло быстро высушивается на воздухе и исследуется под микроскопом с огромным увеличением.
Норма эритроцитов
Какое же количество этих тельцев должно присутствовать в биоматериале? В норме эритроциты в мазке на флору должны отсутствовать. Однако небольшое их количество нестрашно для организма и здоровья.
Какое количество эритроцитов в мазке на флору у женщин считается нормой, мы выяснили. Нормальным также считается имеющиеся в поле зрения доктора-лаборанта, который смотрит в окуляр микроскопа, нескольких телец. Увеличенное количество эритроцитов у женщин в мазке на флору говорит о протекании воспалительного процесса на шейке матки. Данный признак не прямой при этом, а косвенный.
Мазок у женщины с шейки матки должен браться специальной щеточкой с силиконовыми щетинами. При сильном воспалительном процессе шейки ткани становятся настолько ранимыми, что упругие щетины щетки расцарапывают до крови ее, а в мазок проникает огромное количество эритроцитов.
Систематическое исследование
В рамках оценки крайне важно руководствоваться единой схемой исследований. Микроскопия мазка крови, который выполнен одним тонким слоем с округлостью на кончике, утолщается к своему основанию. Клетки оцениваются на тонком рисунке, так как толстый несет в себе мало сведений. При малом увеличении краевая часть мазка, преимущественно его округлый конец, обычно обследуется на выявление агрегата тромбоцитов либо атипичных широких клеток (лифмобласты или дендритные элементы).
Слой может обладать формой зигзагов или косички, что позволяет достаточно четко наблюдать различные кровяные клетки в рамках направленного исследования по алгоритму APEL, где A предполагает другие атипичные элементы с паразитами, Р обозначает тромбоциты, Е говорит об эритроцитах, а L о лейкоцитах.
Исследование мазков крови является довольно распространенной методикой, позволяющей быстро продиагностировать различные часто встречающиеся нарушения. Главными условиями эффективного применения этого метода выступает строгое соблюдение техники исследования мазка с систематическим анализом с соблюдением алгоритма процедуры.
Микроскопия мазка в урологической практике
Микроскопия мазка мужчин обычно подразумевает исследование материала из мочеиспускательного канала.
Поводом для выполнения исследования становится обращение с жалобами на расстройства мочеиспускания, выделения из уретры.
Целесообразно выполнение не только мазков, но и соскобов, которые подвергаются полимеразной цепной реакции с целью найти генетический материал возбудителей.
Позволяет найти микроскопия мазка: лейкоцитоз, некоторые виды возбудителей ИППП, то есть установить признаки воспаления.
Если планируется микроскопия мазка, как берется анализ?
Манипуляцию обычно выполняет на приеме уролог ил венеролог.
Если врач опытный, что процедура не особенно болезненна и не сопровождается никакими осложнениями.
Зонд вводится в уретру на 1.5-2 сантиметра.
Так как следует не только забрать материал для клеточного анализа, но и собрать образец для ПЦР-диагностики, зонд снабжен щеточкой, которая задирает клетки эпителия уретры.
При стандартном заборе материала это может приводить к неприятным ощущениям, небольшим контактным кровотечениям.
Результатом становятся боли при мочеиспускании, сохраняющиеся до двух суток.
Чтобы снизить эти побочные эффекты, можно пользоваться обезболивающими гелями для внутриуретрального введения сразу после процедуры.
Или обратиться к опытным венерологам нашей клиники, имеющим собственные наработки по безболезненному забору мазков.
Когда назначена микроскопия мазка, какая требуется подготовка к анализу?
Рекомендован отказ от сексуальных контактов на двое суток до исследования и воздержание от мочеиспускания в течение двух часов перед забором материала.
Целесообразность проведения анализа
Имеется достаточно большой круг заболеваний, а вместе с тем и расстройств, на фоне которых могут меняться свойства клеток, которые циркулируют в кровяном русле. В норме в этот биоматериал из костного мозга проникают только зрелые элементы, но при ряде патологий, например при лейкозе, в него могут попадать незрелые аналоги в виде бластов. При некоторых болезненных состояниях, к примеру, при массивных инфекциях, в лейкоцитах появляться могут характерные примеси, сами клетки становятся атипичными, как, например, при инфекционных мононуклеозах.
При дефиците железа или витамина B12, при врожденном нарушении синтеза гемоглобина изменяться могут свойства и внешний вид эритроцитов. Обнаружение в мазке подобных патологических клеток в чрезмерном количестве дает возможность заподозрить вызвавшую их патологию и назначить пациенту дополнительное обследование. Мазок крови регулярно может назначаться людям с онкологическими недугами костного мозга или лимфоузлов в рамках наблюдения за динамикой и контроля над эффективностью терапии.
Микроскопия простатического секрета
Микроскопия мазка из простаты берется на приеме у уролога.
После пальцевого массажа железы, выполняемого через прямую кишку, собирается простатический секрет, выделяющийся из уретры.
Его обычно обследуют методикой ПЦР (ищут возбудителей половых инфекций) и микроскопируют.
Для этого стандартно готовятся мазки на предметном стекле, которые рассматриваются с окрашиванием или без него.
- Также, как и для уретры, считают лейкоциты. В норме клеток должно быть не более 5-10 в поле зрения.
- Лецитиновые зерна – показатель функционирования простаты. В норме их порядка 100. Если зерен меньше, это косвенно указывает на снижение работоспособности железы и сказывается на качестве спермы.
- Слизь в большом количестве выделяется при воспалении самой простаты или подмешивается в мочеиспускательном канале.
- Кристаллами Бехчета называют отложения солей, которые косвенно указывают на малое количество спермиев.
- Амилоидные тельца свидетельствуют о простатическом застое.
- Эритроциты – это признак кровотечения за счет травм простаты камнями или при онкологических ее поражениях.
- Признаками хронического простатита становятся и макрофаги.
- Кокковая флора, грибки, трихомонады и гонококки могут визуализироваться, но их обнаружение должно подтверждаться полимеразными цепными реакциями.
Чаще всего наряду с микроскопическим исследованием образцов простатического сока проводится ПЦР-исследование и бактериологические посевы.
При необходимости с определением чувствительности микрофлоры к антибиотикам.
Ранее широко использовали методы провокации перед микроскопией, которые оживляли микрофлору и позволяли стимулировать скрытую инфекцию.
Сегодня эти методики могут не использоваться благодаря более совершенным способам верификации возбудителей половых инфекций, например, полимеразной цепной реакции.
К провокативным методикам относятся: употребление в пищу острых и соленых блюд, алкоголя, введение пирогенала или гоновакцины.
Препараты вводят за один-два дня до исследования.
О мазке на флору
Нормальная микрофлора женского влагалища довольно разнообразна, она содержит в себе большое количество различных бактерий. У представительниц слабой половины человечества репродуктивного возраста главными микроорганизмами являются лактобациллы, но кроме них также находят уреаплазм (у 80 % пациенток), гарднерелл (у 45 % пациенток), кандид (у 30 % пациенток) и микоплазм (у 15 % пациенток) — это условно-патогенные микроорганизмы, при снижении иммунной системы которые могут стремительно размножаться, а также приводить к возникновению воспалительного процесса. Они требуют назначения адекватного лечения. В отсутствии какого-либо клинического проявления, например, патологического выделения с неприятным ароматом или зудом в зоне промежности, определение данных микроорганизмов как патология трактоваться не должно.
Хламидии, а также вирусы могут находиться у пациенток, которые никаких жалоб не предъявляют, но данные агенты не считаются частью естественной микрофлоры, а их наличие указывает на скрытую инфекцию.
Микрофлора во влагалище динамична, она может меняться в разные дни цикла. Бывают такие периоды, когда лактобациллярная флора доминирует и те дни, в которые преобладает гарднерелла. Значительно нарушение в микрофлоре баланса микроорганизмов, которое сопровождается клинической симптоматикой, находится в основе подобных состояний, например, бактериального вагиноза и кандидоза. Такие состояния способны часто рецидивировать, включая даже малейшие изменения в состоянии здоровья пациентки или во время приема антибиотиков. Особенно от этого страдают женщины, у которых имеется семейная предрасположенность.
Мазок на флору (который также называется «общий мазок») — это первый и немаловажный шаг при оценке инфекционно-воспалительного процесса, локализующегося в урогенитальной области. Такой мазок позволяет быстро выявить одно из нижеописанных состояний:
- Норма.
- Нарушения микрофлоры влагалища, куда следует отнести бактериальный вагиноз.
- Инфекция, которая вызвана грибами рода кандид, например, молочница.
- Инфекции, которые передаются половым путем, в частности, гонорея и трихомониаз.
- Неспецифический, или бактериальный, вульвовагинит. В таком случае в мазке лейкоциты присутствуют в большом количестве. При выявлении огромного количества лейкоцитов и наличии клиники воспалительного процесса возможно назначить антибиотики широкого спектра воздействия, которые уничтожают до 90% бактерий. В случае отсутствия лечебного эффекта необходимо осуществить бактериологический посев, так как микроскопически нельзя определить конкретный вид микроорганизма, который вызвал воспаление. Бакпосев сопровождается обычно выявлением чувствительности к антибиотикам, благодаря чему можно выбрать оптимальный препарат, а также достичь должного эффекта терапии.
Мазок на флору не способен определить:
- Внутриклеточные и скрытые инфекции (хламидии, микоплазмы, герпес, ВПЧ, уреаплазмы, ВИЧ). Для их определения обязательно определяется ДНК агента методом ПЦР.
- Беременность у женщины.
- Предопухолевую и опухолевую патологию. Делается мазок на цитологию, суть которого заключается в определении качественного изменения эпителия при помощи специальных окрасок.
Эритроциты в биоматериале на цитологию
В некоторых случаях эритроциты в мазке у женщин можно обнаружить в биоматериале на цитологию. Происходит это по причине того, что специалист взял материал для мазка грубо и случайно при этом разрушил сосуды, которые проходят в нежной ткани шейки матки.
В данном случае после забора мазка несколько часов у женщины могут наблюдаться слабые выделения с небольшой примесью крови. Конечно, при данных обстоятельствах будет большое количество эритроцитов в мазке.
В этой ситуации присутствие кровяных телец не будет патологией. Доктор, который взял материал для исследования, пометить в бланке, сопровождающем микропрепарат, настоящую причину имеющихся красных элементов — эритроцитов в мазке, в норме которые должны отсутствовать. Причины появления данных телец могут быть разными, начиная от области забора биоматериалов и заканчивая обстоятельствами, независящими от состояния здоровья пациентки.