Среди многочисленных методов исследования молочной железы, основанных на применении самых последних достижений диагностической медицины, таких как УЗИ, МРТ и КТ, наиболее востребованным остается маммография, выполненная с помощью рентгенологического излучения.
Поскольку негативное влияние рентгена на здоровье женщины неоспоримо – одним из самых важных аспектов проведения маммографии является получение максимального количества информации о состоянии молочных желез с наименьшим ущербом для организма.
Собственно, качество полученной информации является приоритетным при любых способах обследования, и именно оно обусловливает сроки, когда лучше делать маммографию, так как циклические изменения, происходящие в женском организме, влияют на все органы репродуктивной системы, вызывая незначительные изменения в структуре тканей молочной железы.
Когда направляют на маммографию
Маммография – это неинвазивное обследование молочной железы при помощи рентгеновских лучей (без проникновения инструментов через кожу), которое позволяет выявить злокачественный опухоли на ранней стадии. Направление на обследование выдают такие специалисты: гинеколог, маммолог, эндокринолог, хирург.
Специалисты не могут выделить точные причины, по которым возникают опухоли, они называют самые распространённые факторы, среди которых:
- наследственные характеристики;
- гормональный стресс на фоне частых абортов или беременностей, а так же в связи с употреблением оральных контрацептивов;
- вредные привычки (особенно, табакокурение);
- техногенные, экологические факторы.
Рекомендуется проводить маммографию в таких случаях:
- в возрасте после 40-45 лет или при ранней менопаузе регулярно каждый год;
- при болезненных ощущениях и уплотнениях в груди или при наличии выделений из сосков, при изменении цвета и формы околососковых кружков;
- в случае хронических заболеваний (гинекологических, эндокринных), при генетической предрасположенности к опухолям;
- для профилактики после лечения опухоли или для оценки проведённого лечения.
На современном оборудовании выделяются минимальные дозы ионизирующего излучения, близкие к естественному радиационному фону окружающей среды. Это обследование считается условно опасным и обычно не вызывает негативных последствий, однако, для проведения маммографии имеются определённые противопоказания:
- беременность на любом сроке;
- период грудного вскармливания и лактации;
- постабортный период до полугода;
- воспаление или повреждение кожи на груди и сосках;
- возраст женщины до 35-36 лет.
Это обусловлено не столько предполагаемым вредом, сколько тем, что в период беременности и лактации изменяется структура и форма молочной железы, поэтому результаты обследования могут быть недостоверными. При необходимости врачи индивидуально решают вопрос о назначении данной процедуры, возможно проведение ультразвуковой маммографии (УЗИ молочной железы).
Описание результатов ультразвуковой диагностики носит субъективный характер из-за изменчивой структуры тканей, очень искажается от гормонального уровня, возраста пациентки и репродуктивного периода, массы тела и прочих показателей. Имеются проблемы с унификацией критериев оценки ультразвукового исследования – что считается нормальным, допустимым или патологическим состоянием.
Сочетание рентгенографической маммографии с другими диагностическими процедурами
Как и любые другие лучевые методы диагностики, рентгенографическая маммография наносит определенный вред, повышая риск развития онкологических заболеваний на десятые доли процента, после каждой процедуры. Принимая во внимание, необходимость ежегодного проведения флюорографии, несущую вдвое большую лучевую нагрузку, чем маммография, совокупное облучение грудного отдела может привести к отдаленным негативным последствиям.
Особенно высок риск развития онкологических заболеваний у молодых пациенток, так как все обменные процессы у них протекают с относительно высокой скоростью, и при воздействии даже незначительных мутагенных факторов, процент формирования злокачественных образований, гораздо выше, чем при аналогичном воздействии на пациенток после 50 лет.
Несмотря на то что количество лучевой нагрузки рассчитывается исходя из годовой нормы облучения, то есть учитывают суммарное количество единиц, воздействующих на человека, принимая во внимание и фоновое излучение, сопровождающее постоянно, не рекомендуется выполнять маммографию и флюорографию одновременно. Интервал между процедурами должен составлять не менее 3 месяцев.
Учитывая все это, врач должен определить, когда можно выполнить диагностику и какой из видов маммографии целесообразнее использовать, принимая во внимание возраст пациентки и количество имеющихся в анамнезе рентгенологических процедур.
Важно! Ограничение на одновременное применение маммографии и флюорографии не распространяется на женщин с диагностированным злокачественным новообразованием. В этом случае, комплексная диагностика позволяет выявить степень распространения злокачественного процесса, наличие или отсутствие метастазов. Ультразвуковая маммография выполняется как обычное УЗИ.
Разновидности обследования молочной железы
Существуют более результативные и современные способы диагностики по сравнению с обычной рентгенологической маммографией.
- Компьютерная (цифровая) рентгенологическая маммография – результаты выводятся на цифровые носители, а не на плёнку, при этом снижается доза излучения. Данная методика позволяет более точно определить патологию и повсеместно вытесняет привычную плёночную фиксацию результатов.
- Радиотермометрическая (микроволновая) маммография – определяет температуру различных участков молочной железы. Для этого в нескольких точках специальным прибором измеряют температуру кожи и выстраивают термограмму. Участки с повышенной температурой требуют особенного внимания, поскольку там может быть выявлена опухоль.
- Электроимпедансная маммография – исследуется сопротивление тканей молочной железы электрическим импульсам. На увлажнённую водой грудь воздействуют переменным маломощным током, который не ощущается пациенткой. Приложенный датчик передаёт подробное изображение на монитор, оно обрабатывается специальной программой и в результате определяется, где мышечная, жировая, соединительная ткань, где жидкость, отложение кальцинатов. Подобная методика полностью безопасна, но не гарантирует точные результаты проверки (патологии выявляется в количестве менее 80 %).
- Магнитно-резонансная маммография – подобная методика не использует ионизирующее излучение, а воздействует на организм посредством магнитных полей, поэтому полностью безопасна. Это обследование можно проводить с использованием контрастных веществ, которые указывают новообразования в груди на самых ранних стадиях формирования. Пациентка предварительно принимает специальные препараты, которые обладают свойством накапливаться в опухолевых тканях, поэтому опухоль при исследовании становится заметной. В результате чего врач получает сведения о размерах и расположении опухоли, о наличии метастазов.
- Томографическая маммография – полученные снимки молочной железы складываются в объёмное изображение, по которому можно определить локализацию новообразования и прочие данные о болезни. Всё чаще применяется томосинтез молочной железы, который выводит изображение в виде тонких срезов. Как и в компьютерной томографии, данные для томосинтеза получаются путём смещения излучателя.
- Томографическая лазерная маммография использует лазерное излучение в инфракрасном диапазоне. При этом получаются трёхмерные изображения с очень информативными результатами. Можно исследовать буквально каждый миллиметр ткани, а точность диагностики достаточно высокая.
Довольно дорогостоящие методики, редко используются для плановых осмотров, но при подозрении на опухоль позволяют быстро и безошибочно поставить диагноз.
Психолог
Как ни странно, но подготовку к ЭКО, наряду со сдачей обязательных лабораторных анализов, иногда необходимо начинать с похода к психологу. Не стоит удивляться! Роль данного специалиста сильно недооценена в нашей стране, и отчасти причина кроется в самих пациентках, которые пренебрегают походом к данному специалисту.
Онколог
Если у вас в анамнезе было онкологическое заболевание и прошло более 5 лет после окончания лечения, потребуется консультация онколога для разрешения прохождения процедуры ЭКО и вынашивания беременности.
Невролог
Консультация данного специалиста может потребоваться при наличии у пациентки в анамнезе неврологических заболеваний или жалоб, указывающих на возможную неврологическую патологию.
Кардиолог
Кардиологическая патология при хорошей компенсации может не иметь никаких клинических проявлений. Поэтому проведение ЭКГ является обязательной процедурой. Изменения на ЭКГ, осмотр терапевта, характер течения предыдущих беременностей может потребовать консультации кардиолога.
Андролог
Андролог занимается решением проблем, связанных с мужским бесплодием.
— относительно новое направление в медицине, в котором пересекаются генетика, общая и молекулярная биология, эмбриология, физиология и эндокринология. Конечно, основной специализацией данного направления является . Причем речь идет не только о влиянии медико-биологических показателей, но и о социально-психологических аспектах жизни.
Правильно подобранная медикаментозная терапия в некоторых случаях мужского фактора бесплодия способна значительно улучшить показатели спермограммы, оптимизировать результаты ЭКО.
При (отсутствии сперматозоидов в сперме) могут потребоваться процедуры получения сперматозоидов из яичка (TESA) или придатков яичка (MESA).
Терапевт
Консультация терапевта назначается после получения результатов анализов крови и ЭКГ. Опрос и осмотр позволяет выявить скрытую экстрагенитальную патологию у женщины. При наличии хронических заболеваний, терапевт оценивает факторы риска, дает заключение об отсутствии противопоказаний к ЭКО и вынашиванию беременности.
Маммолог
Консультация врача-маммолога – необходимая ежегодная процедура для женщин старше 18 лет!
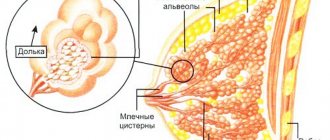
Молочные железы – это гормонально зависимый орган, т.к. изменения структуры молочных желёз зависят от менструального цикла, а именно от двух самых главных женских половых гормонов – эстрогенов и прогестерона. Различные изменения в тканях молочной железы чаще всего возникают из-за нарушения баланса этих двух гормонов.
Врач, который занимается профилактикой и лечением заболеваний молочных желёз называется маммолог
.
Как проводится консультация маммолога
Осмотр молочных желез проводится со 2 до 10 дня менструального цикла включительно, для исключения гормонального влияния на железы, о чём сказано выше. Если менструаций нет – то в любой день.
Осмотр
молочных желез проводится при хорошем освещении в двух основных положениях:
- Стоя, руки опущены свободно вдоль тела;
- Стоя, руки подняты, ладони за головой.
При осмотре оценивают:
- размер молочных желез;
- контуры;
- симметричность;
- состояние кожных покровов (цвет, наличие отёка, высыпания, изъязвления);
- состояние соска и ареолы (размер, форма, расположение, выделения из соска, их характер).
Пальпация
молочных желёз проводится в положении пациентки лёжа на спине и в положении стоя (руки лежат на голове).
При пальпации оцениваются следующие характеристики:
- консистенция;
- эластичность;
- однородность;
- чувствительность;
- наличие объемных образований, их локализация (место расположения, размер, форма, подвижность, четкость контуров);
- пальпируется подмышечные лимфатические узлы.
При выявлении или даже при подозрении на какие-либо отклонения, маммолог направит для уточнения диагноза на УЗИ (ультразвуковое исследование) или маммографию (рентгенологическое исследование).
Консультация маммолога перед ЭКО
Если вы вступаете в протокол экстракорпорального оплодотворения, то вас должен обязательно осмотреть врач маммолог. Перед ЭКО это не единственный специалист, которого вам придется посетить. Заключение маммолога для ЭКО, как и врача терапевта, необходимо для определения возможных противопоказаний к беременности или гормональной стимуляции.
Перед консультацией маммолога целесообразно сначала сделать УЗИ молочных желёз (если вам меньше 35 лет) или маммографию (если вам уже больше 35 лет). Эти исследования позволяют оценить структуру молочных желёз.
Если проблем нет – доктор выдаст заключение, и вы сможете вступить в протокол ЭКО. Если обнаружится заболевание, являющееся противопоказанием к стимуляции или беременности, придётся вначале пройти курс терапии, и только после этого заниматься планированием семьи.
Вы должны незамедлительно обратиться к маммологу в следующих случаях:
- болезненные ощущения, чувство распирания, тяжести в груди, особенно если эти ощущения не проходят после менструации;
- любые изменения формы, размеров и симметричности молочных желез;
- изменения конфигурации молочных желез (втянутые участки, выпячивания);
- изменения состояния соска и ареолы (темный участок вокруг соска): деформация, изъявления, втянутые участки.
- наличие выделений из соска, если Вы не беременны или не кормящая мама;
- изменение состояния кожных покровов (покраснения, оттеки, «лимонная корка»);
- расширение кровеносных сосудов;
- наличие узелковых уплотнений, болезненных участков.
УЗИ молочных желёз и маммография
УЗИ широко применяется в диагностике заболеваний молочных желёз. Особенно исследование информативно при обследовании женщин молодого возраста (до 35 лет), также УЗИ информативно для оценки состояния силиконовых протезов.
УЗИ сканирование позволяет получить изображение всех структур молочных желез. Этот метод не требует специальной подготовки, но следует помнить, что проводится в Iфазу менструального цикла (до 10 дня цикла). Начало цикла считается от первого дня последней менструации.
Маммография является высокоинформативным методом исследования молочных желез. По данным различных авторов точность диагностики составляет от 60% до 90%. Противопоказано проведение маммографии женщинам младше 35 лет, а также во время беременности и кормления грудью.
Регулярные профилактические осмотры – 1 раз в год, а женщинам 40 лет и старше – 2 раза в год, являются своевременным выявлением не только онкологических, но и доброкачественных заболеваний молочных желез, что позволяет качественно провести лечение.
Также маммолог может назначить следующие исследования:
Цитологическое исследование выделений из сосков.
При появлении выделений из сосков вне лактации врач-маммолог назначает цитологическое исследование отделяемого. Проанализировав их состав, врач сделает вывод о наличии или отсутствии какого-либо заболевания и назначит соответствующее лечение.
Анализ крови для оценки гормонального статуса.
При подозрении на нарушение гормонального баланса в организме врач-маммолог должен чётко знать соотношение эстрогена, прогестерона, пролактина и других гормонов, чтобы принять правильное решение о лечении.
Получение справки для ЭКО у терапевта может превратиться в длительную и неприятную эпопею. После сдачи ряда анализов, женщина желающая провести экстракорпоральное оплодотворение отправляется для получению справки к терапевту, который выносит окончательное решение — можно ли проводить ЭКО для данной пациентки или нет.
Перечень анализов, которые нужно сдать для проведения ЭКО довольно стандартный — анализы мочи и крови, флюорография, ЭКГ и УЗИ. Также терапевт может попросить справку от маммолога. Если у пациентки присутствуют серьезные хронические заболевания, терапевт может потребовать справку и от профильных врачей.
Проблема получения справки разрешающей ЭКО у врачей-терапевтов зачастую связана с перестраховкой. Врач опасается выдать разрешающую справку, опасаясь неблагоприятных последствий. Ну и конечно, никто не отменял хамство и разгильдяйство в российских поликлиниках. Длинные очереди и, мягко говоря, не самая дружелюбная атмосфера в них — обязательный атрибут любой очереди к терапевту.
Всё это приводит к тому, что попавшая в бюрократический лабиринт женщина, итак взволнованная ожиданием предстоящей процедуры ЭКО, начинает думать — «А может быть можно где-нибудь купить справку от терапевта?» К этой мысли женщину также подталкивает ограничение по времени — ЭКО процедура дорогостоящая и длительная по времени. Весь курс рассчитывается с точностью до одного дня и откладывать никак нельзя. Так что мысль о покупке медицинской справки вполне закономерна и мы поможем вам в этом вопросе.
Где купить справку для ЭКО от врача-терапевта?
Вы можете заказать готовую справку от терапевта с разрешением на ЭКО у нас. Мы оформляем любые медицинские документы с доставкой по Москве в течение одних суток. Обращаясь к нам, вы имеете возможность получить официальный медицинский документ без хождения по врачам и даже без сдачи анализов.
Справка будет оформлена на официальном бланке. В диагнозе будет обозначено что противопоказаний к проведению программы экстрокорпорального оплодотоврения (ЭКО) и беременности не выявлено. Справка заверяется печатью нужного медицинского учреждения и подписью врача.
Заказать справку для ЭКО с доставкой очень просто — достаточно позвонить нам по телефону указанному на сайте или отправить запрос через форму обратной связи. Наш оператор свяжется с вами в ближайшее время и уточнит детали заказа.
Справки для ЭКО от маммолога
Также у нас вы можете купить справку для ЭКО от врача-маммолога. С получением этой справки также возникают иногда проблемы, которые невозможно решить быстро, а время поджимает и вопрос с документами надо решать быстро.
Также как и справка от терапевта, данный документ оформляется профессиональными мед. работниками со стажем. Оформлением всех «женских» справок занимается у нас особая группа специалистов, имеющая опыт в работе именно над этими справками.
Доставку можно заказать в любое удобное вам место в Москве и даже в Московской области. К центральным станциям метро наш курьер доставит справку бесплатно! Деньги передаются курьеру только после проверки правильности заполнения документа. Срок оформления и доставки — один день. Обращайтесь!
Обследование мужчины:
- спермограмма (действ. 1 год)
- ан.крови на СПИД, гепатит В и С (действ. 3 мес)
- сифилис (действ. 1 мес.)
- ан.крови на антигены вируса простого герпеса 1, 2 (действ. 3 мес.)
- микроскопическое исследование уретрального отделяемого; трихомониаз (посев), уреаплазмоз (ПЦР), микоплазмоз (ПЦР), хламидиоз (ПЦР); вирус простого герпеса 1,2 (ПЦР), цитомегаловирус (ПЦР) (действ. 6 мес.)
Обследование женщины:
- анализ крови на гормоны ФСГ, ЛГ, пролактин, тестостерон,ТТГ, Т4своб., ДГЭА-сульфат, 17-ОНР, АМГ (действ. 6 мес.).
- ан.крови на СПИД, гепатит В и С (действ. 3 мес).
- сифилис (действ. 1 мес.)
- (действ. 1 мес.)
- микроскопическое исследование отделяемого из уретры на гонококк (действ. 1 мес.)
- мазки на инфекции: хламидии (ПЦР), цитомегаловирус (ПЦР), микоплазма (Mycoplasma genitalium ПЦР), герпес (ПЦР), ВПЧ (ПЦР) (действ. 3 мес.)
- уреаплазма (Ureaplasma urealyticum) (посев), микоплазма (Mycoplasma hominis) (посев) (действ. 3 мес.)
- (действ. 1 год)
- ан. крови клинический (действ. 1 мес.)
- ан.крови биохимический: креатин,билирубин, общий белок, АЛТ, АСТ, щелочная фосфатаза, глюкоза (действ. 3 мес.)
- группа крови, резус фактор(действ. 1 мес.)
- ан.крови на антигены вируса простого герпеса 1,2 (действ. 3 мес.)
- анализ крови на антитела IgG и IgM к краснухе, токсоплазме, цитомегаловирус (действ. 3 мес.)
- гемостазиограмма (действ. 1 мес.)
- общий ан.мочи (действ. 1 мес.)
- ЭКГ (действ. 1 год)
- Флюрография (действ. 1 год)
- заключение терапевта об отсутствии противопоказаний к беременности и ЭКО (действ. 1 год)
- консультация и заключение маммолога об отсутствии противопоказаний к беременности и ЭКО (действ. 1 год)
- УЗИ молочных желез (действ. 1 год)
- маммография (женщины старше 35 лет) (действ. 1 год)
Другие исследования при необходимости по назначению врача:
- рентгенограмма черепа, КТ или МРТ
- лапароскопия
- УЗИ почек, печени, брюшной полости
- анализ мочи на 17-КС
- консультация генетика
- кариотипирование
- консультация андролога, уролога,эндокринолога,терапевта.
- другое
Обследование для суррогатной мамы
- Группа крови, резус фактор
- Анализ крови клинический
- Анализ крови на антитела (к токсоплазме, цитомегаловирус, IgG и IgM к краснухе)
- Анализ крови биохимический (креатинин, билирубин, общий белок, АЛТ, АСТ, щелочная фосфатаза, глюкоза)
- Анализ крови на гормоны (ТТГ, Т4 свободный)
- Общий анализ мочи
- Мазок из цервикального канала и влагалища
- Цитологическое исследование шейки матки
- Осмотр врача терапевта+ЭКГ
- Заключение терапевта об отсутствии противопоказаний к беременности и ЭКО
- Флюорография
- Осмотр врача маммолога+УЗИ молочных желез (с 6 по 12 день менструального цикла). Заключение врача маммолога об отсутствии противопоказаний к беременности и ЭКО.
- Заключение врача психиатра о том, что « не состоит на учёте»
- Свидетельство о браке
- Свидетельство о рождении детей
Обследование для доноров ооцитов
- Анализ крови на СПИД, гепатит В и С, сифилис
- Группа крови, резус фактор
- Анализ крови клинический
- Анализ крови на АМГ, ТТГ
- Анализ крови на свёртываемость (гемостазиограмма)
- Анализ крови на вирус простого герпеса 1 и 2
- Анализ крови на антитела: к токсоплазме, цитомегаловирус, IgG и IgM к краснухе
- Анализ крови биохимический: креатинин, билирубин, общий белок, АЛТ, АСТ, щелочная фосфатаза, глюкоза
- Общий анализ мочи
- Кариотипирование (медико-генетическое обследование)
- Мазок из цервикального канала и влагалища
- Микроскопическое исследование отделяемого из уретры на гонококк(Neisseria gonorrhoeae)
- Мазки на инфекции: хламидии (ПЦР), цитомегаловирус (ПЦР), микоплазма (Mycoplasma genitalium ПЦР), герпес (ПЦР), ВПЧ (ПЦР), уреаплазма (Ureaplasma urealyticum) (посев), микоплазма (Mycoplasma hominis) (посев)
- Цитологическое исследование шейки матки
- Осмотр врача терапевта+ЭКГ, заключение терапевта об отсутствии противопоказаний к донорству.
- Флюорография.
- Осмотр врача маммолога+УЗИ молочных желез (с 6 по 12 день менструального цикла). Заключение врача маммолога об отсутствии противопоказаний к ЭКО.
- Заключение генетика
- Заключение врача психиатра о том, что «не состоит на учёте»
Все большее количество семейных пар оказываются бесплодными. Современная медицина дает им возможность обрести желанного малыша. Программа эко в России стала бесплатной с 2009 года, благодаря этому каждая пара состоящая в браке имеет шанс на рождение младенца.
Изменение женского организма в разные периоды менструации
Прогестерон, или «гормон беременности», выделяется в яичниках и надпочечниках, он необходим для того, чтобы подготовить матку к зачатию, помогает сохранить беременность и благотворно влияет на нервную систему. Этот гормон определяет процесс овуляции (появление созревшей яйцеклетки из яичника примерно в середине менструального цикла).
В здоровом состоянии уровень прогестерона в первой половине менструального цикла сравнительно низкий. Далее гормональный уровень поднимается в зависимости от фазы менструации. После овуляции, если наступила беременность, уровень прогестерона повышается дальше, иначе – он снижается и начинаются месячные выделения.
Прогестерон очень сильно воздействует на молочные железы во второй половине цикла, поэтому проведение маммографии во время овуляции или после неё малоинформативно. Лучше проводить обследование груди в первой половине цикла до того, как повысится уровень прогестерона и произойдёт овуляция. В этот период грудные железы самые безболезненные и мягкие на фоне повышенного уровня эстрогенов.
Маммография и климакс
Выше уже было описано, как гормональный фон ежемесячно влияет на женскую грудь, но что делать, если менструации прекратились и наступил климакс? Если женщине исполнилось пятьдесят лет, то она близка к наступлению менопаузы – периода подготовки к климаксу. Месячные прекращаются, гормональный фон перестает устраивать обычные «американские горки» и стабилизируется.
В какой день делать маммографию при отсутствии менструаций? Часто женщины после наступления 45-50 лет переживают, что колебания гормонального фона исказят результат. Врачи же утверждают, что после наступления менопаузы приходить на обследование молочных желез можно в любой день, маммограммы правильно покажут состояние груди.
В какой фазе менструального цикла нужно обследоваться?
Менструальный цикл зависит от индивидуальных особенностей и может изменяться в различные периоды половой активности. Выделяют такие основные типы по продолжительности цикла:
- Короткий менструальный цикл (продолжается 21-28 дней) – маммографию проводят с 3 по 7 день цикла.
- Средний цикл (продолжается 28-35 дней) – в этом случае можно заниматься обследованием с 5 по 12 день.
- Длительный цикл (дольше 35-36 дней) – наиболее благоприятный промежуток для проведения маммографии с 9 по 18 день.
При нерегулярном цикле маммографию проводят после окончания менструации, при наступлении менопаузы и прекращении месячных можно обследоваться в любое время. Процедура происходит таким образом: женщина становится перед маммографом (рентгеновским аппаратом), грудь фиксируют между двумя пластинами, немного сдавливая.
Каждую грудь проверяют отдельно, это позволяет сравнить их анатомическое состояние и выделить уплотнённые узлы. Выполняют снимок в двух проекциях, по которому врач определяет наличие опухолевых новообразований. Иногда возникает потребность сделать снимки с дополнительными проекциями, чтобы конкретизировать результаты.
Маммография в первые дни месячных
Для получения достоверных результатов маммографии важно правильно определить день ее прохождения, поскольку в разные дни и фазы цикла грудь женщины находится в различных состояниях. Врачи на вопрос, можно ли идти делать маммографию во время месячных и за 1–2 дня перед ними, отвечают отрицательно, поскольку диагностировать опухоль в данный период проблематично. Под воздействием прогестерона железистая ткань груди набухает, структура ее становится плотнее.
Дополнительный фактор, заставляющий женщин отказываться от прохождения процедуры в первые дни месячных – интенсивные болевые ощущения и чувствительность груди. Железу невозможно качественно зафиксировать между пластинами аппарата, результаты обследования получаются поверхностными и недостоверными.
Даже в последние дни менструации женская грудь остается отечной, ее ткани содержат много жидкости, из-за чего при наличии опухоли она остается незамеченной. Если обследование на маммографе является безотлагательным, то записаться к врачу рекомендуется, дождавшись хотя бы последнего критического дня, но не ранее.
В ситуации, когда женщина не ходила к маммологу ранее, а месячных у нее не было несколько месяцев, неожиданный их приход может свидетельствовать о наличии опухоли. Важно безотлагательно посетить поликлинику и пройти диагностику, после показать записи проведенного обследования врачу.
Возможные результаты обследования
В нормальном состоянии на снимках отсутствуют видимые уплотнения или затемнения, ткани выглядят равномерно плотными, без посторонних включений. Просматриваются лимфоузлы обычного размера, сосуды и молочные протоки.
Стандартные результаты описания проведённой маммографии зависят от наличия патологий:
- нулевая категория – неполная оценка, если результаты получились недостаточные или сомнительные, чтобы поставить диагноз;
- I категория – отрицательная, если женщина здоровая, в груди не замечено никаких отклонений;
- II категория – обнаружено доброкачественное образование;
- III категория – выявлено доброкачественное образование, которое требует уточнения и дополнительной проверки, скорее всего, необходима повторная маммография через полгода;
- IV категория – подозрительная опухоль, при которой назначается проведение биопсии для точной диагностики;
- V категория – с высокой вероятностью найдена злокачественная опухоль, поэтому необходима биопсия;
- VI категория – установленная злокачественная опухоль, подтверждённая с помощью биопсии.
При определении результатов специалист ориентируется не только на полученные снимки, но и на историю болезни, и показатели остальных исследований. Если в тканях молочной железы образуются доброкачественные опухоли, то их можно определить по таким признакам:
- затемнённый участок более правильной формы (округлой или овальной);
- чёткие локальные контуры;
- расположенные рядом части не участвуют в опухолевом процессе;
- замедленный рост новообразования без прорастания в окружающие ткани (в динамике наблюдается увеличение поперечника опухоли до 10% в течение года).
Признаки злокачественных опухолей на снимке:
- неправильная форма затемнения (вытянутая, с заметными перетяжками);
- контуры затемнения нечёткие, размытые, прерывистые;
- вокруг опухоли затемнение менее насыщенное (из-за инфильтрации окружающих тканей);
- очаг затемнения может соединяться с кожей или с соском;
- утолщённые кожные покровы в области опухоли;
- при раковых новообразованиях поперечник опухоли интенсивно увеличивается (примерно вдвое за 10-12 месяцев).
Как правильно подготовиться к процедуре
Чтобы результат маммографии был максимально информативным, и не пришлось снова подвергать себя воздействию рентгеновского излучения при повторном снимке, следует правильно подготовиться к прохождению процедуры:
- записываясь на маммографию, точно рассчитайте день менструального цикла;
- если проходите процедуру впервые, уточните все нюансы у лечащего врача;
- за 1-2 дня до обследования перестаньте употреблять кофеинсодержащие продукты;
- если женщина боится, что во время процедуры ей будет больно, можно предварительно принять болеутоляющие препараты, которые не окажут влияния на результат (Ибупрофен);
- в день, на который назначена процедура, нельзя использовать крема, тальк, присыпки и атиперспиранты, поскольку они могут повлиять на результат исследования;
- не надевайте украшения на шею или снимите их перед процедурой;
- оденьте одежду, которая быстро снимается;
- если это не первая процедура, то на прием к маммологу можно захватить предыдущие снимки;
- перед процедурой врачу нужно рассказать обо всех жалобах и показать место, в котором локализуется уплотнение.
Нужно внимательно относиться к своему здоровью и при появлении каких-либо уплотнений в груди незамедлительно обращаться за помощью к специалисту, ведь своевременная диагностика дает большие шансы на полное излечение.
Насколько часто можно делать маммографию
Раковые заболевания молочной железы занимают вторую позицию (после рака лёгких) среди всех онкологических заболеваний. Доброкачественные и злокачественные опухоли молочной железы могут возникнуть в любом возрасте, в период менопаузы и климакса вероятность только возрастает. Опухоли диагностируются у каждой двенадцатой женщины до 40 лет, и с возрастом это соотношение постепенно изменяется: у каждой десятой после 60 лет.
Известно более 50-ти видов мастопатии (доброкачественных опухолей): липомы, фиброаденомы, фибро-кистозные опухоли и множество злокачественных видов. Все опухоли эффективнее лечатся на первых стадиях, поэтому необходимо проводить маммографию ежегодно после 40 лет или чаще при наблюдении первых подозрительных симптомов. Для оценки проведённого лечения маммографию назначают неоднократно даже на протяжении месяца.
Читайте также: Почему уменьшается грудь?
На основании вышеизложенного можно сделать несколько выводов: маммография – обязательная ежегодная процедура у женщин среднего возраста после 40-45 лет. Любые жалобы на болезненные ощущения, выделения из груди, изменения по цвету или форме должны быть обращены к специалисту.
Необходима постоянная самодиагностика состояния груди, а вот домашнее самолечение категорически противопоказано. Своевременное обращение за медицинской помощью – залог успешного, эффективного лечения любых опухолей.
Зачем нужна процедура
Прежде чем, рассказать о том, на какой день цикла делать маммографию, рассмотрим то,для чего она нужна и что собой представляет.
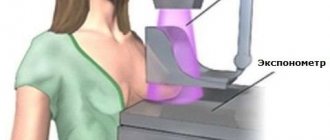
По сути, маммография — это тот же рентген, во время которого молочные железы поочередно зажимают между стеклянными пластинами для снимка.
Маммография более информативное обследование по сравнению с УЗИ, позволяет выявить те новообразования, что не видны на УЗИ. Показана маммография и при неточных итогах УЗИ.
Обследование рекомендовано всем женщинам старше 40 лет, и чем старше становится пациентка, тем чаще нужно делать маммографиею, в идеале — раз в год.
Для маммографиии есть такие показания, как:
- Возраст женщины;
- Жалобы на боли в груди, слабость, повышенное потоотделение;
- Если нужно дополнить или внести ясность по итогам УЗИ;
- Контроль послеоперационного состояния;
- Подозрения на рак молочной железы;
- Рекомендации к прохождению маммографии гинекологом.
Само обследование длится от 10 минут до получаса. Как правило, специалист просит стандартно задержать дыхание в момент снимка для придания ему четкости и резкости.
Нужно помнить о том, что в жизни каждой женщины есть наиболее подходящие для обследования дни и то время, когда делать маммографию не нужно.
Процедура прямо перед месячными или во время них
В период перед месячными не следует делать маммографию, как и во время менструации. Связано это с тем, что молочная железа в этот период набухает, повышается плотность ее текстур. Для исследования это проблема, так как рентгеновские лучи проходят плохо, и результат может оказаться недостоверным. Более того, во время менструации грудь болезненна, диагностика может доставить сильный дискомфорт. Зафиксировать грудь в нужном положении во время месячных не удастся, женщина не сможет простоять требуемое количество времени в нужной позиции.
Фактором в пользу отказа от диагностики до и во время месячных будет то, что грудь к этому моменту накапливает жидкость. Она не дает распознавать опухоли и другие новообразования.
Отдельного внимания заслуживает вопрос нерегулярных месячных. Если у женщины они бывают 1-2 раза в год или отсутствуют в течение длительного периода времени, а потом внезапно появляются, маммографию назначают на ближайшую возможную дату.
С какими анализами идти к врачу?
На прием можно идти без анализов, если вы здоровы. Достаточно осмотра, а при необходимости УЗИ и маммограммы. С какими анализами идти к специалисту, если возникает дискомфорт при месячных или вы прощупали уплотнения? Поставить диагноз помогут результаты:
- анализа крови на гормоны: яичников (ФСГ, прогестерон, эстрадиол) и щитовидной железы (ТТГ, Т3, Т4);
- УЗИ женских половых органов (яичники, матка);
- консультации гинеколога;
- цитология отделяемого из соска.
Если вы придете к врачу без результатов этих анализов, врач выпишет направление на нужные обследования.
На этом мы прощаемся и приглашаем посетить наш сайт при появлении новых вопросов о женском «оружии» — груди. Поделиться интересной информацией с друзьями с помощью кнопочки поделиться через социальные сети.
Виды исследования
Современная маммография бывает двух видов – пленочная и цифровая. Пленочная берет начало еще с двадцатых годов прошлого века. Это распространенный и достаточно эффективный метод диагностики, однако не лишенный недостатков. К ним относят:
- Сложности диагностики при образованиях маленького размера или плохо контрастирующихся.
- Невозможность изменить какие-либо характеристики рентгеновского снимка после того, как экспозиция была выполнена.
- Технически трудоемкий и сложный процесс обработки снимков.
- Необходимы помещения и оборудование для их хранения, создание специального архива.
- Невозможно передавать данные в цифровом виде для получения консультации.
И, хотя пленочная маммография используется в течение длительного времени и хорошо себя зарекомендовала, современная медицина требует более информативного метода исследования.
Цифровое исследование
На сегодняшний день достойным аналогом пленочной маммографии является цифровой метод исследования. Он лишен недостатков предшественника. Кроме того, метод обладает и дополнительными преимуществами. Наиболее важными среди них считают следующие:
- Экономическая целесообразность такого скрининга.
- Снижение доз лучевых нагрузок.
- Повышенная эффективность метода, возможность выявить болезнь на более ранней стадии.
- Использование телекоммуникаций для передачи цифрового изображения и получение консультаций.
К сожалению, цифровые аппараты на сегодняшний день доступны не во всех медицинских учреждениях, однако с течением времени они окончательно вытеснят пленочные аналоги. Для проведения диагностики на современном аппарате также необходимо учитывать день цикла. Несмотря на большую информативность и лучшую визуализацию образований груди, принцип действия метода остается тем же. Необходима плотная компрессия органа для повышения качества изображения, детального рассмотрения всех структур и уменьшения лучевого воздействия на железу.
Поэтому оптимальным остается все тот же период – 5–12 день менструального цикла пациентки.
Альтернативные методы диагностики
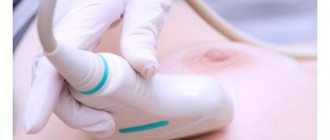
Врачи с целью визуализации новообразований в качестве альтернативы маммографии назначают пациенткам ультразвуковое исследование (УЗИ) и магнитно-резонансную томографию (МРТ).
Если на рентгеновском снимке хорошо видны изменения в тканях молочных желез, то изображение, полученное во время УЗИ, позволяет оценить еще и состояние регионарных (расположенных рядом) лимфатических узлов. Ультразвуковая диагностика предоставляет возможность предварительно отличить доброкачественную опухоль от злокачественной, а также рассмотреть очаги патологии в тех местах, которые не видны на мамограмме (к примеру, в случае близкого их расположения к грудной клетке).
МРТ позволяет получать объемные послойные изображения, на которых визуализируются даже мельчайшие изменения в мягких тканях. В связи с этим данный метод диагностики дает слишком большое количество ложноположительных результатов, из-за чего пациенток в дальнейшем напрасно подвергают множеству неприятных тестов, в том числе и биопсии.
Кроме того, обследование на магнитно-резонансном томографе длительное (более 30 минут) и дорогостоящее. Поэтому его рекомендуют проводить уже после маммографии, если у женщины есть тревожная симптоматика, но на основании полученных рентгеновских снимков врач не может поставить диагноз.
В ответ на вопрос о том, больно ли делать маммографию молочных желез, следует сказать, что все зависит от индивидуальной чувствительности пациентки и ее болевого порога. Женщины могут ощущать дискомфорт во время зажатия груди между пластинами рентген-аппарата, но только 15 % пациенток испытывают при этом отчетливую боль.
Как показывает практика, болевые ощущения возникают у тех женщин, у которых молочные железы очень упругие. В единичных случаях боль сохраняется на протяжении нескольких часов после обследования. Крайне редко у пациенток после диагностики на поверхности груди остаются мелкие гематомы. Поэтому бояться обследования нет причин.