Что такое остеопороз?
Остеопороз представляет собой заболевание системного типа, которое охватывает все кости скелета. Из-за развития патологии значительно уменьшается количество остеоцитов, начинает разрушаться костная масса, уходят все необходимые для крепости костей минералы.
Все это приводит к высокому риску повреждения костей, в том числе ее перелома.
Внимание! Больше всего данному нарушению подвержены женщины. Несмотря на то, что скелет и у мужчин и у женщин формируется до 25 лет, женская ткань даже в зрелом сформированном периоде на 10–15% тоньше, чем мужская. Особенно возрастает риск остеопороза после наступления менструальной паузы.
Диагностика остеопороза: лабораторные анализы, маркеры, виды обследований и тесты
Снижение плотности костей – заболевание практически бессимптомное на ранних стадиях. Основная задача травматолога-ортопеда при диагностике остеопороза состоит в объективной оценке состояния пациента. Специалист выявляет факт патологии, находит причину болезни и дифференцирует потерю костной массы от других похожих или сопутствующих заболеваний, составляет прогноз на выздоровление.
В распоряжении врача:
- возможность клинического осмотра;
- аппаратная диагностика (рентген, УЗИ);
- лабораторная диагностика;
- генетические методы обследования.
Все они направлены на визуализацию макро- и микроархитектуры и выявление процессов, ведущих к снижению минеральной плотности костной ткани.
Клинический осмотр
На этапе диспансеризации терапевт может выявить группу с повышенным риском остеопороза. Из симптомов остеопороза врач может выделить кифотическую деформацию в грудном отделе позвоночника, заметное уменьшение роста пациента по сравнению с прошлым посещением. К клиническим маркерам остеопороза также можно отнести жалобы на боль в спине. Шанс попасть на прием травматолога есть:
- у женщин с преждевременной менопаузой;
- у людей с семейным анамнезом остеопороза;
- при частых переломах в возрасте до 45 лет;
- у пациентов с заболеваниями — провокаторами вторичного остеопороза;
- после приема ряда фармацевтических препаратов;
- при чрезвычайной худобе – анорексии, истощении, врожденной худобе с ИМТ меньше 20.
Если у человека два и более фактора риска, то вероятность остеопороза увеличивается на треть независимо от возраста.
Опрос подопечного помогает обнаружить дополнительные факторы риска:
- дефицит кальция в пище;
- недостаток облучения солнечным светом, а значит, и нехватку витамина Д;
- проблемы с желудком и кишечником;
- употребление алкоголя и курение;
- лечение глюкокортикоидами или гормонами;
- болезни желез и внутренних органов, ХОБЛ;
- длительную иммобилизацию или низкую физическую активность.
Больным с подозрением на остеопению или остеопороз назначается дальнейшее глубокое обследование. Часто болезнь на поздней стадии выявляют травматологи у пациентов с переломами или неврологи у пациентов с болями в области позвоночника.
Ортопед-травматолог или невролог дифференцируют остеопороз с онкологическими заболеваниями костей, травмами, остеомаляцией, фиброзной дисплазией, болезнью Педжета, периферической нейропатией. Основной базой для принятия решений в этом случае становится лабораторная диагностика.
Препятствием к раннему выявлению заболевания служат следующие «клинические мифы»
Методы диагностики
Более 70% прочности кости обеспечивается за счет минеральной плотности (МПКТ), остальные 30% перераспределяются между минерализацией, метаболизмом, макро- и микростроением, микроповреждениями. Важно выявить все пороки на ранних этапах развития болезни. С этой целью разработан ряд методов диагностики остеопороза.
Чаще всего остеопению и остеопороз при помощи обычных рентгеновских снимков обнаруживают при наличии переломов костей или деформации позвоночника. На этой стадии уже потеряно более трети костной массы. Повлиять же на процесс можно тогда, когда речь идет о потерях до 5%. Поэтому для раннего выявления остеопороза существуют более точные способы:
- ультразвуковые;
- изотопные (моно- и бифотонная абсорбциометрия);
- моно- и биоэнергетическая абсорбциометрия (DXA);
- количественная компьютерная томография;
- биохимический анализ крови;
- генетические исследования материалов.
Правила формулировки диагноза ОП
Ультразвук
Анализ минерального состава костей с помощью ультразвука позволяет выявить участки сниженной плотности. Такой тест на остеопороз основан на отражении ультразвуковых лучей от плотных органов. Внедрение в клиническую практику ультразвуковых аппаратов позволяет оценить механические свойства костной ткани. Прочность и упругость создают гиперэхогенную структуру изображения.
Местом тестирования методом ультразвуковой денситометрии (УД) обычно бывает пяточная кость и кончик указательного пальца. Практика показывает, что данное исследование более подходит для скрининга. Его рекомендуют проходить раз в 5 лет для раннего выявления проблемы женщинам старше 45 лет и мужчинам старше 50.
Радиоденситометрия
Точный диагноз устанавливают при обследовании определенных участков скелета путем биоэнергетической абсорбциометрии, которая считается «золотым стандартом» диагностики остеопороза. Двухэнергетическая рентгеновская абсорбциометрия нацелена на измерение МПКТ. Диагностику проводят для всего скелета, позвонков, парных участков или одной кости. Прибор сравнивает полученный снимок с эталонными и выдает два показателя Т и Z.
Т-индекс говорит об отклонениях от показателя пиковой плотности кости взрослого человека, а Z-индекс – об отклонении от нормы для данного возраста. В норме Т=1. Остеопения диагностируется при Т от -1 до -2,5, меньшая минеральная плотность квалифицируется как остеопороз. Если в анамнезе пациента имеется перелом при Т меньше -2,5, то остеопороз называют тяжелым. Уменьшение МПКТ на единицу удваивает риск перелома. Норма для показателя Z также равна 1. Дополнительные обследования назначают при значительных отклонениях Z в большую либо меньшую стороны. Если измерения проводят на нескольких участках, то внимание обращают на худшие и средние показатели.
Потеря костной массы затрагивает весь скелет человека, хотя и неравномерно. МПКТ определяют в местах, где переломы встречаются чаще всего. Это:
- поясничные позвонки;
- шейка бедра;
- дистальная область предплечья.
Женщинам в постменопаузе скорее всего оценят состояние позвонков, а пожилым людям (старше 65 лет) измерят МПКТ проксимального отдела бедра. DXA назначают для первичной диагностики остеопороза и оценки эффективности терапии. Повторно обследование проходят через год.
Обследование не опасно для здоровья, поскольку интенсивность облучения меньше, чем при обычном рентгене в 400 раз. Единственным противопоказанием может быть беременность.
К DXA не требуется особенная подготовка. Накануне лучше не принимать препараты кальция. Врачу сообщают о недавних обследованиях с применением бария. После сканирования выбранного участка пациент получает снимки и заключение.
Метод DXA имеет некоторые ограничения, которые компенсируются дополнительными исследованиями.
КТ-денситометрия
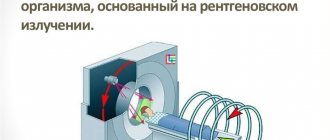
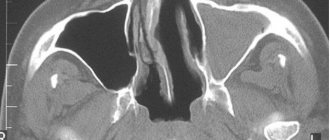
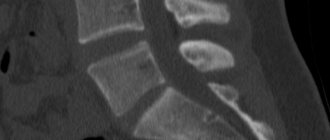
С помощью компьютерной томографии возможно определить пониженную плотность ткани и получить трехмерное изображение анатомической структуры участка скелета. Исследование позволяет изучить трабекулярную структуру кости.
Для обследования с помощью компьютерной томографии применяется периферический сканер с тонким лучом, позволяющий определить минеральный состав ткани. Анализ называется КТ-денситометрией и позволяет определить локальные изменения минерального состава.
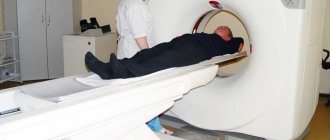
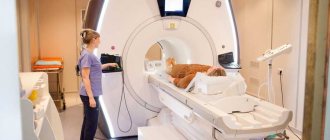
МРТ для определения плотности костной ткани
Магнитно-резонансная томография была открыта в 1946 году. Исследование позволяет получить трехмерное изображение органов за счет регистрации радиосигнала, который получается за счет колебания атомов водорода водных тканей в магнитном поле. За данное открытие ученые получили Нобелевскую премию.
Для диагностики болезней МРТ применяется редко, хотя ее возможности безграничны. Анализ позволяет увидеть трабекулы костей очень четко. Данное свойство было применено при создании денситометров – приборов для определения степени остеопороза.
Единичные публикации в литературных источниках указывают на высокую эффективность исследования при определении плотности костной структуры. Очевидно, что с помощью МРТ возможна проверка структуры органов. Тем не менее исследование применяется редко из-за высокой стоимости процедуры.
Лабораторные исследования
Причины потери костной массы, как и сам остеопороз, не очевидны. Для их выявления потребуется провести биохимический анализ крови и генетические исследования тканей. Первый необходим для:
- проведения профилактических мероприятий в случаях с метаболическими нарушениями ремоделирования и резорбции костной ткани;
- прогнозирования скорости потери костной массы;
- оценки эффективности терапевтических методов.
На этом этапе диагностики остеопороза исключают остеомаляцию, костные метастазы, наследственные заболевания, выявляют причины вторичного остеопороза, устанавливают особенности метаболизма.
Медики в данном случае используют три группы биохимических маркеров патологии:
- Маркеры формирования костной ткани.
Использованные источники:spinazdorov.ru
Методы диагностики
Исследование остеопороза при помощи рентгена может проходить несколькими методами. Для начала специалист назначает снимок позвоночника пациента в трех проекциях. После этого рекомендуется сделать рентген костей таза, черепной костной ткани, кисти и стоп. Подобные манипуляции позволяют оценить степень прозрачности кости, а значит ее деминерализации, а также форму позвонков.
Внимание! Большинство врачей-рентгенологов настаивают на том, что простых снимков для точной постановки диагноза недостаточно. Исследование прозрачности полученного рентгена – субъективная оценка специалиста. С полной уверенностью о развитии остеопороза можно говорить только при изменении формы позвонков и выраженного уменьшения кости.
Для лучшей диагностики сегодня разработаны более точные методы определения степени состояния костной массы. К ним относятся: радионуклидная рентгенография, применение контрастов и абсорбционные методы. Эти методики более инвазивны и дорогостоящи, но при этом дают исчерпывающий результат после проведенных манипуляций.
Показания и противопоказания к проведению рентгенографии
При остеопорозе в организме происходят патологические изменения, которые вызывают развитие характерных для данной болезни симптомов. Эти признаки являются показанием для назначения обследования и диагностики, чтобы подтвердить диагноз.
Показаниями для проведения рентгенографии при остеопорозе являются:
- Боли в пояснице и костях, чувство постоянной усталости и болезненности при движении.
- Частые переломы даже после незначительных травм и ушибов.
- Болезни щитовидной железы.
- Нарушение выработки половых гормонов.
- Стадия менопаузы.
- Снижение роста человека.
- Деформации суставов и позвоночника.
- Генетическая предрасположенность к остеопорозу.
Противопоказания к проведению рентгенографии:
- тяжелое общее состояние пациента;
- беременность;
- открытое кровотечение;
- пневмоторакс;
- активный туберкулез;
- тяжелые поражения печени и почек;
- декомпенсированный сахарный диабет.
Признаки остеопороза на снимке
Для диагностики заболевания на рентгеновском исследовании требуется, чтобы костная ткань потеряла минимум 40% от общего количества. Такие сложности диагностики связаны с особенностями человеческого организма. На скорость выявления патологии влияют толщина жировой и мышечной прослойки пациента, качество аппаратуры и расходных материалов, а также квалификация рентгенолога.
Основные признаки:
- Видимое снижение интенсивности тени.
- Наличие повышенной прозрачности на рентгене.
- Некроз костной массы.
- Заметное уменьшение размера надкостницы.
- Уменьшение или отсутствие поперечной исчерченности колец позвоночника.
- Кальцифицирование аорты.
Внимание! Даже при большой выраженности заболевания рентген – это только стартовый этап в диагностике остеопороза. Для более точного диагноза нужны другие более узкоспециализированные обследования.
Преимущества и риски рентгенологического исследования костей
Преимущества:
- Рентгенологическое исследование костной ткани — это самый быстрый и доступный способ получения изображений и оценки таких состояний костей и суставов, как, например, переломы и артрит.
- Оборудование для рентгенологического исследования стоит относительно недорого и имеется в большинстве отделений неотложной помощи, диагностических центрах, поликлиниках и других учреждениях, что делает проведение рентгенографии удобным как для пациентов, так и для врачей.
- Поскольку рентгенологическое исследование проводится быстро и легко, то особую пользу оно несет для диагностики и лечения неотложных состояний.
- После завершения обследования никакого излучения в организме пациента не остается.
- При использовании в диагностических целях рентгеновские лучи не вызывают каких-либо побочных эффектов.
Риски:
- При избыточном воздействии рентгеновского излучения на организм всегда есть крайне небольшой риск развития злокачественных опухолей. Тем не менее, преимущества точной диагностики существенно данный риск превышают.
- Эффективная доза излучения при проведении рентгенографии костей различна.
- Женщине всегда следует сообщать лечащему врачу или рентгенологу о возможности беременности.
Несколько слов о снижении воздействия излучения на организм
В ходе рентгенологического обследования врач принимает особые меры по минимизации облучения организма, одновременно стараясь получить изображение наилучшего качества. Специалисты международных советов по радиологической безопасности регулярно проводят обзоры стандартов рентгенологического обследования и составляют новые технические рекомендации для рентгенологов.
Ультрасовременные рентгенологические аппараты позволяют контролировать дозу рентгеновского излучения и обеспечивают его фильтрацию, что минимизирует рассеивание пучка. При этом органы и системы пациента, которые не подвергаются обследованию, получают минимальную дозу излучения.
Вверх
Степени проявления заболевания на снимке
Как и любое заболевание, патология костной ткани имеет свои степени выраженности.
На сегодняшний день специалисты выделяют следующие степени патологии:
- 0 степень, которая принята за условную норму, так как на снимке невозможно выявить существующие возможные отклонения;
- 1 степень, на этой стадии уже заметно уменьшается плотность костной ткани и видно трабекулярное редуцирование;
- 2 степень, при которой трабекулы уже сильно истончены, костная ткань истончилась на 40–50%;
- 3 степень, при которой кость уменьшилась в объеме более 50%, опорные площадки тел позвоночника отчетливо продавлены, позвонки становятся клинообразными;
- 4 степень, характеризующаяся запущенным остеопорозом, из-за появления большого числа клиновидных позвонков и выраженной потерей необходимых кости минеральных веществ.
Внимание! Помимо признаков на снимке, больной в жизни столкнется с такими неприятными последствиями остеопороза, как сильная боль в спине и сопутствующие патологии нижних и верхних конечностей. Значительно возрастает шанс перелома кости, в особенности в пожилом возрасте.
Информативность рентгена при остеопорозе
Костная ткань является одной из самых доступных для изучения при помощи рентгенографии. Но при подозрении на остеопороз на снимке можно обнаружить изменения только при потере более трети костной массы. Это является достаточно поздним выявлением болезни.
Для первичного выявления остеопороза стандартная рентгенография не подходит, но она является обязательной при подозрении на переломы позвоночника. Показаниями для обследования являются:
- появление боли в спине после 50 лет или у пациентов с другими значимыми факторами риска (применение преднизолона, сахарный диабет, климакс);
- ранее диагностированный остеопороз;
- падение с высоты собственного роста;
- поднимание тяжести;
- перенесенная травма или болезнь с длительным периодом обездвиженности;
- уменьшение роста;
- сутулость, округлость грудного отдела позвоночника.
На снижение плотности костной ткани могут указывать:
- исчезновение костного рисунка или его обеднение;
- истончение кортикального слоя;
- контрастность контура;
- симптом пустой, стеклянной кости;
- разрастания костной ткани по краям позвонка, деформации.
Самые отчетливые изменения заметны в пористом (губчатом веществе). Можно установить последовательность их появления. Первыми рассасываются те костные балки, которые являются вспомогательными. При этом основное направление нагрузок (вертикальное) приобретает даже усиленный рисунок.
Механизм развития, причины и классификация остеопороза костей
“Остеопороз костей” в переводе с греческого означает “пористые кости”. При развитии данной патологии кости скелета истончаются и становятся очень хрупкими. Чаще всего это заболевание возникает у женщин в период менопаузы и у пациентов преклонных лет.
Механизм развития заболевания
Женщины болеют остеопорозом чаще, чем мужчины
Снижение плотности и прочности костей развивается вследствие потери кальция – основной структурной единицы костной ткани. Как правило, такое состояние возникает из-за гормональных нарушений. При перестройке эндокринной системы в щитовидной железе и надпочечниках (железах внутренней секреции, регулирующих минеральный обмен) развиваются дегенеративно-дистрофические изменения. Как следствие, в крови возникает недостаточность кальция (гипокальциемия), и он начинает вымываться из костной ткани. Ранее жесткие и плотные кости становятся хрупкими и ячеистыми, из-за чего они уже не в состоянии выдерживать вес человека. Для этого заболевания характерно бессимптомное течение, в связи с чем, о его существовании зачастую узнают только после возникновения перелома. Остеопороз у женщин диагностируется гораздо чаще, чем у мужчин. Как правило, такое состояние становится причиной менопаузы, при которой происходит резкое снижение уровня эстрогенов, ведущее к разрушению костей.
Причины возникновения болезни
- Неправильно сбалансированное питание (недостаточное потребление кальция).
- Лечение глюкокортикоидами или лучевая терапия.
- Гиподинамия, длительный постельный режим.
- Неусваимость кальция в ЖКТ, связанная с различными патологиями пищеварительной системы.
- Генетическая предрасположенность.
- Недостаточный синтез витамина D в организме.
- Также к причинам остеопороза относится недостаток половых гормонов (состояние, которое отмечается у женщин в период климакса).
- Старение организма.
В том случае, когда вследствие одной из перечисленных причин возникает подозрение на развитие заболевания, следует срочно обратиться к врачу. Не многие пациенты знают, какой врач лечит остеопороз, а поэтому прежде, чем попасть к профессионалу, им приходится обойти множество кабинетов. Как правило, этой патологией занимаются ортопеды и ревматологи. Однако для того, чтобы выяснить истинную причину развития болезни, человеку требуется комплексное разностороннее обследование, к которому привлекаются смежные специалисты.
Это состояние развивается при недостатке кальция и других минеральных веществ, а также оно может стать следствием дефицита выработки гормонов и недостатка витамина D
Виды остеопороза
Системный остеопороз – это заболевание скелета, для которого характерно снижение плотности костной ткани и нарушение её микро-архитектоники. Такое состояние ведет к уменьшению прочности костей и повышает риск переломов. Эта патология, как отдельная нозологическая форма, была выделена в 1941 году. Вместе с остеомаляцией, гиперпаратиреоидной остеодистрофией и болезнью Педжета она входит в группу метаболических остеопатий. На сегодняшний день более 200 миллионов человек страдает системным остеопорозом. Это социальная болезнь, характерная для развитого общества. Причем, чем более оно развито, тем выше процент вероятности возникновения остеопороза. В клинической практике встречается первичный и вторичный остеопороз. К первичным формам остеопороза относят постменопаузальный, идиопатический, сенильный и ювенильный остеопороз. Вторичный остеопороз – это патология, которая возникает на фоне какого-либо другого заболевания, или развивается после длительного приема некоторых лекарственных препаратов. Чаще всего недуг поражает людей с хронической почечной недостаточностью или гормональными расстройствами (заболеваниями надпочечников, щитовидной и паращитовидных желез). При длительном приеме кортикостероидов развивается стероидный остеопороз.
Примечание: эта форма патологии также может быть следствием болезней, при которых отмечается повышенная секреция кортикостероидов надпочечниками (болезнь Кушинга).
Вместе с тем, развитие вторичной формы остеопороза в некоторых случаях происходит на фоне приема противосудорожных средств, барбитуратов и гормонов щитовидной железы. При развитии злокачественных новообразований очень часто возникает диффузный остеопороз позвоночника. Для этого состояния характерны сильные боли в костях, однако не всегда происходят патологические переломы.
Первичный остеопороз
- Постменопаузальный остеопороз – это одна из наиболее распространенных форм заболевания. На современном этапе
Даже незначительные травмы приводят к переломам
Формы рарефикации костей при остеопорозе
Рарефикация кости в переводе с латинского означает разрежение. Этот хронический процесс на ранних этапах не имеет клинических проявлений. На рентгенологическом снимке при диагностике остеопороза отмечается повышенная прозрачность костной ткани. При диффузных изменениях наблюдается равномерная прозрачность кости, истончение кортикальных пластинок и смазанность трабекулярного рисунка. На этом фоне губчатые кости выглядят более плотными. Пятнистый остеопороз – это вторая форма рарефикации костей. Для неё характерно наличие очагов, в которых наблюдается понижение плотности костной ткани. Такие участки имеют различную форму и величину с характерными смазанными контурами. В этом случае корковый слой не изменяется, а трабекулярный рисунок, в отличие от нормы, становится более широкопетлистым.
Примечание: размеры кости как при диффузном, так и при пятнистом остеопорозе не изменяются.
Клинические проявления
В ходе развития патологического процесса происходит медленная потеря костной массы и деформация позвонков. Это состояние может длительное время протекать бессимптомно. Именно поэтому в медицине остеопороз иногда называют безмолвной болезнью. В том случае, когда в пораженном отделе позвоночника возникает компрессия позвонков (одного или нескольких), появляется острая и интенсивная боль. При этом резко ограничивается двигательная функция пациента, что приводит к мучительным страданиям, а зачастую и к тяжелой депрессии. Очень часто заболевание протекает на фоне переломов ребер с характерными болями в области грудной клетки. Боли при остеопорозе возникают вследствие образования мелких костных микро-переломов и из-за раздражения периостита. Асептический некроз головок бедренных костей (один из наиболее характерных признаков остеопороза) зачастую приводит к нарушению походки (утиная походка). Вместе с тем, у пациентов, страдающих остеопорозом, отмечается уменьшение роста (от двух до пятнадцати сантиметров). В этом случае происходит увеличение грудного кифоза и наблюдается наклон таза вперед.
Диагностика и классификация остеопороза по рентгенологическим признакам
Самый распространенный метод диагностики заболевания – это визуальная оценка рентгенограмм, проведенных в различных отделах скелета. По рентгенологическим признакам остеопороз подразделяется на небольшой, умеренный и резко выраженный:
- Небольшой остеопороз – это состояние, при котором происходит снижение плотности кости, наблюдается повышение прозрачности, выявляется рентгенологическая тень, вертикальные трабекулы позвонков грубо исчерчены.
- Умеренный остеопороз характеризуется снижением костной плотности. При этом площадки тел позвонков становятся двояковогнутыми, а также отмечается клиновидная деформация одного позвонка.
- Тяжелая степень остеопороза сопровождается резким повышением прозрачности. На этой стадии позвонки становятся “стеклянными” и отмечается клиновидная деформация в нескольких позвонках.
Примечание: точно диагностировать остеопороз при помощи рентгенографии можно только в том случае, когда уже потеряно от двадцати до тридцати процентов костной массы.
Немаловажную роль в диагностике остеопороза играет квалификация рентгенолога
Для ранней диагностики заболевания на современном этапе применяются методы количественной костной денситометрии. Такая методика позволяет выявить остеопороз уже при потере 2 – 5% костной массы. С развитием денситометрии у специалистов появилась возможность давать оценку динамике развития заболевания и эффективности лечения. Денситометрическое исследование костей проводят только по показаниям. Чаще всего оно рекомендуется женщинам в постменопаузальном периоде (до 65 лет), у которых в анамнезе имеется предрасположенность к переломам, а также мужчинам старше 70 лет (с характерными факторами риска), и пациентам, перенесшим остеопоротические переломы (случившиеся при низком уровне травматизации). Такое исследование показано людям с низкой костной массой, а также тем пациентам, у которых наблюдаются значительные костные потери на фоне приема некоторых медикаментозных препаратов.
Использованные источники:znak-zdorovya.ru